
Giftinformasjonen
Paracetamol - behandlingsanbefaling ved forgiftning, utfyllende informasjon.
Fra Giftinformasjonen. Revidert 2021.
Anbefalingen beskriver kun hovedtrekk ved forgiftning og behandling.
Ring Giftinformasjonen (22 59 13 00) ved behov for ytterligere informasjon eller diskusjon.
Overdosering av paracetamol kan gi leverskade forårsaket av den toksiske metabolitten NAPQI. Endogent glutation konjugerer NAPQI til en inaktiv metabolitt. Dersom denne kapasiteten overstiges, utvikles nekrose og leversvikt. Antidotbehandling med acetylcystein igangsatt innen 8 timer etter inntak gir tilnærmet fullstendig beskyttelse mot leverskade.
Symptomer i tidlig fase kan være fraværende eller lette og uspesifikke. Leverpåvirkningen debuterer oftest innen 1,5 døgn med stigende transaminaser, deretter stiger INR og bilirubin. Det er risiko for fulminant leversvikt med koagulasjonsforstyrrelse, encefalopati, sirkulasjonssvikt og nyresvikt. Maksimal leverskade er som regel etablert innen 3-4 døgn. Fortsatt stigende INR sent i forløpet indikerer dårlig prognose.
Virkningsmekanisme
Paracetamol omdannes hovedsakelig til inaktive metabolitter via sulfatkonjugering og glukuronidering. Kun en liten andel, ca. 5 prosent, oksideres av CYP 2E1 til den reaktive og toksiske forbindelsen N-acetyl-p-benzoquinonimin (NAPQI). NAPQI konjugeres videre av endogent glutation til en inaktiv metabolitt. Ved overdoser dannes en større mengde NAPQI. Cellenekrose og leversvikt oppstår når NAPQI-mengden overstiger tilgjengelig glutation i levercellene.
Acetylcystein er forstadiet til glutation. Acetylcystein er effektiv som antidot (tilnærmet 100 prosent) om behandlingen starter innen 8 timer etter inntak. I tillegg kan acetylcystein ha en viss beskyttende effekt også sent i forløpet og ved fulminant leversvikt.
Graden av leverskade er avhengig av både mengde fri NAPQI og hvor lenge levercellene er eksponert for NAPQI. Det betyr at både paracetamolmengden, glutationtilgangen og hvor lang tid det går før antidotbehandling startes har betydning for forgiftningens alvorlighetsgrad og risiko for leverskade.
Toksisitet
Alle eksponeringer over toksisk dose skal til sykehus.
Toksiske doser premature og spedbarn inntil 3 måneder
Premature spesielt, men også spedbarn inntil 3 måneder, er trolig en risikogruppe. Kontakt Giftinformasjonen.
Toksiske doser barn 3 måneder-6 år
- Hvis inntaket strekker seg over 0-24 timer (inntil ett døgn): 170 mg/kg.
- Hvis inntaket strekker seg over 24-48 timer (1-2 døgn): 150 mg/kg per døgn.
- Hvis inntaket strekker seg over mer enn 48 timer (> 2 døgn): 100 mg/kg per døgn.
Toksiske doser voksne og barn > 6 år
- Hvis inntaket strekker seg over 0-24 timer (inntil ett døgn): 150 mg/kg eller mer, men en dose på 12 gram regnes alltid som potensielt toksisk.
- Hvis inntaket strekker seg over 24-48 timer (1-2 døgn): 130 mg/kg eller mer per døgn, men en dose på 10 gram per døgn regnes alltid som potensielt toksisk.
- Hvis inntaket strekker seg over mer enn 48 timer (> 2 døgn): 100 mg/kg eller mer per døgn, men doser på 7,5 gram per døgn regnes alltid som potensielt toksisk.
Risikofaktorer
Den viktigste og eneste klinisk dokumenterte risikofaktoren er overdosering over tid, for eksempel flere påfølgende dager. Gjentatte overdoseringer øker risikoen for leversvikt ved at utgangsnivået av glutation, i aktiv, redusert form, vil være lavere enn normalt. Avklar derfor alltid om det er ett enkeltinntak eller gjentatte inntak. Terapeutisk bruk av paracetamol i dagene før en eventuell overdose er også relevant, og dette skal normalt inkluderes når toksisk dose beregnes.
Andre faktorer som kan gi økt risiko for leverskade:
- Enzyminduserende legemidler (CYP 2E1) i terapeutisk bruk (isoniazid, karbamazepin, fenytoin og barbiturater).
- Lavt nivå eller nydannelse av glutation, f.eks. hos personer med spiseforstyrrelser, underernæring, cystisk fibrose eller HIV-infeksjon.
- Personer med betydelig nedsatt allmenntilstand og lavt næringsinntak som har brukt paracetamol terapeutisk over flere dager, for eksempel febrile småbarn.
- Faste eller kraftig gastroenteritt, forslagsvis ved varighet > 24 timer.
- Premature og spedbarn < 3 måneder.
- Alvorlig leversykdom for eksempel hepatitt.
- Kronisk høyt alkoholforbruk kan øke risikoen (vil teoretisk indusere CYP 2E1). Alkoholinntak samtidig med det akutte paracetamolinntaket øker derimot ikke risikoen (konkurrerende hemming av CYP 2E1).
- Kasus indikerer at muskeldystrofi (Ducenne) kan gi økt risiko.
Det er omdiskutert hvor stor betydning de andre risikofaktorene har, og studier har i liten grad kunnet vise at de enkeltstående risikofaktorene gir økt risiko for paracetamolindusert leverskade. Hvis pasienter har en eller flere risikofaktorer, vurder likevel sykehusbehandling ved lavere doser. Kontakt Giftinformasjonen ved behov.
Symptomer og kliniske tegn
- 0-24 timer etter inntak forventes uspesifikke symptomer og tegn som kvalme, brekninger, blekhet og eventuelt letargi. Pasienten kan også være uten symptomer.
- Leverskaden utvikles vanligvis innen 1,5 døgn etter inntak.
- Begynnende tegn til leverskade er økende smerter i øvre, høyre del av abdomen, økning i ASAT/ALAT og deretter stigende INR og bilirubin.
- Langsom stigning i bilirubin er typisk. Ved paracetamolindusert leverskade følger stigningen i bilirubin og INR (en moderat) stigningen i transaminasene, og dette kan være nyttig differensialdiagnostisk ved leverskade av ukjent årsak.
- Maksimal levertoksisitet sees vanligvis 3-4 døgn etter inntak, og tilstanden kan gi fulminant leverkoma, koagulasjonsforstyrrelser, hypoglykemi og bevissthetspåvirkning.
- Akutt nyresvikt kan forekomme.
- Fatale utfall forekommer oftest fra dag 3-5 og utover.
- Stigende INR etter dag 3 indikerer dårlig prognose.
- Regenerering av leverfunksjonen og komplett rekonvalesens/bedring hvis pasienten overlever den initiale skaden. Leverparametere normaliseres vanligvis innen 5-7 dager, eventuelt etter lengre tid ved alvorlig forgiftning.
Lett INR-stigning kan sees tidlig i forløpet (10-30 timer) hos opptil 50 prosent av pasientene som ikke utvikler noen form for leverskade. INR-stigningen er vanligvis opp til 1,5 samtidig som ASAT og ALAT er normale. Årsaken er trolig påvirkning av acetylcysteinbehandlingen og/eller paracetamol i seg selv. En slik isolert INR-stigning trenger ikke å kontrolleres ytterligere.
Supplerende undersøkelser
S-paracetamol
Måling av s-paracetamol er først og fremst nyttig etter akutte enkeltinntak. Lav s-paracetamol etter gjentatte inntak utelukker ikke alvorlig forgiftning. Ta s-paracetamol 4 timer etter inntak, eller så snart som mulig etter dette. Prøver tatt < 4 timer etter inntak gir ikke representative konsentrasjoner for å forutsi toksisitet, fordi serumkonsentrasjonen fortsatt kan stige.
Gjentatt prøvetaking av s-paracetamol
Ved samtidig inntak av midler som hemmer motilitet i magetarmtraktus (først og fremst opioider), ta ny s-paracetamol 2 timer etter første prøve. Hvis serumkonsentrasjonen er stigende, ta ny prøve etter nye 2 timer. Maksimal serumkonsentrasjon kan i slike tilfeller inntre først etter mange timer. Ligger den initiale prøven over behandlingslinjen i nomogrammet (se punkt 3.3 under Behandling) og acetylcysteinbehandling påbegynnes, er én serumprøve tilstrekkelig.
Andre prøver
Hvilke prøver som skal tas, er blant annet avhengig av tid etter inntak og om det er en akutt eller subakutt/kronisk overdosering (se tabell 1 og tabell 2).
Tabell 1: Aktuelle prøver ved akutt overdosering
| Tid etter inntak | Prøver som bør tas |
| 4-15 timer | s-paracetamol (tidligst 4 timer etter inntak). Dersom acetylcysteinbehandling startes, mål i tillegg ASAT, ALAT, INR, bilirubin og kreatinin. |
| 15-24 timer | s-paracetamol, ASAT, ALAT, INR, bilirubin og kreatinin |
| > 24 timer | s-paracetamol, ASAT, ALAT, INR, bilirubin, kreatinin og elektrolytter |
| Etter fullført acetylcystein-behandling | ASAT, ALAT, INR, bilirubin, albumin, kreatinin og elektrolytter |
| Ved leverpåvirkning | Mål i tillegg glukose, syre-/basestatus, laktat og albumin |
Tabell 2: Aktuelle prøver ved ukjent tid etter inntak eller ved subakutt/kronisk overdosering
| Tidspunkt | Prøver som bør tas |
| Ved innkomst | s-paracetamol, ASAT, ALAT, INR, bilirubin, kreatinin og elektrolytter |
| Etter acetylcysteinbehandling | ASAT, ALAT, INR, bilirubin, albumin, kreatinin og elektrolytter |
| Ved leverpåvirkning | Mål i tillegg glukose, syre-/basestatus, laktat og albumin |
Behandling
1. Dekontaminering
Ventrikkelskylling er sjelden indisert.
- For akutte inntak på inntil ca. 30 g er ventrikkelskylling i hovedsak ikke indisert, fordi det forventes fullgod beskyttelse av acetylcysteinbehandlingen ved oppstart innen 8-10 timer etter inntak.
- Ventrikkelskylling vurderes fra ca. 500 mg/kg paracetamol, dvs. 30 g for en person som veier 60 kg, der inntak/siste inntak har skjedd innenfor de siste få timer.
Vurder kull inntil 4 timer etter akutte inntak av doser på 20 g paracetamol eller mer. Indikasjonen for kull må vurderes opp mot aspirasjonsrisiko. Pasienten kan drikke kullet.
2. Overvåkning
- Det er først og fremst lever- og nyreparametere som bør følges (se tabell 1 og tabell 2).
- Ved ukompliserte forløp der acetylcysteinbehandling er startet innen 8 timer etter et akutt inntak: Tilstrekkelig med lever- og nyreprøver ved innkomst og etter avsluttet acetylcysteinbehandling (før utskrivning).
- Ved mer kompliserte forløp, for eksempel subakutt forgiftning, forventet leverskade, etablert klinikk eller utslag på leverprøver: Lever- og nyreprøver ved innkomst og ca. hver 12. time. INR er viktigste parameter å følge sent i forløpet.
3. Acetylcystein
3.1 Når skal acetylcystein gis?
Ved akutte enkeltinntak vil N-acetylcystein (NAC) forhindre leverskade dersom det gis innen 8 timer etter inntaket. Effekten ser ut til å være like god uansett når behandlingen startes i løpet av de første 8 timene etter paracetamolinntaket. Acetylcystein beskytter også senere i forløpet og ved etablert leversvikt. Acetylcystein har få alvorlige bivirkninger.
Avhengig av hvor lang tid som har gått siden paracetamolinntaket, samt om det er en akutt eller subakutt/kronisk overdosering gjelder følgende:
3.1.1 Akutt overdosering
Innleggelse innen 8 timer etter inntak:
-
Ved anamnese som indikerer inntak over toksisk dose: Start acetylcysteinbehandling med en gang og fullfør behandlingen som en hovedregel.
-
Hvis nye sikre opplysninger indikerer lavere dose enn toksisk dose og s-paracetamol ligger under behandlingslinjen i nomogrammet (gjelder kun ved akutte inntak der tidspunkt for inntak er kjent), vurder å avslutte behandlingen.
-
Ved usikker mengde inntatt: Vurder å vente med å starte acetylcysteinbehandling til svar på s-paracetamol (tatt tidligst 4 timer etter inntaket) foreligger, forutsatt prøvesvar innen 8 timer etter inntaket.
-
Hvis toksisk dose kan være inntatt og svar på s-paracetamol ikke kan foreligge innen 8 timer etter inntaket: Start med acetylcystein. Vurder å avslutte acetylcysteinbehandlingen hvis s-paracetamol viser seg å ligge under behandlingslinjen i nomogrammet (se punkt 3.3) og alle andre verdier er normale.
-
Noen målemetoder kan vise falske lave verdier av s-paracetamol hvis acetylcystein er tilstede i blodprøven. Problemet unngås ved å ta prøve for måling av s-paracetamol før behandling med acetylcystein startes (men tidligst 4 t etter inntak).
Innleggelse 8-24 timer etter inntak:
- Igangsett acetylcysteinbehandling på basis av anamnesen, ikke vent på prøvesvar av s-paracetamol. Effekten av acetylcystein er avtagende med tiden, men acetylcystein har beskyttende effekt i hele forløpet, og er alltid indisert ved inntak over toksisk dose eller s-paracetamol over behandlingslinjen i nomogrammet (se punkt 3.3).
Innleggelse 24-36 timer etter inntak:
- Vurder å starte acetylcysteinbehandling på bakgrunn av anamnesen uten å vente på prøvesvar. Ta s-paracetamol, lever- og nyreprøver (se tabell 1 ). Hvis noen av verdiene er unormale eller s-paracetamol kan detekteres, fullfør acetylcysteinbehandlingen. Pasienten bør følges opp med lever- og nyreprøver til det har gått minst 36 timer etter inntaket.
Innleggelse > 36 timer etter inntak:
- Vurder å starte acetylcysteinbehandling på bakgrunn av anamnesen uten å vente på prøvesvar. Ta s-paracetamol, lever- og nyreprøver (se tabell 1). Hvis noen av disse verdiene er unormale eller s-paracetamol kan detekteres, fullfør acetylcysteinbehandlingen. Acetylcystein er ikke indisert hvis alle verdiene er normale.
3.1.2 Ukjent tid etter inntak
Nomogrammet kan ikke brukes. Vurder å gi acetylcystein på liberal indikasjon. Ta s-paracetamol, lever- og nyreprøver (se tabell 2). Hvis leverprøver er forhøyet, fortsett behandlingen uavhengig av s-paracetamol. Kontakt Giftinformasjonen ved behov.
Acetylcystein er normalt ikke indisert hvis s-paracetamol ikke kan påvises, og leverprøver er normale. Hvis s-paracetamol påvises, vurder å gi acetylcystein.
3.1.3 Subakutt/kronisk overdosering – uansett tid etter inntak
Nomogrammet kan ikke brukes. Vurder å gi acetylcystein på liberal indikasjon. Ta s-paracetamol, lever- og nyreprøver (se tabell 2). Hvis leverprøver er forhøyet, fortsett behandlingen uavhengig av s-paracetamol, kontakt Giftinformasjonen ved behov.
Hvis s-paracetamol påvises, vurder å gi acetylcystein. Vurder totalsituasjonen, for eksempel tid etter siste inntak, hvor store inntakene har vært, over hvor lang tid eksponeringer har foregått og om pasienten tilhører noen risikogruppe. Acetylcystein er normalt ikke indisert hvis s-paracetamol ikke kan påvises og leverprøver er normale.
3.2 Hvor lenge skal acetylcystein gis og leverprøver følges?
3.2.1 Akutt og subakutt/kronisk inntak
Følg kriteriene for dosering av acetylcystein i punkt 3.4. Sjekk lever- og nyreparametere etter avsluttet behandling. Lett økning av INR (inntil 1,5) kan forekomme uten leverskade (se under Symptomer og kliniske tegn), men ALAT/ASAT forventes da å være normale.
Hvis derimot både ALAT/ASAT og INR er forhøyet, vurder å fortsette med forlenget acetylcysteinbehandling (for eksempel. 150 mg/kg over 24 timer). Sjekk leverparametere hver 8.-12. time til de normaliseres. Hvis plasma-kreatinin er forhøyet, fortsett overvåkning. Acetylcystein har trolig ikke beskyttende effekt på nyrene og er ikke indisert ved nyrepåvirkning alene.
3.2.2 Ved leverpåvirkning
Fortsett acetylcysteinbehandlingen til ASAT-/ALAT-verdiene synker. Hvis INR har vært påvirket, skal også denne verdien være synkende. Acetylcystein har også beskyttende effekt ved etablert leversvikt, og forlenget behandling (f.eks. 150 mg/kg over 24 timer) gis på vid indikasjon.
3.3 Nomogram
Nomogrammet skal kun brukes etter sikre akutte enkeltinntak der man kjenner tidspunktet for inntak. S-paracetamol må være tatt minst 4 timer etter inntaket (for å unngå å måle paracetamol i absorbsjonsfasen). Ved samtidig inntak av midler som hemmer motilitet i GI-traktus, kan det være aktuelt med gjentatt prøvetaking (se eget avsnitt). Terapeutisk konsentrasjon av paracetamol er 30-130 µmol/l.
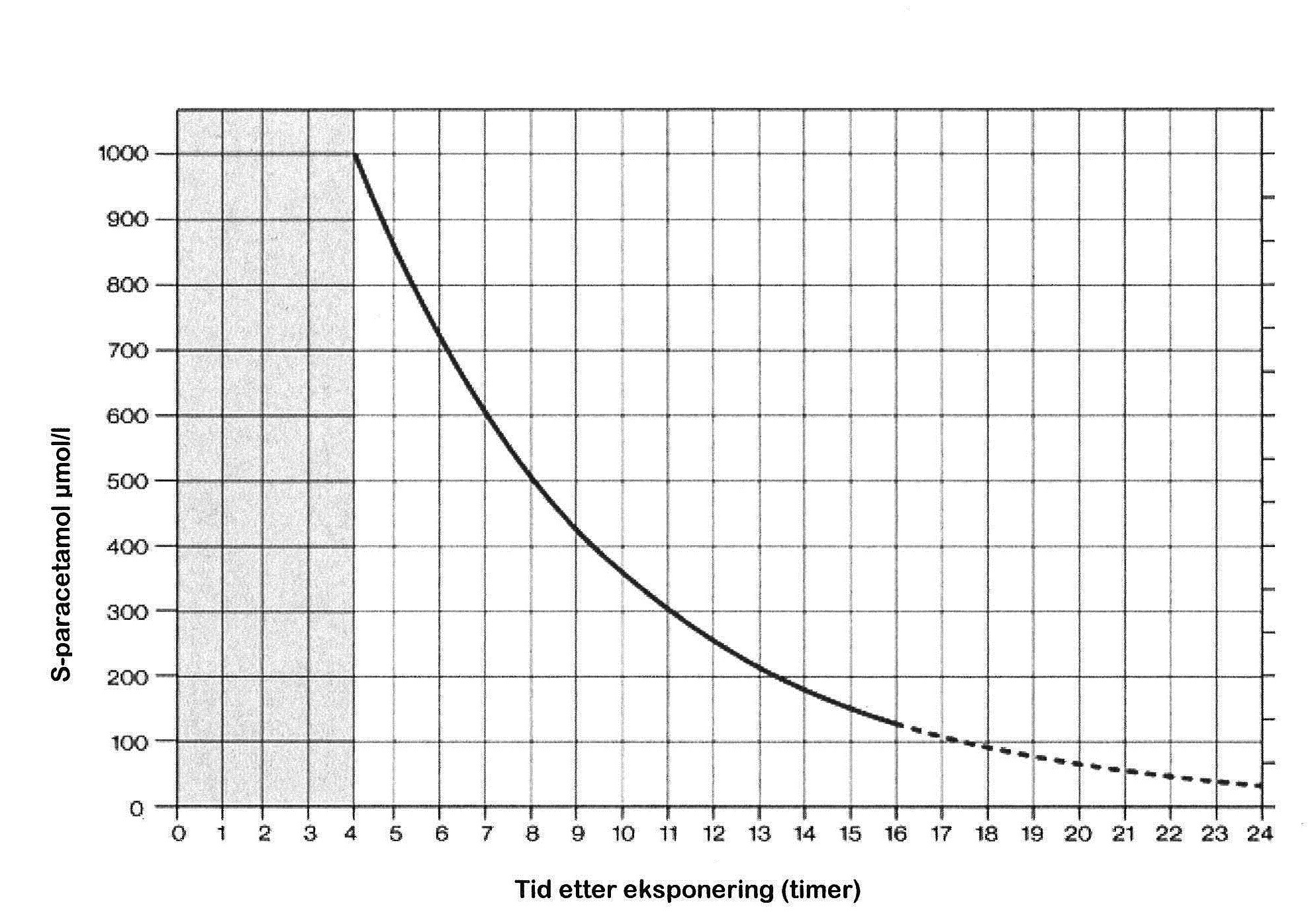
Kun ved akutte enkeltinntak der tidspunktet for inntak er kjent, kan man bruke nomogrammet til å vurdere om det er indikasjon for antidotbehandling (acetylcystein). Ved verdier under behandlingslinjen er acetylcystein normalt ikke indisert. Se tabell 1 og tabell 2 for hvilke andre parametere som bør kontrolleres.
Hvis noen av disse parameterene er unormale eller pasienten er symptomatisk, vurder om acetylcysteinbehandlingen bør fortsette. For indikasjoner ved gjentatte/kroniske inntak, se avsnitt 3.1.3.
3.4 Dosering av acetylcystein
- Mucomyst ”Meda” inhalasjonsvæske 200 mg/ml administreres intravenøst.
- Under beskrives ny anbefalt dosering av acetylcystein (første og andre dose i det tidligere doseringsregimet er slått sammen fra februar 2021).
- Tidligere doseringsregime (3 infusjoner og samme totaldose) gir likeverdig leverbeskyttelse og kan fortsatt følges.
- Acetylcystein kan gis peroralt (sjeldent aktuelt, vond smak). Ved behov for peroral dosering, kontakt Giftinformasjonen.
Voksne og barn > 12 år
- 1. infusjon: 200 mg/kg i 500 ml glukose 5% eller NaCl 0,9% i løpet av 4 timer
- 2. infusjon: 100 mg/kg i 1000 ml glukose 5% eller NaCl 0,9% i løpet av de neste 16 timene
- Beregn acetylcysteindosen per kg kroppsvekt opp til 100 kg. Ved kroppsvekt over dette bør ikke acetylcysteindosen økes ytterligere.
Barn < 12 år og over 20 kg
- 1. infusjon: 200 mg/kg i 250 ml glukose 5% eller NaCl 0,9% i løpet av 4 timer
- 2. infusjon: 100 mg/kg i 500 ml glukose 5% eller NaCl 0,9% i løpet av de neste 16 timene
Barn under 20 kg
- 1. infusjon: 200 mg/kg i 7 ml/kg glukose 5% eller NaCl 0,9% i løpet av 4 timer
- 2. infusjon: 100 mg/kg i 14 ml/kg glukose 5% eller NaCl 0,9% i løpet av de neste 16 timene.
Dosering ved store inntak og forlenget acetylcysteinbehandling
- Ved inntak av store doser paracetamol (fra ca. 500 mg/kg), dobles acetylcysteinmengden i infusjon nr. 2 (gi for eksempel 200 mg/kg i 1000 ml glukose 5% eller NaCl 0,9% over 16 timer for voksne). Vurder å fortsette acetylcysteinbehandlingen ytterligere.
- Ved inntak av massive doser paracetamol (50-100 g) og/eller s-paracetamol over 3000 µmol/l, vurder å tredoble acetylcysteinmengden i infusjon nr. 2 (det vil si gi 300 mg/kg). Fortsett acetylcysteinbehandlingen.
- Hvis det er nødvendig å fortsette acetylcysteinbehandlingen utover 20 timer, gi 150 mg/kg i 1000 ml glukose 5 % over 24 timer inntil bedring eller transplantasjon.
3.5 Bivirkninger av acetylcystein
Vanligste bivirkninger er kvalme og brekninger samt hudreaksjoner i form av rødme, kløe og urtikaria. Alvorlige fenomener som bronkospasme, angioødem, hypotensjon, respirasjonsdepresjon og kollaps er rapportert, men er uvanlig. Det er omdiskutert om astma gir økt risiko for bronkospasme.
Behandling ved mer enn lette anafylaktoide reaksjoner av acetylcystein:
- Å stoppe acetylcysteininfusjonen er normalt tilstrekkelig.
- Ved kvalme og brekninger gi antiemetika og i.v. væske etter behov.
- Gi antihistamin ved behov og i tilfeller hvor man ønsker å gjenoppta acetylcyteinbehandlingen med lavere infusjonshastighet (se nedenfor).
- Kortikosteroider er kun indisert ved alvorlige reaksjoner.
- Ved uttalte bronkospasmer gis salbutamol som inhalasjon.
- Ved alvorlige reaksjoner, vurder adrenalin (sjelden aktuelt).
- For øvrig symptomatisk behandling.
- Så snart reaksjonen har roet seg, vurder å starte acetylcysteinbehandlingen igjen med for eksempel 50 mg/kg over 4 timer, eventuelt enda lavere dose eller langsommere infusjonshastighet. Bivirkningene skyldes ikke-allergisk mediert frigjøring av histamin, det vil si farmakologiske effekter av acetylcystein som er doseavhengig.
- Gjentatte episoder av bivirkninger ved lav dosering er sjelden, men kan forekomme.
Tiltak dersom pasienten tidligere har reagert på acetylcystein:
- Vurder forbehandling med antihistamin (ofte aktuelt).
- Vurder forbehandling med kortikosteroider (sjelden aktuelt).
- Start acetylcysteinbehandling, helst med lavere dose enn normalt, for eksempel 50 mg/kg over 4 timer, men stopp ved bivirkninger.
- Ved bivirkninger, se anbefalinger ved anafylaktoide reaksjoner i avsnittet over.
4. Symptomatisk behandling og oppfølging
Behandling av lever- og nyreskade følger standard retningslinjer og er ikke spesifikke for paracetamolforgiftning.
Symptomatisk behandling og oppfølging rettes mot:
- Korrigering av væske-, elektrolytt- og syre-/basebalanse (blant annet risiko for hypokalemi og laktacidose).
- Følg lever- og nyrefunksjon.
- Koagulasjonsforstyrrelser. INR er beste indikator for å følge leverskadens utvikling.
Ved tegn på sviktende leverfunksjon rettes behandlingen også mot:
- Hypo-/hyperglykemi.
- Hypoproteinemi (gi albumin).
- Begrense ammoniakkproduksjon lokalt i tarmen (gi laktulose).
- Koagulasjonsforstyrrelser. Virusinaktivert plasma eller faktorkonsentrat avventes ofte tidlig i forløpet av en leverskade, fordi INR-utviklingen er viktig som prognostikum. Konferer Giftinformasjonen eller leverenheten på Rikshospitalet.
- Hjerneødem.
5. Dialyse
- Dialyse for å fjerne paracetamol ved forgiftninger er svært sjelden indisert.
- Ved meget alvorlige forgiftninger kombinert med laktacidose kan dialyse, helst kontinuerlig, være aktuelt for muligens å kunne øke eliminasjonen av paracetamol og i tillegg bidra til korreksjon av acidosen.
- Vurder dialyse ved s-paracetamol > ca. 5000 µmol/l, eventuelt lavere senere i forløpet ved uttalt leverskade.
- Ved lavere konsentrasjoner enn dette og uten alvorlig leverskade vil dialyse ikke bidra tilstrekkelig til kroppens totale clearance, siden halveringstiden til paracetamol er kort (cirka 2-4 timer).
Giftinformasjonen bør alltid kontaktes før man vurderer dialyse. Antidot (NAC) vil også fjernes ved dialyse slik at doseringen bør dobles under prosedyren.
6. Eksperimentell behandling
Fomepizol kan forsøksvis vurderes i tillegg til acetylcystein ved svært store inntak av paracetamol (over 500 mg/kg kroppsvekt og s-paracetamol > 3000 µmol/l), spesielt ved samtidig tidlig laktacidose. Mekanismen for beskyttelse er hemming av CYP 2E1, og følgelig er fomepizol mest egnet tidlig i forløpet mens s-paracetamol fremdeles er høy. En dose med 15 mg/kg i.v. er tilstrekkelig og hemmer CYP 2E1 i 24 timer. Kontakt Giftinformasjonen.
7. Levertransplantasjon
Kan være aktuelt i enkelte tilfeller ved alvorlig leversvikt. Kontakt Giftinformasjonen eller leverenheten ved Rikshospitalet.
8. Behandling av gravide
Gravide behandles etter vanlige retningslinjer. Ved beregning av toksiske doser paracetamol, bruk som hovedregel mors kroppsvekt før svangerskapet. Ved beregning av riktig dose acetycystein, hvis indisert med behandling, bruk mors kroppsvekt ved tidspunktet for overdosering.
Det er viktig å gi acetylcystein innen 8 timer ved mistanke om inntak av toksiske doser for å unngå toksisitet hos mor og foster. Barn som fødes under forgiftningsforløpet skal behandles med acetylcystein umiddelbart etter fødsel.
Sentrale referanser
- UpToDate (database), 2020, Acetaminophen (paracetamol) poisoning in adults: Treatment (oppdatert 11. feb. 2020).
- Grass J et al. Ny forenklad motgiftsbehandling vid forgiftning med paracetamol. Lekartidningen, 2019, vol 116, nr. 47, s. FUA4.
- Chiew A et al. Updated guidelilnes for the management of paracetamol poisoning in Australia and New Zeeland. Med J Australia, 2020, vol 212, nr. 4, s. 175-83.
- Mullins ME et al. Metabolic and mitochondrial treatments for severe paracetamol poisoning: a systematic review, Clinical Toxicology 2020, vol 58, nr.12 s 1284-1296.
- Chiew AL et al. Massive Paracetamol Overdose: An Observational Study of the Effect of Activated Charcoal and Increased Acetylcysteine Dose (Atom-2). Clinical Toxicology. 2017, vol 55, no. 10: 1055-65.
- Gosselin S et al. Extracorporeal Treatment for Acetaminophen Poisoning: Recommendations from the Extrip Workgroup. Clinical Toxicology, 2014, vol 52, no. 8, s. 856-67.
- Toxbase (database), 2020, Paracetamol (oppdatert nov. 2017).
Relevante søkeord:
Paracetamol, N02BE01, N02B E01, N02AA59, N02A A59, parasetamol, paracetamolforgiftning, acetaminophen, acetaminofen, Paracet, Paralgin forte, Paralgin major, Paralgin minor, Pinex, Pinex forte, Pinex major, Pamol, Panodil, Panodil Zapp, Panodil Zap, Panodil Sapp, Panodil Sap, Codaxol, Perfalgan, Alvedon, acetylcystein, Mucomyst, intoks, intoksikasjon, intox, intoxikasjon.
Dokumenthistorikk:
- Første gang utarbeidet i 2007.
- Revidert oktober 2014.
- Revidert februar 2021.







