Kvalitetsforbedring
Om kvalitetsforbedring
Temaredaktør for kvalitetsforbedring: Anders Vege
Kvalitetsforbedring er en kontinuerlig prosess som omhandler både å forbedre områder i helse- og omsorgstjenesten, men også å teste ut innovative og nytenkende ideer. Forskrift om ledelse- og kvalitetsforbedring tydeliggjør virksomhetenes ansvar i dette arbeidet.
Hva er kvalitetsforbedring?
Sist faglig oppdatert: 10.12.2019
Kvalitetsforbedring i helsetjenesten handler om en systematisk og kontinuerlig prosess som leder til målbare forbedringer.
«Ethvert system er perfekt designet for å gi akkurat det resultat det gir», sier professor Paul Batalden. Vi har mange områder i helsetjenesten, der resultatene ofte skulle vært bedre – bedre for pasientens helse, bedre for pasientens opplevelse, bedre for helsepersonellet og bedre for samfunnet.
Når vi jobber med kvalitet på ulike nivåer helsetjenesten er det naturlig å stille følgende sentrale spørsmål:
- Hvor er vi? - Dagens situasjon
- Hvor skal vi? - Våre mål
- Hvordan kommer vi dit? - Hvilke tiltak må iverksettes
- Hvordan vet vi at vi er kommet dit? - Måling og evaluering av arbeidet
Det finnes ingen enkle svar på helsetjenestens utfordringer. Hvert av de fire spørsmålene ovenfor må besvares ut fra hvor vi er, hvilken rolle vi har på arbeidsplassen, hva slags type tjeneste vi vil forbedre, hvilke mål vi har og hvilke brukergrupper vi jobber med.
Hva er kvalitet?
Den nasjonale strategien for kvalitetsforbedring (2005-2015) gir kvalitetsbegrepet et innhold som bygger på samfunnets føringer, lovverkets krav og faglige vurderinger/ perspektiv for å gi best mulig tjenester til brukerne. For sosial- og helsetjenesten innebærer god kvalitet at tjenestene:
- Er virkningsfulle
- Er trygge og sikre
- Involverer brukere og gir dem innflytelse
- Er samordnet og preget av kontinuitet
- Utnytter ressursene på en god måte
- Er tilgjengelige og rettferdig fordelt
Dette samsvarer med de råd som Verdens helseorganisasjon gir for å lage nasjonale strategier for kvalitet i helsetjenesten. Flere av disse dimensjonene har egne områder på disse nettsidene.
Ulike nivåer
For å sikre kvaliteten på tjenestene, er det nødvendig å jobbe med flere tilnærminger og tiltak på ulike nivåer; samfunns- og systemnivå, organisasjons- og institusjonsnivå, på mikrosystemnivå (bruker og hjelpeteam) og i forhold til den enkelte utøver og bruker.
Figuren nedenfor er hentet fra Nasjonal strategi for kvalitetsforbedring (2005-2015).
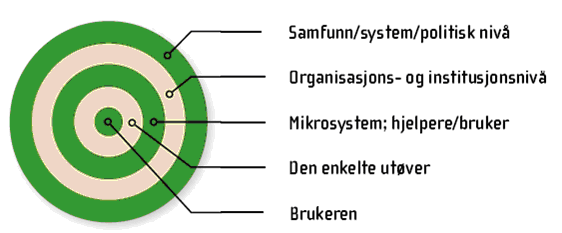
På alle disse nivåene arbeides det med forbedring av kvaliteten i tjenesten. Dette omfatter for eksempel
- arbeidet med kvalitetsregistre og -indikatorer på nasjonalt nivå,
- kartlegging av kvalitet og brukertilfredshet
- lokale kvalitetsforbedringsprosjekter,
- styring og ledelse,
- utdanning og utvikling av den enkeltes kunnskap og ferdigheter,
- hvordan tjenestene organiseres
- brukermedvirkning på ulike nivåer
Hvordan de ulike nivåene arbeider mot samme mål har også betydning for kvaliteten på tjenestene. Vi står overfor en nasjonal pasientsikkerhetskampanje hvor et felles løft på alle nivåer skal bidra til tryggere og bedre helsetjeneste for brukerne.
Forbedringskunnskap
For å skape forbedringer på lokalt nivå kreves forbedringskunnskap. Denne type kunnskap er et viktig supplement til de ulike profesjonene og yrkesgruppenes kunnskap og ferdigheter.
Det er med forbedringsarbeid som med så mye annet, man blir bedre med øvelse. Denne portalen er tilrettelagt for at både de med lang erfaring med kvalitetsforbedring og de som er nye innen feltet skal finne nyttige innspill til sitt arbeid. Vi har prøvd å kombinere utøvernes tips, eksempler og erfaringer med teori, forskning og andre kunnskapsbaserte ressurser.
Forbedringskunnskap og andre kunnskapsområder
Sist faglig oppdatert: 06.07.2016
En god helsetjeneste innebærer å ta i bruk ulike type kunnskap i arbeidet med å utvikle tjenestene. Et godt samarbeid mellom de ulike fagfeltene og yrkesgruppene er nødvendig for å oppnå den beste kvaliteten på tjenestene. I en artikkel fra 1993 publiserte Batalden og Stoltz en modell som tydeliggjør behovet for forbedringskunnskap i helsetjenesten. Denne modellen klargjør og tydeliggjør innholdet i to kunnskapsdomener, profesjonskunnskap (begrepet profesjonell kunnskap er også brukt her) og forbedringskunnskap.
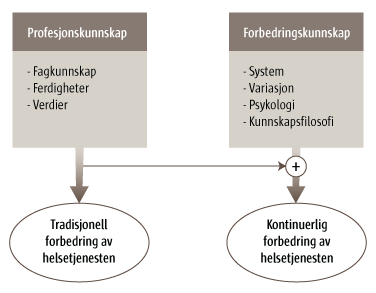
Det meste av den gode pasientbehandlingen er resultat av tradisjonell forbedring, basert på faglig grunnlag, erfaringskunnskap og de verdier som preger profesjonenes kultur (profesjonell kunnskap).
Forbedringskunnskap er et supplement som kan bidra til å forstå og analysere systemer, samhandling og prosesser. Systemkunnskap gjør det enklere å innarbeide kunnskapsbasert praksis, forstå variasjon og forbedre hele pasientforløpet.
Kontinuerlig forbedring oppnås ved å kombinere profesjonell kunnskap og forbedringskunnskap.
Referanser:
- Batalden PB, Stoltz PK. A framework for the continual improvement of health care: Buildin and applying professional and improvement knowledge to test changes in daily work. Jt Comm J Qual Improv 1993; 19: 424–45.
- KloK - Kunnskapshåndtering, Ledelse og Kvalitetsforbedring - fag på medisinerstudiet ved Universitetet i Oslo
Hvordan skape forbedring?
Sist faglig oppdatert: 06.07.2016
Det finnes ingen universalformel for hvordan man skal gå frem for å få bedre tjenester med forbedringer som vedvarer over tid. Dette er fordi forbedringsarbeidet gjennomføres i komplekse systemer, dvs organisasjoner med ulike strukturer, mennesker, oppgaver, prosesser og kontekst som endrer seg over tid.(1) (3)
Llikevel er det noen fremgangsmåter som viser seg å være nyttige. Under Metoder og verktøy samler vi et utvalg av de metodene og verktøyene som blir brukt i helsetjenesten. Vi har lagt følgende definisjon til grunn for hvordan vi presenterer metoder og verktøy på disse nettsidene.
- Metode - helhetlig tilnærming som kan inneholde et eller flere verktøy
- Verktøy - et hjelpemiddel/teknikk som kan være støtte for å utføre en oppgave
En av de mest kjente metodene for kvalitetsforbedring er utviklet av William Edwards Deming (1900- 1993). Metoden er blant annet kalt Demings sirkel og PDSA-sirkelen, og består av fire trinn: Plan, do, study, act. I Nasjonal strategi for kvalitetsforbedring (2005-2015) beskrives de fire trinnene som: Planlegge, utføre, kontrollere og korrigere.
Siden 1996 har sirkelen ofte blitt presentert sammen med tre grunnleggende spørsmålene (2):
- Hva ønsker vi å oppnå?
- Når er en endring en forbedring?, og
- Hvilke endringer kan iverksettes for å skape forbedring?
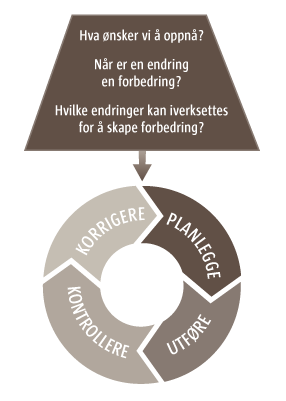
I Norge begynner etter hvert Modell for kvalitetsforbedring å bli kjent (3). Dette er en modell som er videreutviklet fra Demings sirkel, og de ulike trinnene i modellen er ytterligere presisert.
Referanser
- Powell A.E., Rushmer R.K., Davies H.T.O., A systematic narrative review of quality improvement models in health care, The Universities of Dundee and St Andrews, 2008
- Langley, Nolan, Nolan, Norman, Provost: The Improvement Guide, New York; Jossey Bass, 1996.
- Seksjon for kvalitetsutvikling – GRUK, Modell for kvalitetsforbedring, Nasjonalt kunnskapssenter for helsetjenesten, 2007
Et felles ansvar
Sist faglig oppdatert: 06.07.2016
I artikkelen What is «quality improvement» and how can it transform healthcare? argumenterer Batalden og Davidoff for at vi vil ikke kunne dra nytte av helsetjenestens fulle potensial med mindre det å forbedre praksis blir en vesentlig del av alles arbeid, hver dag og i alle deler av systemet. På denne måten vil forbedringsarbeid og kvalitetsforbedring innebære en grunnleggende endring av hvordan vi arbeider i helsetjenesten.
Denne tankegangen finner man igjen flere steder. Verdens helseorganisasjon har lagt dette til grunn i sin veileder for å bygge kvalitetsstrategier.
Vi finner tankegangen om et felles ansvar igjen i mikrosytemperspektiv. Dette perspektivet er lagt til grunn flere steder i helsetjenesten. I Jönkjöping len i Sverige sier man: Alle har to jobber; de skal gjøre arbeidet sitt og de skal forbedre det! En annen versjon av dette slagordet er at vi har en jobb, og det å forbedre tjenestene er en del av det.
Referanser:
- Batalden PB, Davidoff F. What is «quality improvement» and how can it transform healthcare? Qual Saf Health Care 2007; 16: 2–3.
- WHO, Quality of care - A Process for Making Strategic Choices in Health Systems, 2006
Litteratur og nyttige nettsteder om kvalitetsforbedring
- Nyttige verktøy og metoder for forbedring, UNN
- Institute for Healthcare Improvement, IHI
- Qulturum
- BMC Health Services Research
- BMJ Quality & Safety
Oppsummert forskning om kvalitetsforbedring:
-
En systematisk narrativ oversikt over modeller for kvalitetsforbedring i helsetjenesten
[A systematic narrative review of quality improvement models in health care]
The Universities of Dundee and St Andrews. 2009
Rapporten er en systematisk gjennomgang av ulike kvalitetsforbedringsstrategier med tanke på hvilke styrker og svakheter ulike strategier har for å bidra til kvalitetsforbedring i helsetjenesten. Det er vanskelig å sammenlikne strategier på tvers av systemer og denne rapporten har derfor foretatt en særskilt vurdering av strategiene i forhold til NHS Scotland, som er et offentlig finansiert helsevesen for en befolkning på om lag 5 millioner. Hovedvekten av rapporten er på kvalitetsforbedringsstrategier på organisasjonsnivå.
-
Pseudoinnovasjon innen kvalitetsforbedring?
[Pseudoinnovation: the development and spread of healthcare quality improvement methodologies]
2009
I denne artikkelen fra 2009 skriver Kieran Walshe om behovet for en mer kritisk og mer vitenskapelig tilnærming til utvikling, evaluering og disseminering av kvalitetsforbedringsmetoder der en kombinasjon av teoretiske, empiriske og eksperimentell evidens styrer planleggingen og utbredelsen. Walshe mener at kravet til evidens bør være like høyt for kvalitetsforbedringstiltak som for andre nyutviklinger innen helse. Referanse: Int J Qual Healthcare 2009;21: 153-159
Bøker om kvalitetsforbedring.
Norske bøker
2007
- Arntzen E. En forutsigbar helsetjeneste, Kvalitet og orden i eget hus. Oslo: Gyldendal Akademisk, (2007).
Anmeldelse av boken (av E Ness)
- Bjørndal A Flottorp S Klovning A., Kunnskapshåndtering i medisin og helsefag , Oslo : Gyldendal Akademisk, (2007)
2004
- Kaasa, K., Kvalitet i helse- og sosialtjenesten: det er menneskene det kommer an på, 184 s. Oslo: Gyldendal akademisk. (2004)
Anmeldelse av boken (av G S Braut)
2002
- Øgar P., Hovland T., Mellom kaos og kontroll, ledelse og kvalitetsutvikling i kommunehelsetjenesten, Gyldendal akademisk (2002)
2001
- Kommunenes Sentralforbund, Kvalitet og service med brukeren i sentrum, Kommuneforlaget(2001)
1999
- Bjarne Berg Wig, Det uslåelige arbeidslaget. Kvalitetsutvikling med selvstyrte team, Tiden Forlag (1999)
1998
- Kyrkjebø J. M. , Kvalitetsutvikling i helsetjenesten, Fagbokforlaget (1998)
1996
- Stensaasen S., Total kvalitetsledelse i praksis, Hvordan nå verdensklasse i kvalitet, og holde seg der?, HøyskoleForlaget (1996)
Engelske bøker
2007
- Nelson, Batalden, Godfrey. Quality By Design: A Clinical Microsystems Approach, Jossey-Bass, publisher. (2007)
- Grol R., Wensing M., Eccles M., Improving patient care. The implementation of change in clinical practice. Oxford: Elsevier, (2004)
- Kohn L.T., Corrigan J. M., Donaldson M.S. (Ed), To Err Is Human: Building a Safer Health System, Committee on Quality of Health Care in America, Institute of Medicine, National Academy Press, Washington, D.C. (2004)
2003
- Donabedian A. An Introduction to Quality Assurance in Health Care. Publisher: Oxford University Press, USA, (2003)
2001
- Institute of Medicine, Crossing the Quality Chasm: A New Health System for the 21st Century, Committee on Quality of Health Care in America, National Academy Press (2001)
1996
- Langley , Nolan, Nolan, Norman, Provost: The Improvement Guide, New York; Jossey Bass, (1996)
1992
- Øvretveit J. Health service quality. An introduction to quality methods for health services. Oxford: Blackwell Science, (1992)
1990
- Lohr K. N. Medicare: a strategy for quality assurance. Washington, DC: National Academy Press, (1990)
Modell for kvalitetsforbedring
Sist faglig oppdatert: 05.10.2021
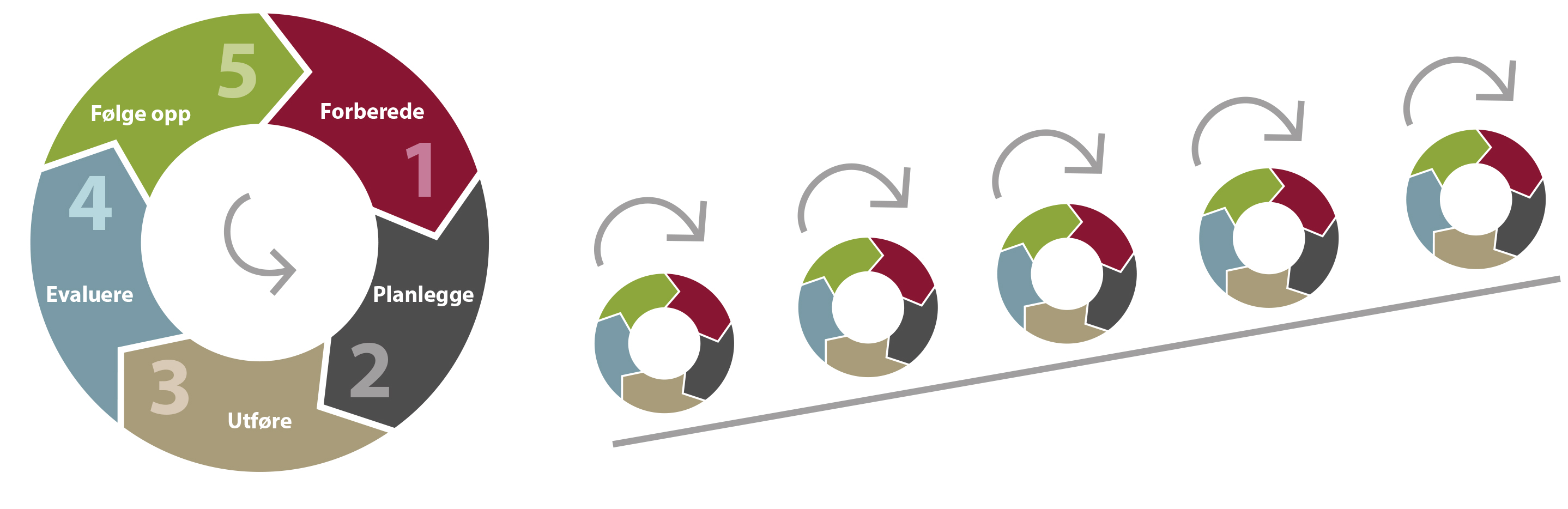
Systematisk forbedringsarbeid er en kontinuerlig prosess som kan illustreres i form av en sirkel, slik vi har valgt å gjøre med modell for kvalitetsforbedring.
English: Quality improvement model
Modellen beskriver hvordan man kan gå frem for å oppnå forbedringer i tjenestene i fem faser. Den kan benyttes i små og store forbedringsprosesser og kan fungere som en huskeliste for faktorer som forskning og erfaring har vist er nødvendig for å sikre en vellykket gjennomføring. Hver fase består av flere trinn slik figur 1 viser:
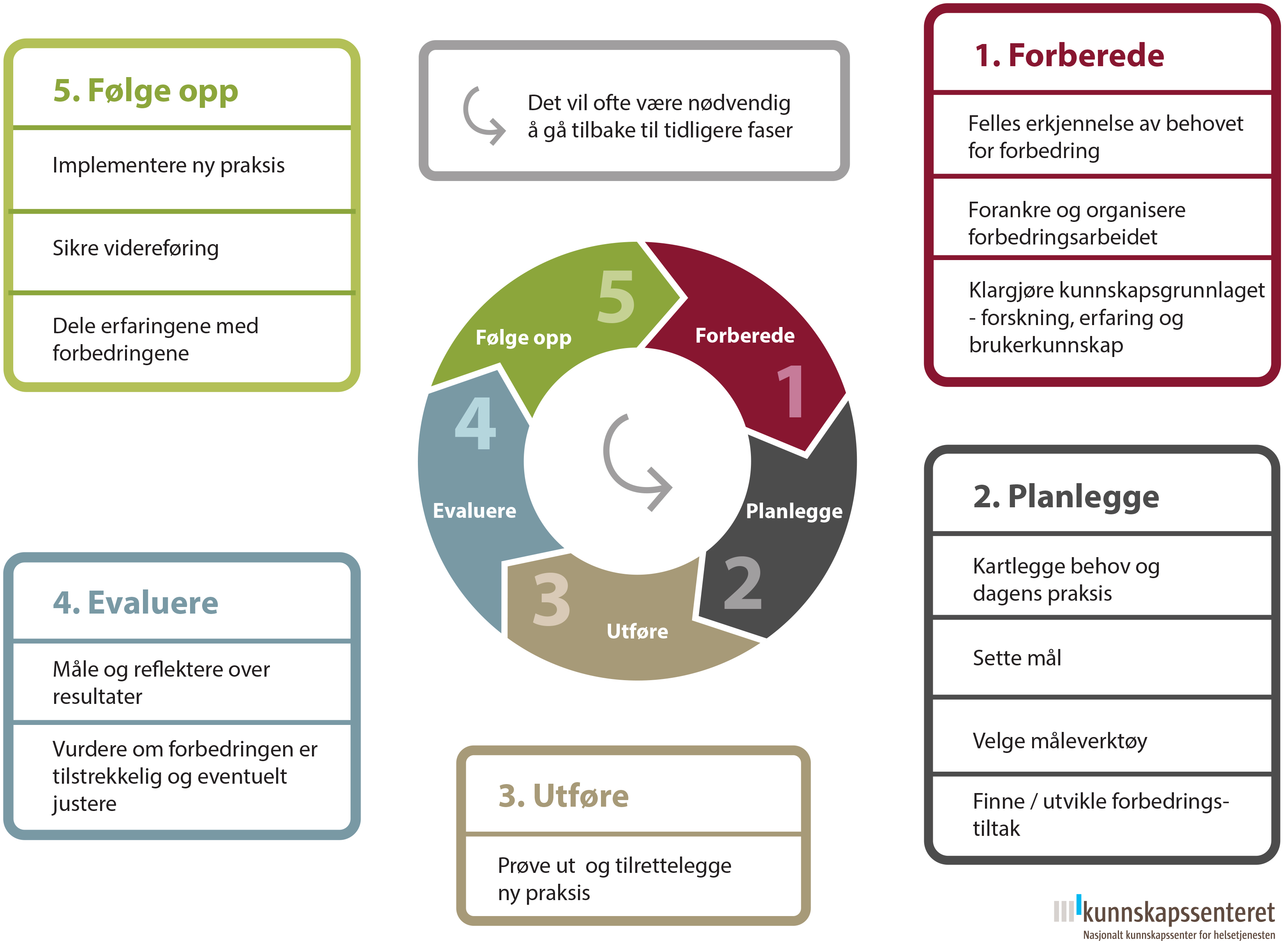
Figur 1: Modell for kvalitetsforbedring
Selv om sirkelen har piler som peker fremover fra fase til fase, er det ofte nødvendig å gå tilbake til tidligere faser i prosessen, slik pilen i midten av figuren illustrerer. Arbeidet med forankring i fase 1 må følges opp gjennom hele prosessen. Målene må kanskje justeres underveis. Hvis evalueringen viser at forbedringen ikke er tilstrekkelig, kan man prøve ut nye løsninger.
Rekkefølgen på trinnene glir også delvis over i hverandre; i praksis arbeider man gjerne med flere trinn parallelt.
Sirkelformen illustrerer også at forbedringsarbeidet er en kontinuerlig prosess, hvor fokuset må opprettholdes og nye endringer kan være nødvendig for å opprettholde resultatene. Kompleksiteten i et forbedringsarbeid avgjør hvor lang tid en forbedring tar. Enkle prosesser kan man beslutte og iverksette samme dag. Mer komplekse prosesser forutsetter at man tester, justerer og gjentar dette mange ganger over lengre tid, slik figur 2 viser.
Figur 2: Kontinuerlig forbedring
1. Forberede
Det første trinnet i modellen er Forberede. Trinnene i denne fasen er avgjørende for en god start på forbedringsarbeidet.
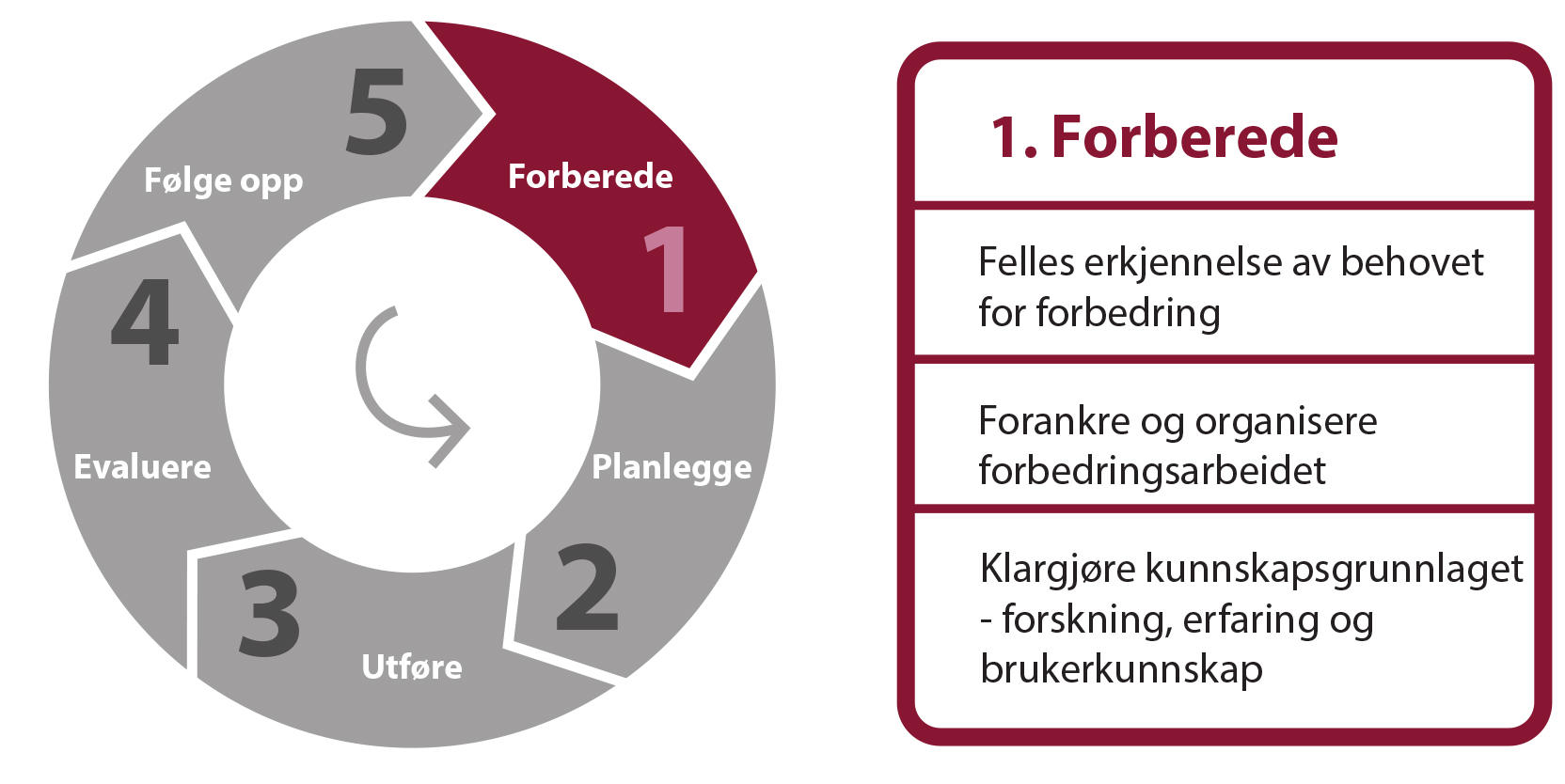
Figur 3: Fase 1 i modell for kvalitetsforbedring
Felles erkjennelse av behovet for forbedring
Dette er utgangspunktet for alt forbedringsarbeid (1). I den nasjonale kvalitetsstrategien er det seks dimensjoner av tjenestekvalitet som illustrert i figur 4 (2). Dimensjonene påvirker hverandre. I arbeidet med å bedre kvaliteten er det derfor viktig at man vurderer og ivaretar alle dimensjonene.
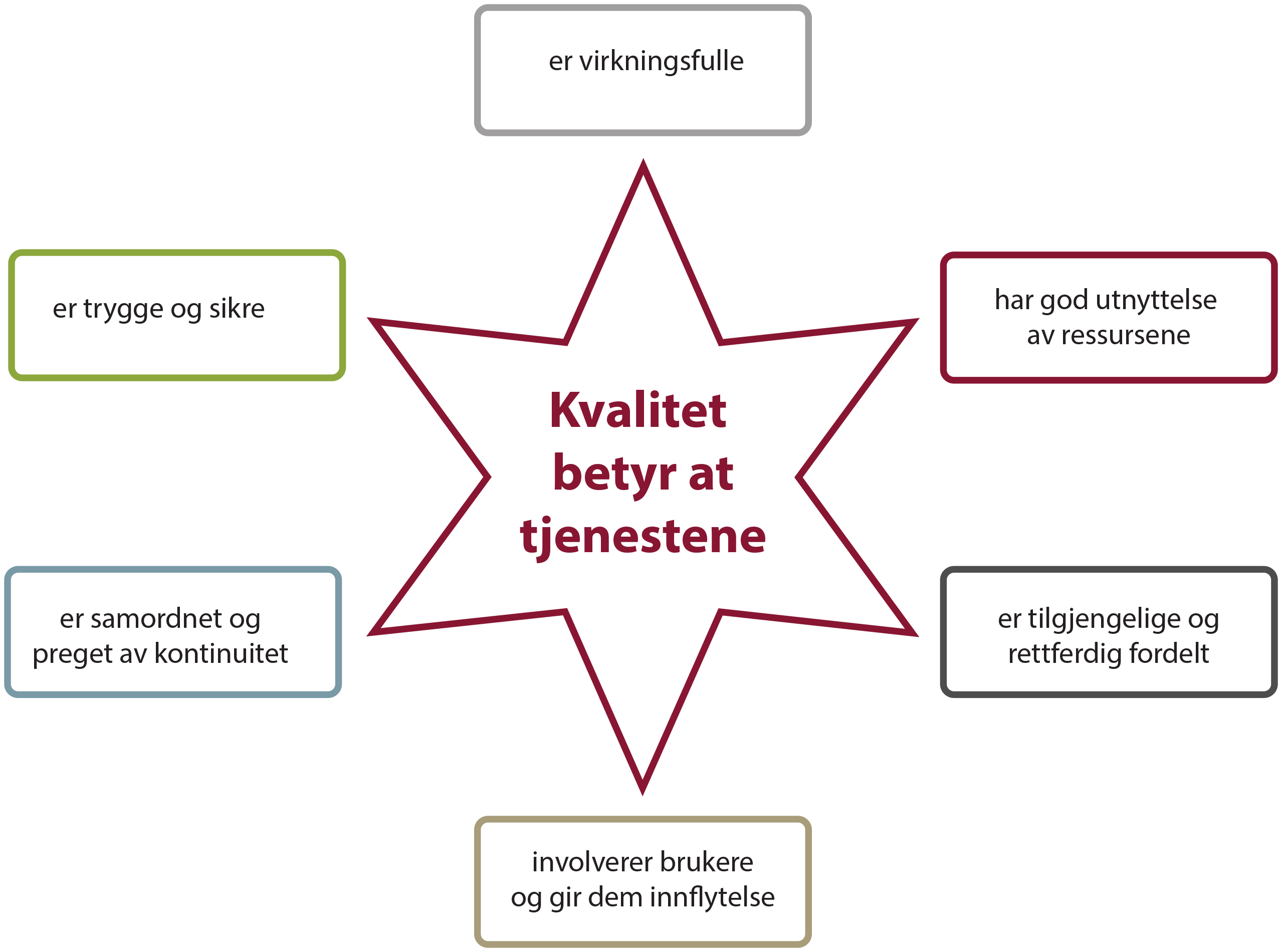
Figur 4: Kvalitetsstjerne basert på de seks dimensjonene i Kvalitetsstrategien
Erkjennelsen av behovet for å forbedre tjenestene kan for eksempel komme som resultat av:
- Innspill fra enkeltbrukere, brukerråd og brukerorganisasjoner
- Innspill fra ledere/medarbeidere
- Ny kunnskap og teknologisk utvikling
- Ytre krav eller forventninger; lover, politiske krav, media
- Evaluering av tjenestene
- Avvik, uheldige hendelser og klager
- Revisjon av virksomhetens kvalitetssystem
- Nye faglige retningslinjer
- Endringer i brukernes behov
- Endrede økonomiske rammer
Den enkelte virksomhet har ansvar for å sikre god kvalitet på tjenestene til brukerne. Gjeldende lover og forskrifter, blant annet Lov om kommunale helse- og omsorgstjenester (3), og Forskrift om ledelse og kvalitetsforbedring (4), stiller krav til kvalitet som skal oppfylles. Forskriften stiller blant annet krav om at man systematisk innhenter brukernes erfaringer og bruker dette til å forbedre tjenestene. Lovverket kan dermed brukes som et hjelpemiddel i forbedringsarbeidet. Forskriften understreker at kvaliteten på tjenestene er et lederansvar.
Forankre og organisere forbedringsarbeidet
Forankring i ledelsen, fagmiljøet, brukerne, samt andre involverte parter, er avgjørende for å lykkes med forbedringsarbeid. Det er viktig at arbeidet er i tråd med organisasjonens visjon og mål og synliggjøres i organisasjonens virksomhetsplan (1, 5).
For å sikre forankringen kan det også være nyttig å diskutere følgende spørsmål:
- Henger virksomhetsplan og forbedringsarbeid sammen?
- Er pasienter/pårørende og medarbeidere trukket aktivt inn i diskusjonene om hvilke områder det er viktig å prioritere?
- Hvilke samarbeidspartnere berøres av forbedringsarbeidet, og er det laget en plan for å involvere disse på en systematisk måte?
Ledere har en avgjørende rolle i å starte opp og legge til rette for forbedringsarbeid. Aktiv støtte og engasjement fra ledernes side har stor betydning, samt at lederne skaper en sosial prosess hvor alle som berøres involveres og deltar (1, 2, 5, 6). Det er spesielt viktig å legge til rette for at brukerrepresentanter blir inkludert på en likeverdig måte.
Det er også ledelsens ansvar å sørge for at det settes av tilstrekkelig tid og ressurser til forbedringsarbeidet. Forbedringsarbeid på tvers av organisasjoner – for eksempel med pasientforløp – kan by på ekstra utfordringer. Dette vil omfatte flere organisasjoners prosesser, strukturer og kulturer. Det krever at man forankrer og involverer ledere og medarbeidere i alle de deltakende organisasjonene (7, 8). Det kan være nødvendig å opprette en styringsgruppe med toppledere og brukerrepresentanter for å sikre god forankring og nødvendig lederoppmerksomhet.
Gjennom forskning har man kartlagt de viktigste faktorene for å lykkes med å gjennomføre forbedringsarbeid, sikre opprettholdelse av forbedringene og spredning. En modell som består av ti viktige faktorer illustrerer kompleksiteten i forbedringsarbeidet og kan fungere som en huskeliste for hva man må tenke på og ivareta underveis i prosessen (figur 5). Det er også en tilhørende guide som beskriver hvordan man kan styrke disse faktorene (9-11).
Figur 5: Faktorer for vedvarende forbedringer (6-8).
Organisering av forbedringsarbeidet
Når man skal organisere forbedringsarbeidet er det viktig at man sørger for at forbedring blir en del av den daglige driften. Det kan være hensiktsmessig å opprette en arbeidsgruppe som er ansvarlig for gjennomføringen. Momenter å vurdere ved oppretting av en slik gruppe er:
- Alle enheter som er involvert i den aktuelle prosessen bør være representert
- Brukere og/eller pårørende bør være representert
- Alle sentrale yrkesgrupper bør delta
- En formell leder bør utpekes, ofte er enhetsleder et naturlig valg
- Det må settes av ressurser til å skrive møteinnkallinger og referater og til å måle resultatene. Hvis det finnes en person med spesielt ansvar for fag-/kvalitetsutvikling, anbefales det å bruke denne
- En fast møteplan bør settes opp
- Ekstern veiledning kan være aktuelt å benytte hvis forbedringskompetanse mangler i organisasjonen
Det må også brukes tid på å informere og involvere alle berørte aktører, både før oppstart og underveis. Dette kan gjøres ved å bruke allerede eksisterende møteplasser.
Når man skal i gang med forbedringsarbeid som omhandler personsensitive data, må det gjøres vurderinger av om taushetsplikt eller andre personvernbestemmelser er til hinder for gjennomføringen. Personopplysningsloven og helsepersonelloven er blant lovene som regulerer dette.
Representanter for brukere bør rekrutteres via brukerorganisasjoner der det lar seg gjøre, eller eventuelt rekrutteres blant brukere/pårørende av den aktuelle tjenesten. Det er viktig å avklare forventninger til hva brukerne skal bidra med, og at det skapes en inkluderende kultur med et likeverdig samarbeid. Økonomisk godtgjøring og dekning av reiseutgifter må også avtales.
For å styrke læring og utvikling kan flere enheter i en organisasjon, eller flere organisasjoner/nivåer samarbeide om forbedringsarbeidet, for eksempel i form av et læringsnettverk (12, 15, 16).
Klargjøre kunnskapsgrunnlaget – forskning, erfaring og brukerkunnskap
For å sikre at tjenestene har god kvalitet, må de bygge på forskningsbasert kunnskap, erfaringsbasert kunnskap (klinisk erfaring), brukernes preferanser og medvirkning, samt den konteksten forbedringsarbeidet skjer innenfor. Dette er utgangspunktet for kunnskapsbasert praksis (figur 6 nedenfor), som er nærmere beskrevet på nettstedet www.kunnskapsbasertpraksis.no. Nettstedet gir opplæring i kunnskapsbasert praksis.
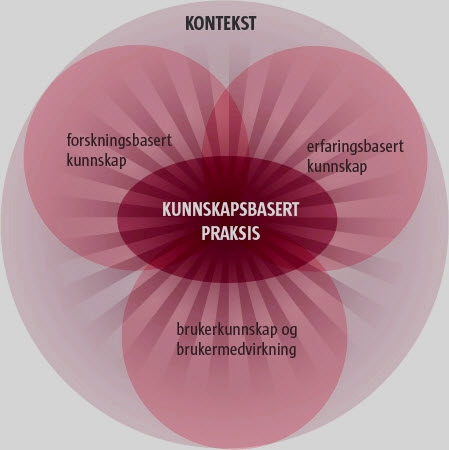
Helsebiblioteket.no gir gratis tilgang til flere viktige kunnskapskilder:
- systematiske oversikter
- nasjonale faglige retningslinjer
- artikler i tidsskrifter/databaser
- kunnskapsbaserte oppslagsverk, for eksempel UpToDate og BMJ Best Practice
Aktiv brukermedvirkning gir nyttig informasjon om brukernes behov, gir nye perspektiver på tjenestene og motivasjon for forbedringsarbeidet. Når pasienten ikke selv er i stand til å gi uttrykk for egne behov og ønsker, er ofte pårørende viktige kilder til slik kunnskap.
Nyttige verktøy for fase 1:
- Modell for vedvarende forbedring
- Fokusgruppeintervju
- Spørreskjema – se spørreskjemabanken for validerte skjemaer.
2. Planlegge
Den andre fasen i modellen handler om å planlegge forbedringsarbeidet.
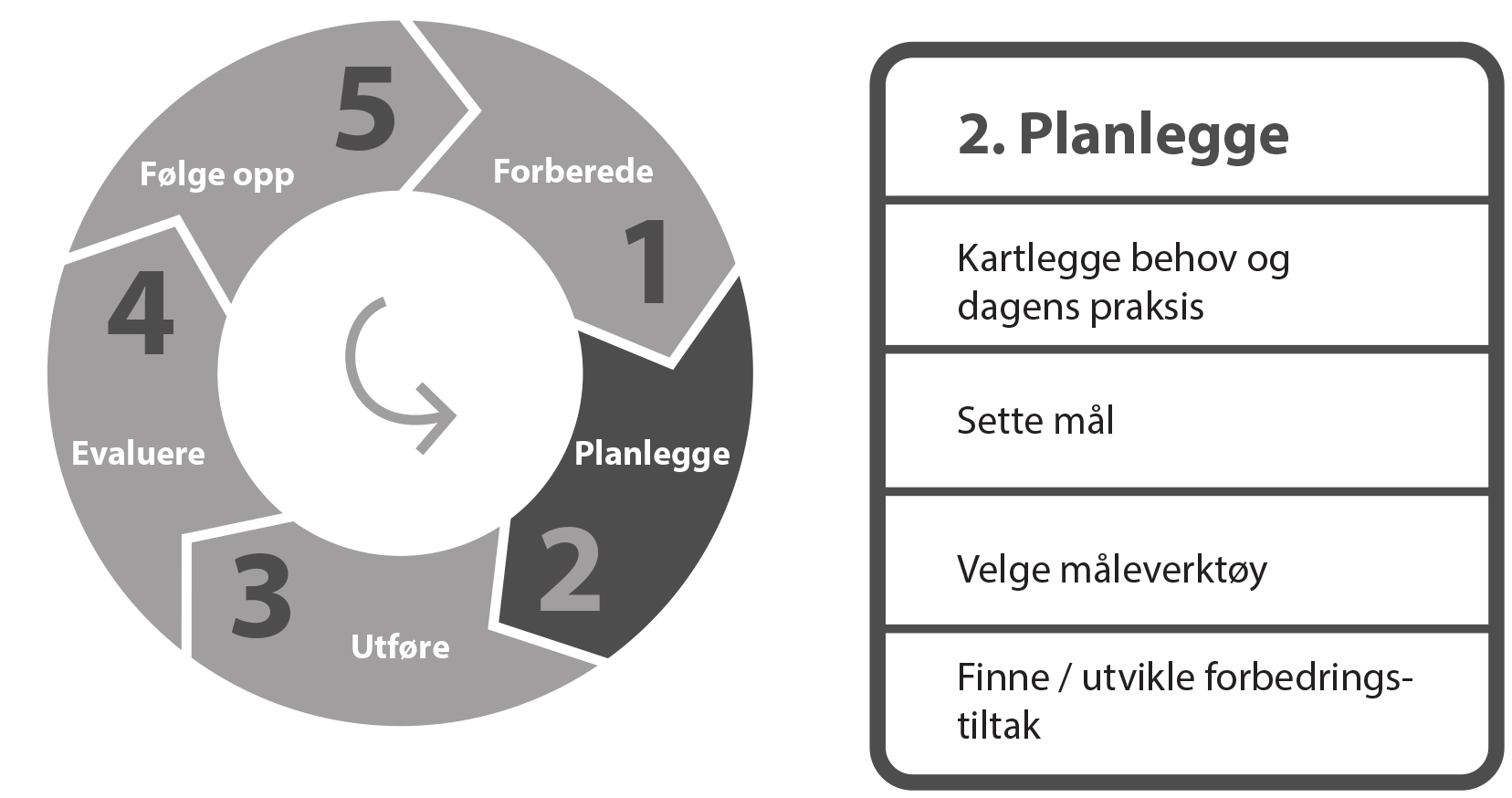
Figur 7: Planleggingsfasen
Kartlegge ulike behov og dagens praksis
Det er en fordel å måle hvordan tjenesten fungerer i dag for å avdekke hva som bør forbedres. Målingene vil være et godt utgangspunkt for å lage konkrete mål for forbedringsarbeidet og gjøre det mulig å vurdere om tiltak som iverksettes virkelig fører til bedre tjenester.
I tillegg kan det være nyttig å innhente kvalitative data om tjenestene gjennom intervjuer, fokusgrupper eller historier. Kartleggingen kan føre til endringer i hvilke forbedringsområder som velges ut. En god kartlegging vil være bevisstgjørende for å forbedre dagens praksis og kan gi aha opplevelser hos ledere og medarbeidere, noe som vil være motiverende for det videre arbeidet.
Sette mål
Hensikten med å sette mål og måle effekten av forbedringsarbeid er å lære av egen praksis, vite og vise om de gjennomførte endringene har ført til forbedringer og dokumentere dette.
Kvaliteten på et område kan overvåkes og evalueres på ulike måter, for eksempel:
- Er målet å styrke brukeren, kan man lytte til brukerens stemme gjennom å få frem brukerens mål, funksjon og opplevd nytte av oppfølgingen. I tillegg kan brukertilfredshet måles på ulike måter.
- Er det pasientforløp som skal forbedres, kan man måle programoppfyllelse, dvs. om informasjon, brukermedvirkning, samhandling og oppfølging ivaretas slik man har blitt enige om. Ressursbruk kan også måles før og etter innføring av nye tiltak.
- Dersom det er faglig kvalitet på et område som skal forbedres, kan man måle i hvilken grad man følger et kunnskapsbasert behandlingsprogram, for eksempel i forhold til hjerteinfarkt eller koordinerte tjenester ved å bruke en sjekkliste.
- Dersom man arbeider for å gjøre tjenestene tryggere, er det viktig å måle avvik og uheldige hendelser, for eksempel når det gjelder medikamenthåndtering.
Indikatorer kan inndeles i struktur-, prosess- og resultatindikatorer:
- Strukturindikatorer sier noe om for eksempel antall leger eller sykepleiere.
- Prosessindikatorer sier noe om man er på rett vei med prosesser som leder frem til resultatene. For eksempel hvorvidt man har gjennomført en prosess i tråd med en sjekkliste.
- Resultatindikatorer sier noe om sluttresultatet.
Ofte kan det være meningsfullt å følge indikatorer på flere områder samtidig for å sjekke at tiltakene på ett område ikke går ut over andre deler av tjenesten. Det som måles får oppmerksomhet og blir viktig. Vær derfor opptatt av å måle det som er viktigst. Når prosessen man måler er stabil, kan man ofte gå over til kun å følge med på resultatindikatorene, og dersom disse endrer seg, bør man igjen måle prosessen for å finne ut hva som har endret seg.
Målene for forbedringsarbeidet skal være i tråd med virksomhetens visjon og formål. I forbedringsarbeidet vil det være behov for både overordnede mål og mer praktisk rettede mål. Kartleggingen av nåværende praksis er utgangspunkt for å sette målene. Det kan være nyttig å se de overordnede målene i sammenheng med en eller flere dimensjoner av tjenestekvalitet, jamfør figur 4.
Det er en prosess å lage gode mål. De overordnede målene bør konkretiseres i delmål som oppfyller kravene til å være SMARTE. De bør være:
- Spesifikke – klar, konkret, entydig angivelse av forventet resultat, helst tallfestet.
- Målbare – man skal kunne vite om målet er nådd.
- Ansporende – være utfordrende, gi mulighet for egenutvikling og inspirere til nytenkning.
- Realistiske – oppnåelig i forhold til andre oppgaver og ressurser.
- Tidsbestemt –angi når resultatet skal være nådd.
- Enighet om målet – forankring i arbeidsgruppen, hos brukerne, medarbeiderne og ledelsen.
Jo mer konkrete målene er, desto enklere er det å vite om de er nådd.
Eksempel fra psykisk helsevern
Overordnet mål er at brukerne deltar i behandlingsteamene i avdelingen.
SMARTE mål: Innen 3 mnd. skal 90 prosent av brukerne delta i behandlingsteamene. Tallet 90 er satt fordi det alltid vil være pasienter som av ulike grunner ikke vil eller kan delta i behandlingsteamene, uansett på hvilken måte de motiveres.
I tillegg til kvantitative målinger kan det være nyttig å få et innblikk i brukernes opplevelse av tjenestene. Derfor kan kvantitative målinger gjerne suppleres med kvalitative undersøkelser som fokusgruppeintervju, pasientfortellinger om det de opplever eller film av sin reise gjennom systemet. Slike brukerfortellinger har vist seg å være nyttige for å bedre tjenestene.
Målinger bør startes før nye tiltak iverksettes slik at man har et utgangspunkt for å synliggjøre endringene. Når tiltakene iverksettes, er det lurt å måle fortløpende. På denne måten kan man følge med og dokumentere endringene som skjer og justere tiltakene når det er nødvendig.
Det er også av betydning å fortsette å måle over tid for å sikre at forbedringene vedvarer. Når forbedringene er stabile, kan det være tilstrekkelig å foreta kontrollmålinger noen ganger i året, men alle prosesser som ikke følges vil endre seg, og fortsatt måling er derfor nødvendig.
Velge måleverktøy
Med måleverktøy mener vi et praktisk hjelpemiddel som kan hjelpe oss å måle og/eller analysere kvaliteten på tjenesten.
Et eksempel på måleverktøy er spørreskjema. Her kan spørsmål med faste svaralternativ kombineres med åpne spørsmål og alternativer på en skala som uttrykker for eksempel grad av tilfredshet med tjenestetilbudet.
Et annet eksempel på måleverktøy er sjekklister, som kan videreutvikles til å bli skåringskjema hvis områdene blir tildelt poeng: gjennomført = 2 poeng, delvis gjennomført = 1 poeng, ikke gjennomført = 0 poeng. Skåringskjema kan fylles ut av personalet og/eller brukerne som kan krysse av hvilke tiltak/behandling de har mottatt.
Eksempel på bruk av Statistisk prosesskontroll, SPC
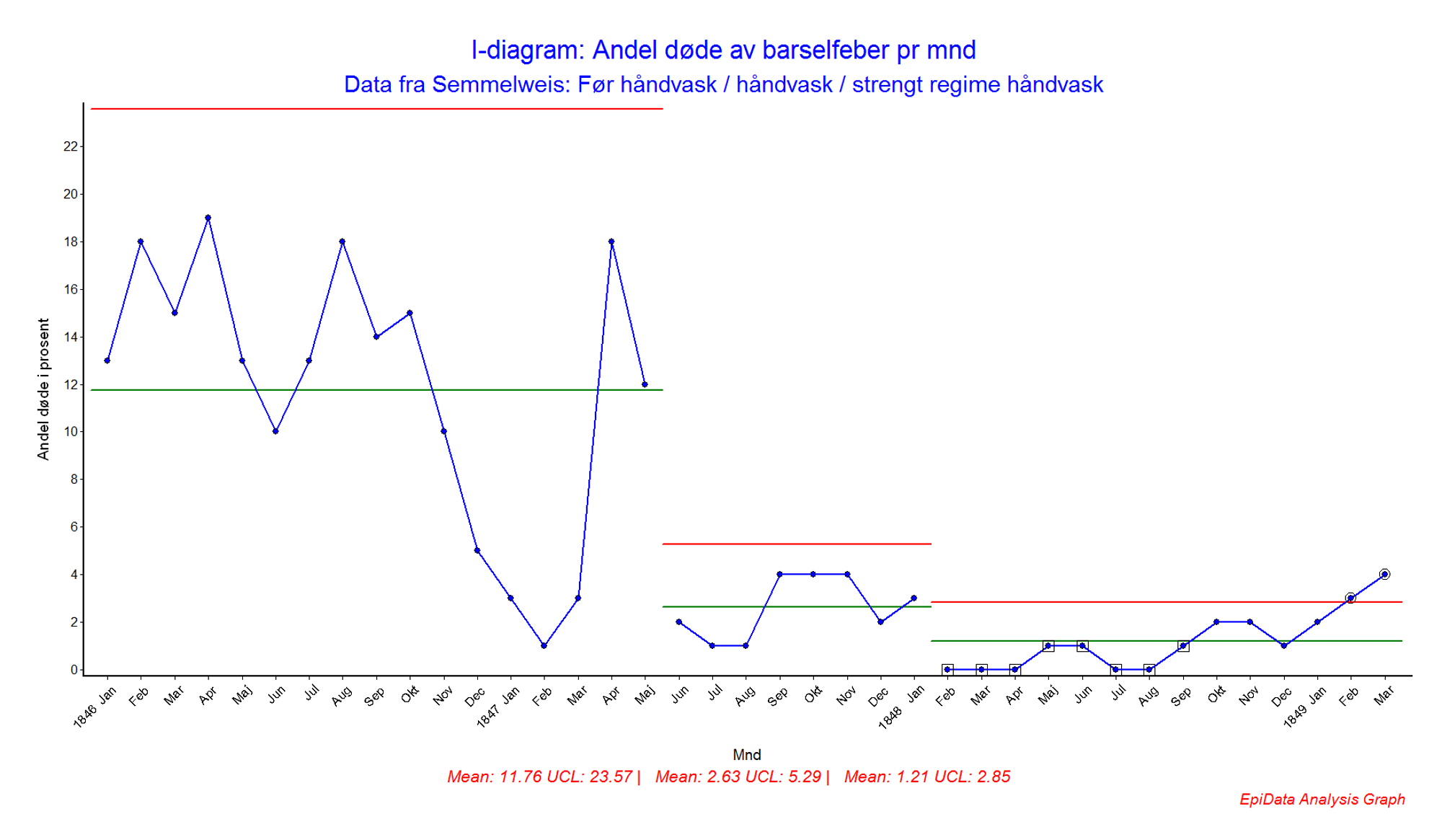
Figur 8:SPC-diagram som viser Semmelweis sine data over andel døde av barselfeber pr mnd. De tre periodene viser før innføring av håndvask, etter innføring av håndvask.
Semmelweis sitt arbeid var et klassisk forbedringsarbeid. Dette var før vi kjente til eksistensen av bakterier, men Semmelweis mistenkte at legene tok med seg noe «skittent» fra obduksjonen av de døde til undersøkelsene av de fødende kvinnene.
Hvert blått punkt i diagrammet er andel døde kvinner for den aktuelle måned, den grønne linjen er gjennomsnittet for perioden og den røde linjen viser grensene for hvor resultatene normalt vil havne «hvis vi fortsetter å gjøre som vi gjør nå».Den første perioden, lengst til venstre, viser tiden uten håndvask. Her varierte dødeligheten normalt mellom 0 og 25% pr mnd rundt et gjennomsnitt på ca 12% pr mnd.
Ved innføring av håndvask i juni i år 1847 ser vi en dramatisk nedgang i antall døde av barselfeber pr mnd. Her ser vi et gjennomsnitt på ca 2,6% og mye mindre variasjon. Ved å jobbe på denne måten døde normalt mellom 0 og 6% av kvinnene. En dramatisk forbedring.
Den siste perioden viser tiden hvor Semmelweis innførte et strengt regime med håndvask, og dødeligheten ramlet nesten ned til 0%. På slutten av denne perioden gjorde de andre legene opprør mot håndvasken, og Semmelweis fikk til slutt sparken. Vi ser hvordan dødeligheten går opp igjen mot slutten av perioden.
Ved å visualisere dataene med SPC kan en raskt få et diagram som er egnet til kollektiv refleksjon i møter og å skape en felles forståelse av resultatene «når vi jobber på den måten vi gjør nå».
Målingene kan presenteres både som før- og etter-målinger eller i tidsserier. I forbedringsarbeid er det spesielt nyttig å bruke tidsserier til å presentere resultatene av målingene. I tidsserier kan man følge en prosess over tid og få synliggjort variasjon, slik eksempelet i figur 8 viser.
Et egnet verktøy til analyse av tidsseriemålinger er statistisk prosesskontroll (SPC). Det kan gi informasjon om nivået på prosessen, om den er stabil eller uforutsigbar med for stor variasjon. SPC kan brukes både på små og store tallmaterialer (17-20).
Det er viktig å måle på de mest sentrale områdene, og så langt som mulig bruke data som er lett tilgjengelige for å unngå å bruke for mye ressurser på datafangst og databearbeiding. Det er allerede utviklet mange indikatorer for ulike fagfelt (21, 22).
Finne/utvikle forbedringstiltak
Ideer og forslag til hvordan prosessene kan forbedres bør samles inn bredt og systematisk. Både ledere, ansatte og brukere må være med i dette arbeidet. Brukerne er spesielt viktige fordi de har andre perspektiv og erfaringer enn ansatte. Brukerorganisasjoner og pårørende kan også trekkes inn i arbeidet.
Det vil ofte være nyttig å tenke helt nytt og annerledes for å skape vesentlig bedre tjenester (9, 10, 23). Til dette kan det være bra å hente ideer fra andre områder enn helsetjenesten eller fra andre fagfelt som tjenestedesign.
Dersom man vurderer å prøve ut forbedringstiltak som er utviklet, er det viktig å søke etter dokumentasjon for om disse virker. Dette bør gjøres på samme måte som beskrevet under klargjøring av kunnskapsgrunnlaget. Dersom man finner solide holdepunkter for at tiltak vil være effektive, kan de innføres med større trygghet. Tiltak som har vært effektive andre steder må allikevel tilpasses til den nye konteksten de skal brukes i.
Forslag til forbedringer kan framkomme gjennom:
- Kartleggingen av nåværende praksis
- Teori og forskning
- Identifisering av de kloke grepene man allerede gjør og muligheten til å gjøre mer av dette (Anerkjennende intervju) (24)
- Kreative tankeprosesser/idédugnad
- Hente og tilpasse ideer fra andre virksomheter
- Tiltakspakker som ledd i kampanjer – for eksempel for pasientsikkerhet
Ofte er det mulig å forenkle arbeidsprosessene ved å fjerne unødvendige trinn og involverte personer i en prosess, og derved kanskje spare ressurser og redusere muligheten for feil.
I planlegging av bedre praksis er det også viktig å sikre at man utnytter de ulike aktørenes og faggruppenes kompetanse maksimalt. Under utvikling av behandlingsprogrammer kan man diskutere hvilke oppgaver som bør utføres av hvilke yrkesgrupper. Ved å kartlegge aktører, kan man sikre at behovene og kompetansen til alle berørte parter blir tatt i betraktning. Et eksempel på dette er fra hverdagsrehabilitering i kommunene, hvor hjemmehjelpene får opplæring som hjemmetrenere og bidrar til å rehabilitere pasienten i stedet for å gjøre husarbeid for pasienten.
Det er ofte nyttig å utvikle og bruke sjekklister som huskelister for å være sikker på at man gjennomfører de tiltakene som man er blitt enige om. Sjekklisten vil også kunne fungere som et nyttig utgangspunkt for opplæring av nye medarbeidere. Bruk av sjekklister kan bidra til at helsepersonell lettere etterlever retningslinjer og prosedyrer og kommuniserer bedre seg imellom. Det kan også bidra til færre uønskede hendelser og til mindre sykelighet og færre dødsfall blant pasientene (25, 26).
Nyttige verktøy for fase 2:
- Flytskjema
- Anerkjennende intervju (AI)
- Sjekkliste og skåringskjema
- Fokusgrupper
- Statistisk prosesskontroll (SPC)
3. Utføre
Prøve ut og tilrettelegge ny praksis
Etter kartlegging og analyse av den prosessen som skal forbedres, er det tid for å prøve ut forbedringstiltakene.
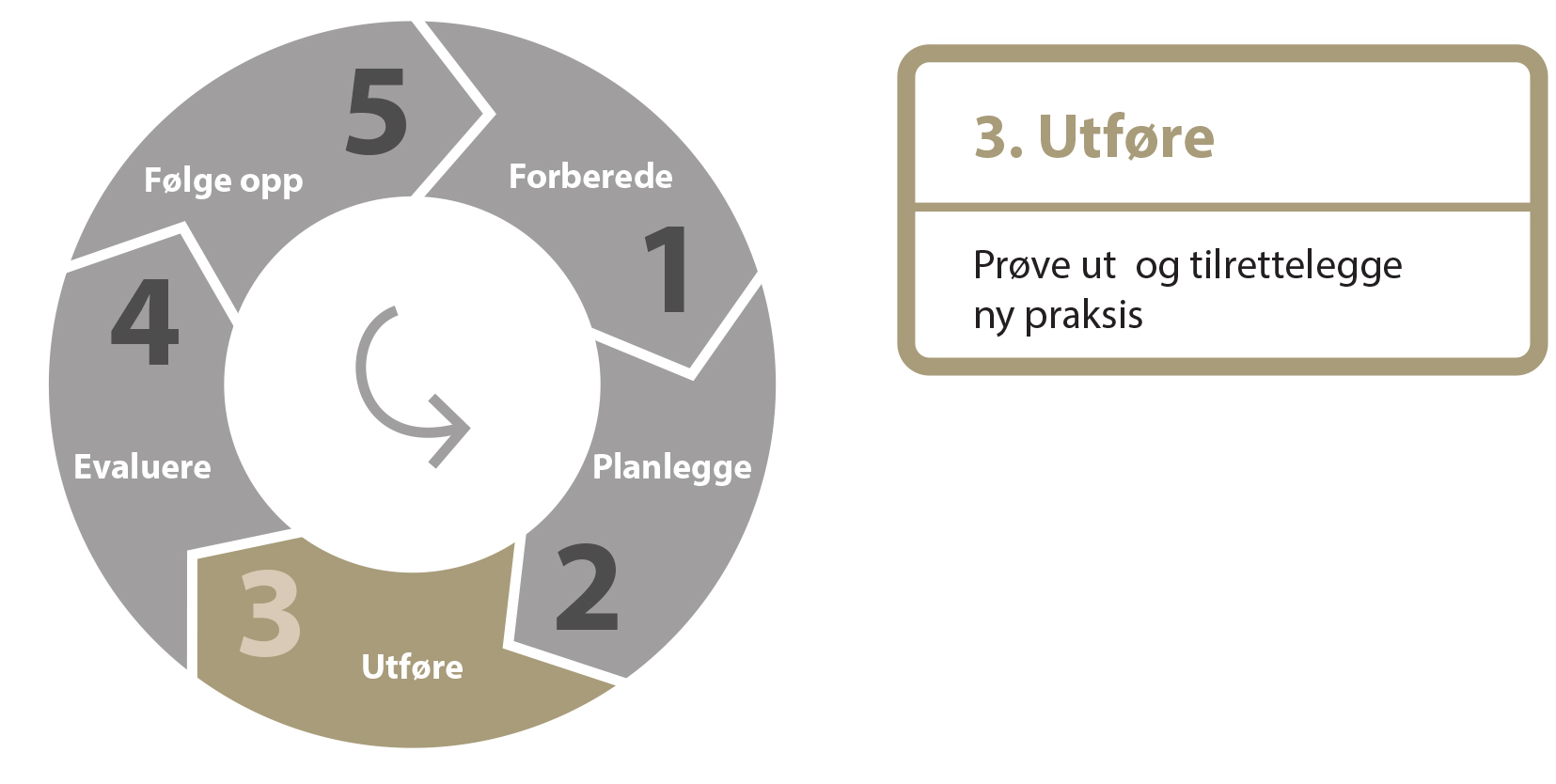
Figur 9: Utføringsfasen
Det er ofte fornuftig å prøve ut ny praksis i liten skala (pilotutprøving), evaluere og justere mange ganger inntil man er fornøyd (se figur 2). Først da kan man implementere tiltakene i større deler av organisasjonen (2).
Ofte setter man i verk flere tiltak parallelt dersom man er rimelig sikker på at de vil forbedre tjenestekvaliteten. Ulempen med å iverksette flere tiltak parallelt er at man ikke kan vite hvilke tiltak som har effekt.
Følgende punkter bør ivaretas når man skal iverksette forbedringene (2, 5, 6-8,12, 14, 27, 28,32):
- God informasjon til alle involverte parter, både om selve tiltaket og hva man ønsker å oppnå
- Nødvendig opplæring av personale før oppstart
- Tydelighet om hvem som skal gjøre hva og hvordan
- Tidsplan og aktivitetsplan for innføring av endringer som tar hensyn til ferier
- Infrastruktur som sikrer at utstyr, materiell og hjelpemidler er på plass
- Føring av en endringslogg, som viser når tiltak er iverksatt og hvordan det gikk
- Ledelsen følger opp for å forsikre seg om at tiltakene utføres som planlagt
- Sjekkliste eller andre typer målinger for å se om endringene følges
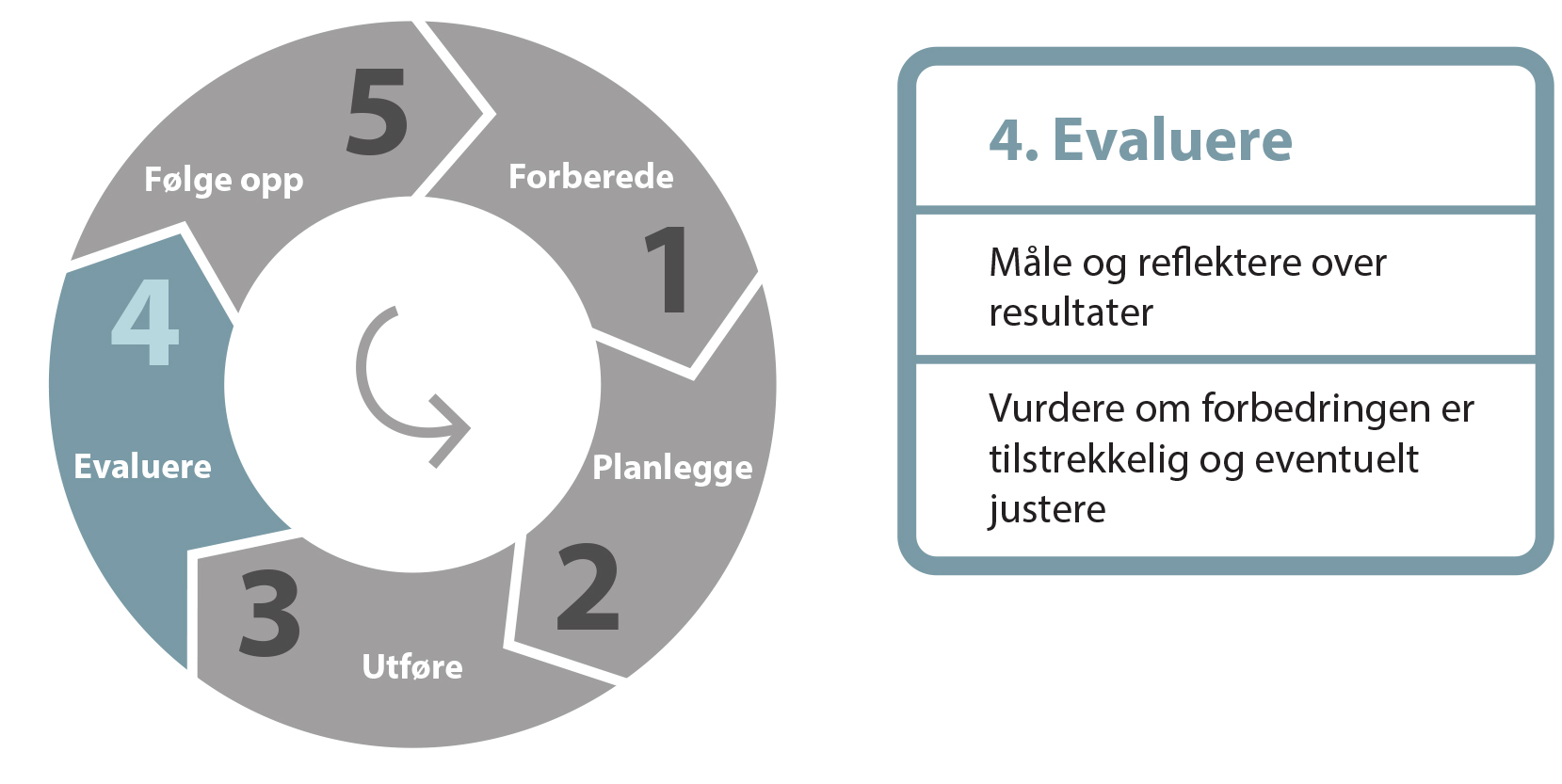
4. Evaluere
En løpende evaluering av forbedringstiltak er avgjørende for å vite om de har virket etter hensikten og faktisk ført til forbedringer som kan evalueres (figur 10).
Figur 10: Trinnene i evalueringsfasen
Måle og reflektere over resultater
Det kan være nyttig å bruke både kvalitative og kvantitative tilnærminger for å undersøke kvaliteten på tjenestene og om endringene blir forbedringer. De to tilnærmingene belyser ulike momenter og kan utfylle hverandre.
Kvantitative undersøkelser
Ved å analysere og sammenlikne nye målinger med utgangsdata vil man kunne finne ut om det har skjedd forbedringer eller ikke. Jevnlige målinger vil vise hvordan kvaliteten på tjenestetilbudet utvikler seg over tid, om det er store og uakseptable variasjoner og om nivået er godt nok. I det daglige arbeidet med forbedring av tjenestene vil gjentatte målinger og analyse av disse ved hjelp av for eksempel statistisk prosesskontroll (SPC) være tilstrekkelig for å dokumentere om tiltakene fører til reelle forbedringer (19, 20).
Kvalitative undersøkelser
Kvalitative undersøkelser – som for eksempel fokusgruppeintervju eller pasienthistorier – er egnet til å innhente pasientenes, pårørendes og medarbeidernes erfaringer.
Vurdere om forbedringen er tilstrekkelige og eventuelt justere
Resultatene av målingene og tilbakemeldingene må synliggjøres og diskuteres både med ledelsen, brukere/pasienter og medarbeidere:
- Er målene man satte seg nådd?
- Har vi gjort det vi ble enige om og virket det?
- Er det behov for ytterligere forbedringer?
Denne drøftingen skaper engasjement og motivasjon, bidrar til forankring og ikke minst til at forbedringene vedvarer over tid (4, 6, 17, 29).
Dersom forbedringen av tjenestekvaliteten ikke er tilfredsstillende, kan det være lurt å gå tilbake til forberedelses- og planleggingsfasen:
- Kanskje har forankring og organisering ikke vært god nok?
- Er det noe i organisasjonskulturen som motvirker forbedringene?
- Har utprøvingen vist at målene bør justeres?
Hvis disse faktorene er i orden og tiltakene ikke har virket etter hensikten, kan det være at tiltakene har virket i for kort tid til å gi de ønskede resultatene. Det kan være nyttig å gi prosessen noe lenger tid før man gjør justeringer. Alternativt må tiltakene justeres ut ifra manglende effekt. Ellers utvikler man nye forbedringstiltak, som så prøves ut på samme måte. Uansett er det viktig å diskutere resultatene med personalet og brukerne for å høre om de har viktige innspill.
Man bør også være oppmerksom på at forbedringsarbeidet kan gi uventede konsekvenser. Et eksempel på det var at ressursbruken gikk ned da pasientene på en psykiatrisk klinikk kunne legge seg inn selv (30).
Nyttige verktøy for fase 4:
5. Følge opp
Sist, men ikke minst er det nødvendig å følge opp forbedringsarbeidet for at det skal bli vellykket både på kort og lang sikt.
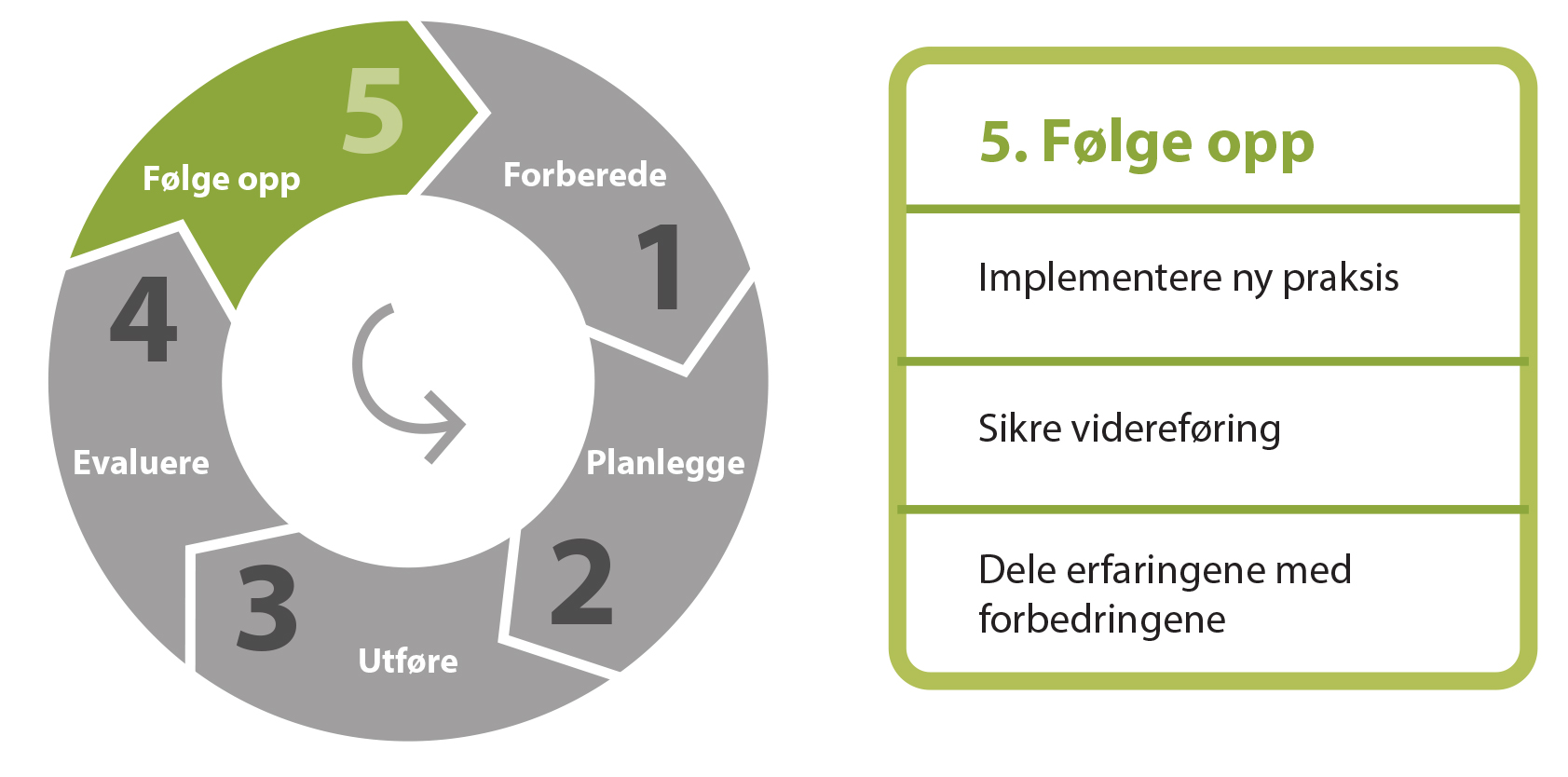
Figur 11: Trinnene i oppfølgingsfasen
Implementere ny praksis
Dersom tiltakene som er iverksatt fungerer tilfredsstillende, er det viktig å sikre at forbedringene innføres i vanlig drift og at de opprettholdes. Forbedringene må bygges inn i organisasjonens systemer og infrastruktur. Det anbefales å opprette eller oppdatere prosedyrer, opplæringsprogram, funksjonsbeskrivelser, omfordele ressurser og sikre rutiner for god kommunikasjon (4, 5, 29, 31). Dersom forbedringstiltakene har vært prøvd ut i liten skala med godt resultat, kan de prøves ut i større skala før implementering i vanlig drift.
Sikre videreføring
Forskning har vist at opptil 70 prosent av forbedringsarbeid ikke opprettholder resultatene, fordi man glemmer å ivareta de viktigste forutsetningene for å lykkes med dette, jf. figur 5 (7). Det er nødvendig å få på plass et system for å overvåke at ny praksis fortsatt fungerer optimalt. Dette kan blant annet gjøres ved å fortsette å måle en eller to ganger i året og synliggjøre og drøfte resultatene med ledere, brukere og medarbeidere. Det er et lederansvar å sørge for at dette gjøres og at resultatene brukes i videre forbedringsarbeid. Andre tiltak for å kontrollere at kvaliteten på tjenestene vedvarer er blant annet systematisk avvikshåndtering og intern revisjon (4).
Spre forbedringene
Det skjer mange gode forbedringsprosjekter i helsetjenesten, men de fleste forblir ukjente i andre organisasjoner. Å dele erfaringene fra forbedringsarbeidet slik at det kan spres til andre organisasjoner er derfor en viktig oppgave i forbedringsarbeidet. Dette kan gjøres via lokale og nasjonale nettverk, eller gjennom å tilrettelegge for felles læring ved at prosjekter blir gjort kjent gjennom blant annet artikler, postere og foredrag (11). Når man rapporterer fra forbedringsarbeid, kan retningslinjer for dette være til stor hjelp slik at andre kan forstå hvordan det har blitt gjennomført, og således kunne gjøre tilsvarende arbeid (32, 33).
Veien videre
Når den forbedrede praksis er innarbeidet, er det tid for å velge et nytt forbedringsområde. På denne måten innføres kontinuerlig forbedring som den måten virksomheten utvikles og ledes på.
Nyttige verktøy for fase 5:
Om utviklingen av Modell for kvalitetsforbedring
Utvikling av Modell for kvalitetsforbedring har foregått over flere år på bakgrunn av erfaringer med forbedringsarbeid i helsetjenesten, forskning og teori.
1. Stiftelsen Gruppe for kvalitetsutvikling i sosial- og helsetjenesten (GRUK) publiserte i 2001 en metode for prosessforbedring. Elementer fra denne metoden og erfaringer med den var utgangspunkt for den modellen som her presenteres.
2. I 2007 ble den første versjonen av modellen lansert i forbindelse med at Nasjonalt kunnskapssenter for helsetjenesten (Kunnskapssenteret) utviklet en nettbasert verktøykasse for kvalitetsforbedring for Nasjonal strategi for kvalitetsforbedring «...og bedre skal det bli!». Modellen var bygget på erfaringer med prosessforbedring og på Demings sirkel for kvalitetsforbedring.
3. I 2008 ble det laget en versjon av modellen hvor innholdet var vinklet mot brukermedvirkning.
4. I 2013 ble modell for kvalitetsutvikling revidert og utviklingen av modellen beskrevet i et notat fra Kunnskapssenteret.
5. I 2014 ble modellen revidert. Brukerperspektivet ble styrket.
6. I 2015 reviderte vi notatet som beskrev utviklingen av modellen og gjorde også noen mindre endringer i modellen
Siri Eggesvik, tidligere seniorrådgiver i Kunnskapssenteret, går her gjennom forskjeller og likheter mellom Modell for kvalitetsforbedring og tjenestedesign (4.9.2015).
Les mer:
- Konsmo T, de Vibe M, Bakke T, Udness E, Eggesvik S, Norheim G, Brudvik M, Vege A. Modell for kvalitetsforbedring – utvikling og bruk av modellen i praktisk forbedringsarbeid. Notat – 2015. ISBN 978-82-8121-500-9
Referanser
- Grol R, Wensing M, Eccles M. Improving patient care : the implementation of change in health care. Edinburgh: Elsevier Ltd.; 2005.
- ...og bedre skal det bli! Nasjonal strategi for kvalitetsforbedring i sosial- og helsetjenesten (2005-2015). Oslo: Sosial- og helsedirektoratet; 2005.
- Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven). LOV-2011-06-24-30.
- Forskrift om ledelse og kvalitetsforbedring. FOR-2016-10-28-1250.
- Langley G, Moen R, Nolan K, Nolan T, Norman C, Provost L. The improvement guide: a practical approach to enhancing organizational performance. 2nd ed. San Francisco: Jossey Bass Publishers; 2009.
- Konsmo T. Hvordan kan vi skape vedvarende forbedringer? Oslo: Nasjonalt kunnskapssenter for helsetjenesten.
- Sustainability: ensuring continuity in improvement. NHS Institute for Innovation and Improvement. [Lest 27. jan. 2012]. Tilgjengelig fra: http://www.institute.nhs.uk/sustainability_model/general/welcome_to_sustainability.html
- En guide til fastholdelse af praksis - vejledning og måleredskab. Region Midtjylland; Videncenter Gennembrud; NHS Institute for Innovation and Improvement. [Oppdatert 27. jan. 2012; Lest 2012].
- Maher L, Plsek P, Bevan H, . Creating the Culture for Innovation, Guide for Executives; NHS. Institute for Innovation and Improvement, Storbritannia; 2009.
- Maher L, Plsek P, Bevan H. Å skape en kultur for innovasjon: guide for ledere (Creating the culture for innovation: a practical guide for leaders; oversatt til norsk av Trulte Konsmo). NHS Institute for Innovation and Improvement.
- Fraser S. Undressing the elephant: why good practice doesn`t spread in healthcare. Buckinghamshire: Sarah W Fraser; 2007.
- Pedersen OB. Kvalitetsforbedring i psykisk helsevern: prosessforbedring i klinisk virksomhet. Oslo: Statens helsetilsyn; 2001. (Utredningsserie 5-2001).
- Øvretveit J. Leading improvement effectively: review of research. London: Health Foundation; 2009.
- Konsmo T, De Vibe MF, Nordheim G. Evaluering av 80 samhandlingsprosjekter: nøkler for å lykkes. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2013. (Notat fra Kunnskapssenteret Januar 2013).
- Bakke T, Udness E, Harboe I. Læringsnettverk som verktøy i kvalitetsforbedring - en oppsummering av forskning og erfaring. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2011. (Rapport fra Kunnskapssenteret nr 23-2011).
- Bakke T, Udness E. Håndbok i læringsnettverk. Nasjonalt kunnskapssenter for helsetjenesten. Tilgjengelig fra: http://www.kunnskapssenteret.no/kvalitet-og-pasientsikkerhet/kvalitetsforbedring/handbok-i-laeringsnettverk
- Arntzen E. En forutsigbar helsetjeneste: kvalitet og orden i eget hus. Oslo: Gyldendal akademisk; 2007.
- Powell AE, Rushmeer RK, Davies HTO. A systematic narrative review of quality improvement models in health care. [Edinburgh]: NHS Quality Improvement Scotland; 2009.
- Nyen B. Forbedringsarbeid og statistisk prosesskontroll (SPC). Versjon 2.0 Nasjonalt kunnskapssenter for helsetjenesten; 2009.
- Thor J, Lundberg J, Ask J, Olsson J, Carli C, Harenstam KP, et al. Application of statistical process control in healthcare improvement: systematic review. Qual Saf Health Care 2007;16(5):387-399.
- Brudvik M. Statistisk prosesskontroll. Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert sep. 2009; Lest 27. jan. 2012].
- Brudvik M, Nyen B. Sjekkliste og skåringsskjema. Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert 22. okt. 2010; Lest 27. jan. 2012].
- Bakke T, Konsmo T. Hvordan tenke annerledes om det alle ser: Forkortet oversettelse av:Thinking differently av Lynne Maher, Paul Plsek, Sarah Garret og Helen Bevan National Healthcare Services (NHS). Oslo: Nasjonalt kunnskapssenter for helsetjenesten.
- Konsmo T. Appreciative Inquiry (AI). Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert 08. feb. 2011; Lest 27. jan. 2012]. Tilgjengelig fra: http://www.helsebiblioteket.no/kvalitetsforbedring/metoder-og-verktoy/appreciative-inquiry-ai
- Thomassen O, Storesund A, Softeland E, Brattebo G. The effects of safety checklists in medicine: a systematic review. Acta Anaesthesiol Scand 2014;58(1):5-18.
- Lyons V, Popejoy L. Meta-analysis of surgical safety checklist effects on teamwork, communication, morbidity, mortality, and safety. West J Nurs Res 2014;36(2):245-261.
- Boonyasai RT, Windish DM, Chakraborti C, Feldman LS, Rubin HR, Bass EB. Effectiveness of teaching quality improvement to clinicians: a systematic review. JAMA 2007;298(9):1023-1037.
- Brandrud AS, Schreiner A, Hjortdahl P, Helljesen GS, Nyen B, Nelson EC. Three success factors for continual improvement in healthcare: an analysis of the reports of improvement team members. BMJ Qual Saf 2011;20(3):251-259.
- Helse- og omsorgsdepartementet. God kvalitet - trygge tjenester. Kvalitet og pasientsikkerhet i helse- og omsorgstjenesten. Meld. St.10 (2012-2013).
- Sollied L. Brukerstyrte innleggelser - makten skifter eier. Veien til mestring av eget liv? Kunnskapssenteret. [Lest 20.04.2015].
- Deming W. Out of crisis. Cambridge: Massachusetts Institute of Technology, Center for Advanced Study; 1986.
- de Vibe M, Lindahl A, Kvalvik A, Årdal C. Retningslinje for publisering av kvalitetsforbedringsprosjekt, SQUIRE retningslinje. 2011.
- Craig P DP, Macintyre S, Michie S, Nazareth I, Petticrew M. Developing and evaluating complex interventions: new guidance. 2006. (Medical Research Council).
Fase 1. Forberede
Hvordan skape vedvarende forbedringer?
Sist faglig oppdatert: 26.09.2019
Her presenteres et kort framstilling av arbeidet «Sustainability» fra NHS, Institute for Innovation and Improvement i Storbritannia (2004 og 2007). Maher, Gustafson og Evans har utviklet materialet gjennom analyse av forskningsprosjekter og relevant litteratur fra ulike land, på forskjellige fagområder, i organisasjoner og på ulike organisatoriske nivåer. Gjennom en syntese av disse prosjektene har forfatterne kartlagt og analysert faktorer som har avgjørende innflytelse på tvers av organisasjoner. Modellen kan derfor brukes i andre organisasjoner enn i det britiske helsevesenet.
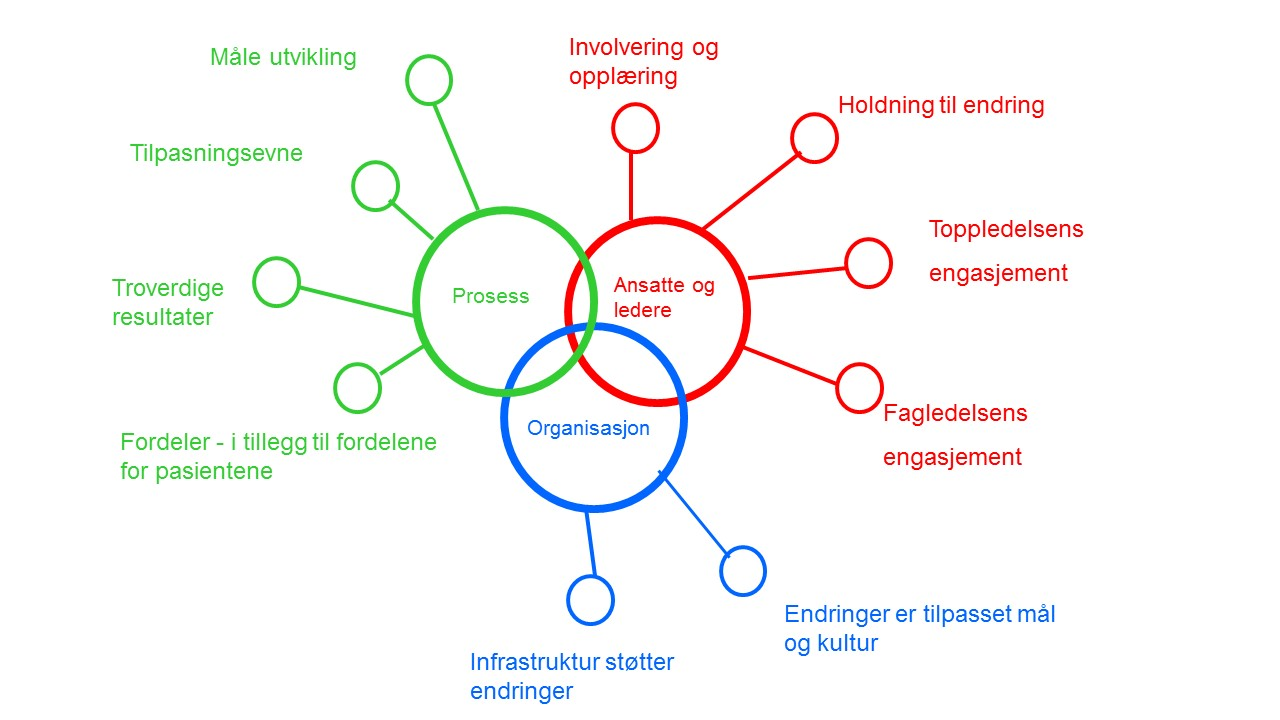
Modell for vedvarende forbedring illustrerer at de ti faktorene fordeler seg på tre områder; ansatte og ledere, prosessen og organisasjonen. (Figur 1)
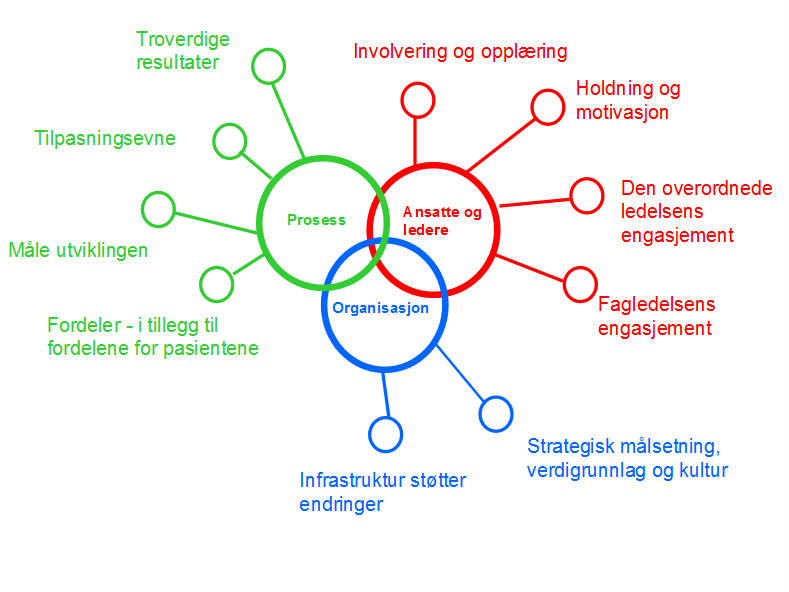
Figur 1: Modell for vedvarende forbedring illustrerer kompleksiteten i forbedringsarbeid og hvilke faktorer som må ivaretas.
Forfatterne har også skrevet en omfattende veileder om hvordan man kan styrke faktorene som gjengis i kortversjon på disse sidene.
200 ledende fagfolk har vektet hvilken betydning hver faktor vanligvis har i prosent, men dette vil selvfølgelig variere noe avhengig av hva man arbeider med. (se Figur 2, 3 og 4). Ut fra denne vektingen er det utviklet et skåringsark som kan eventuelt kan brukes til å vurdere hvor sannsynlig det er at man lykkes, og hvilke faktorer man eventuelt må forsterke. Man kan også velge å bruke modellen og verktøyet som en huskeliste over hva man bør ivareta.
- Modellen viser hvilke faktorer som må ivaretas for å lykkes i arbeidet med gjennomføring, videreføring og spredning.
- Måleverktøyet kan brukes for å vurdere i hvilken grad man ivaretar faktorene og hvilke man bør arbeide systematisk med.
- Guiden beskriver hvordan man kan arbeide for å styrke faktorene.
Definisjon på vedvarende forbedringer: Når nye arbeidsmetoder og forbedringer blir normen, det er den måten vi gjør tingene her hos oss. Det er ikke bare arbeidsprosessen og resultatene, men også holdninger og atferd som er fundamentalt endret. Videre er systemet forandret, slik at det understøtter forbedringene. Med andre ord er forbedringen blitt integrert i den vanlige måten å jobbe på, istedenfor å oppleves som en ekstra arbeidsprosess.
Prosess
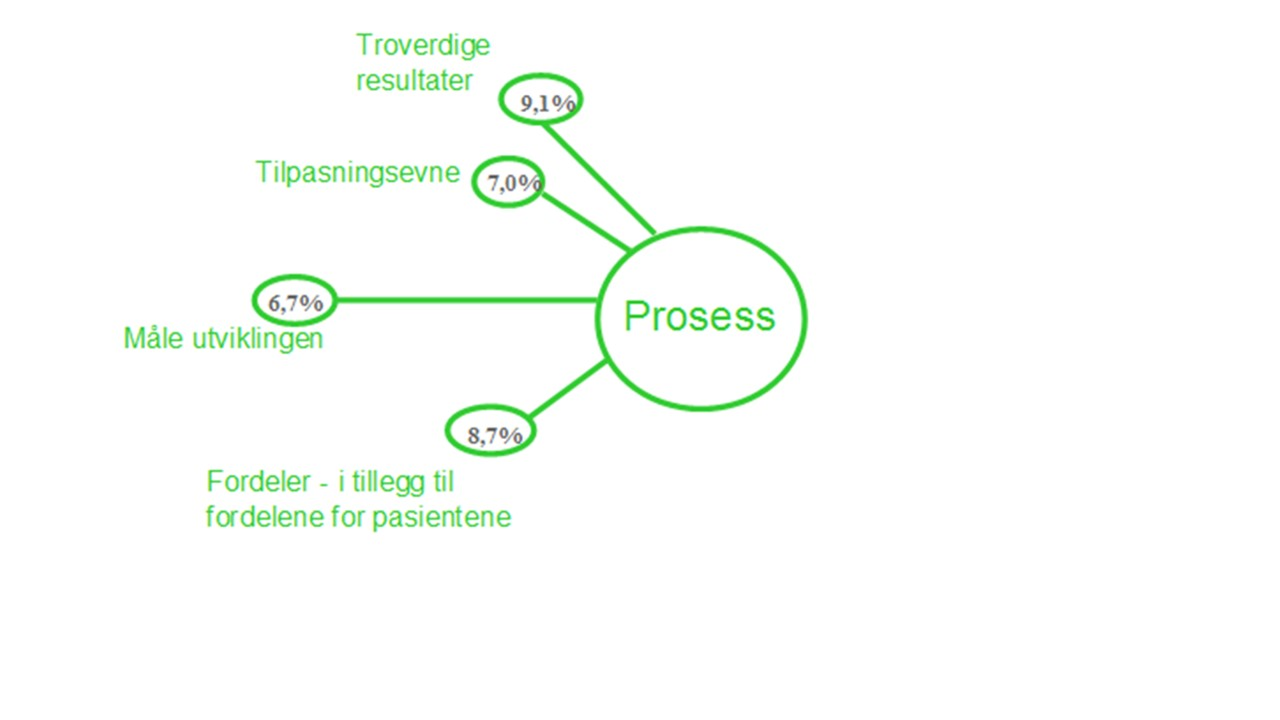
Figur 2: Faktorer knyttet til den nye prosessen som må ivaretas for å lykkes. Tallene viser hvilken betydning den enkelte faktor vanligvis har for å lykkes.
1. Fordeler - i tillegg til fordelene for pasientene
Sannsynligheten for å opprettholde varig endring av praksis økes markant hvis de ansatte opplever fordeler med forandringen – både for pasientene, seg selv og hele organisasjonen.
Dette er viktig fordi det retter oppmerksomheten mot den effekten som forandringen har på personalets roller og ansvarsområder. Man må vise hvilke positive effekter arbeidet har og peke på hvilke områder som må følges opp.
Dette kan ivaretas gjennom å
- være tydelig på hva som er formålet med forandringen
- be personalet bidra med sine vurderinger, ideer og holdninger
- handle ut ifra det
Personalet kan merke fordelene ved at oppgaver er blitt lettere å utføre, eller at de er mer tilfredse med arbeidet. Omvendt er det mindre sjanse for å lykkes med å opprettholde varige forbedringer hvis arbeidet oppleves som mer komplisert eller tyngre.
Det er viktig at forbedringsteamet har fokus på de faktiske forbedringene både før, under og etter prosjektet. Dette kan for eksempel gjøres slik:
- kartlegge arbeidsoppgavene før endringer gjøres, gjennom å tegne et flytskjema over arbeidsprosessen.
- bruke loggbok en gang i uken hvor personalet beskriver sin opplevelse av endringsarbeidet og arbeidsmiljøet.
- bruke medarbeiderundersøkelser for å kartlegge hvordan personalet opplever forbedringsarbeidet. Dette kan gjøres gjennom et enkelt barometer hvor de for eksempel vurderer arbeidsmiljøet eller arbeidsbelastningen på en skala fra 1-10.
- gjennomføre fokusgruppeintervjuer, hvor temaet kan være medarbeidernes opplevelser av prosjektet og forslag til forbedringer.
- bruke rollespill hvor medarbeiderne kan spille pasienter for å se på tjenestene med deres øyne.
Underveis i prosjektet kan det også være nødvendig å se på tidsrammen; er den realistisk eller må den justeres?
For at de ansatte skal oppleve forbedringsarbeidet som positivt, er det vesentlig å ta tak i problemer som oppstår. Ved å finne løsninger og iverksette disse raskt, markerer ledelsen vilje til å støtte endringsarbeidet.
2. Troverdige resultater blir dokumentert
Det er viktig å sikre god dokumentasjon for at forandringen fører til bedre resultater, og gjøre bruk av metoder som er forståelige og troverdige for alle involverte parter. God dokumentasjon vil skape støtte, aksept og engasjement.
Dette kan ivaretas gjennom å:
- synliggjøre forskjellene mellom den eksisterende og den nye praksisen
- identifisere fordelene for pasienter, ansatte og organisasjonen som helhet
- formidle dette på måter som tilsvarer målgruppenes behov
Følgende spørsmål er viktig å få svar på og informere om:
- hvem som har behov for å få presentert den nødvendige dokumentasjonen?
- hvilke sentrale resultater som skal formidles?
- hvordan data skal kommuniseres?
- hvordan datainnsamlingen som skal dokumentere den ønskede effekten foregår?
For at de ansatte skal få øye på fordelene, kan prosjektleder benytte seg av:
- fortellinger
- bruk av ordrette sitater – gjerne med bilde av den som har uttalt seg
- kvantitative målinger framstilt i tidsserier – gjerne analysert med Statistisk prosesskontroll (SPC)
3. Tilpasningsevne ved utskiftninger av personal eller ledelse, samt ved endringer i organisasjonen
Forbedringsprosjekter blir ofte for personavhengige og dør ut hvis for eksempel prosjektleder skifter arbeidsplass. Det kan forebygges ved at forbedringene blir nedfelt i rutiner og retningslinjer som integreres i det daglige arbeidet.
Denne faktoren er spesielt viktig i tre situasjoner:
- når man ønsker å adoptere og tilpasse en idé fra andre
- i perioder med omorganiseringer/uro i organisasjonen
- hvis man senere ønsker å forbedre prosessen ytterligere
I forbedringsarbeid er det nyttig å lære av og å la seg inspirere av andre organisasjoner som har funnet løsninger på de utfordringene man selv står overfor. Det viktigste er å overføre nøkkelelementene, mens detaljene i løsningene alltid må tilpasses hver enkelt organisasjon.
Forbedringsteamet må stille relevante spørsmål:
- På hvilke områder er organisasjonene like – og ulike – når det gjelder struktur, prosess og kultur?
- Hva er de mest sentrale oppgavene i utviklingsarbeidet?
- Hvordan kan vi tilpasse prosessene fra én organisasjon til en annen?
Når man organiserer et forbedringsarbeid og etablerer et forbedringsteam, bør man vurdere hvilken personlig kompetanse og rolle de ulike deltakerne har. Noen kan være gode på design av prosjektet, andre kan ha sin styrke i implementering eller i å sørge for at den nye praksisen opprettholdes.
Det er viktig å sikre at ledelsen anerkjenner og støtter prosjektet, og sammen med prosjektteamet arbeider for å skape en kultur som motiverer til kontinuerlige forbedringer.
4. Utviklingen blir målt
Det er viktig at organisasjonen har bygd opp et system som kontinuerlig og effektivt måler hvordan prosessene som er forbedret fungerer. Gjennom dette kan man tidlig oppdage problemer som oppstår eller se tilbakefall til gammel praksis. Fortløpende tilbakemelding til alle involverte parter gir inspirasjon til videre forbedringsarbeid.
Det gjør man på følgende måte:
- definer noen enkle målepunkter som avspeiler om man når målsetningen for arbeidet
- integrerer rutiner i hverdagen for å måle utviklingen kontinuerlig
- gjør det enklest mulig, slik at det ikke tar unødvendig tid og folk gir opp
- data framstilles fortløpende i tidsserier for å illustrere og dokumentere utviklingen
- bruk av «datavegg» med skriftlig informasjon som viser status på arbeidet til ledere og ansatte
- sitater fra enkeltpersoner kan supplere
- gjør fortløpende analyser som kan avdekker årsakene til problemer som oppstår
- sørg for rask og presis tilbakemelding til de involverte, slik at man effektivt kan ta tak i de identifiserte problemene
Ansatte og ledere
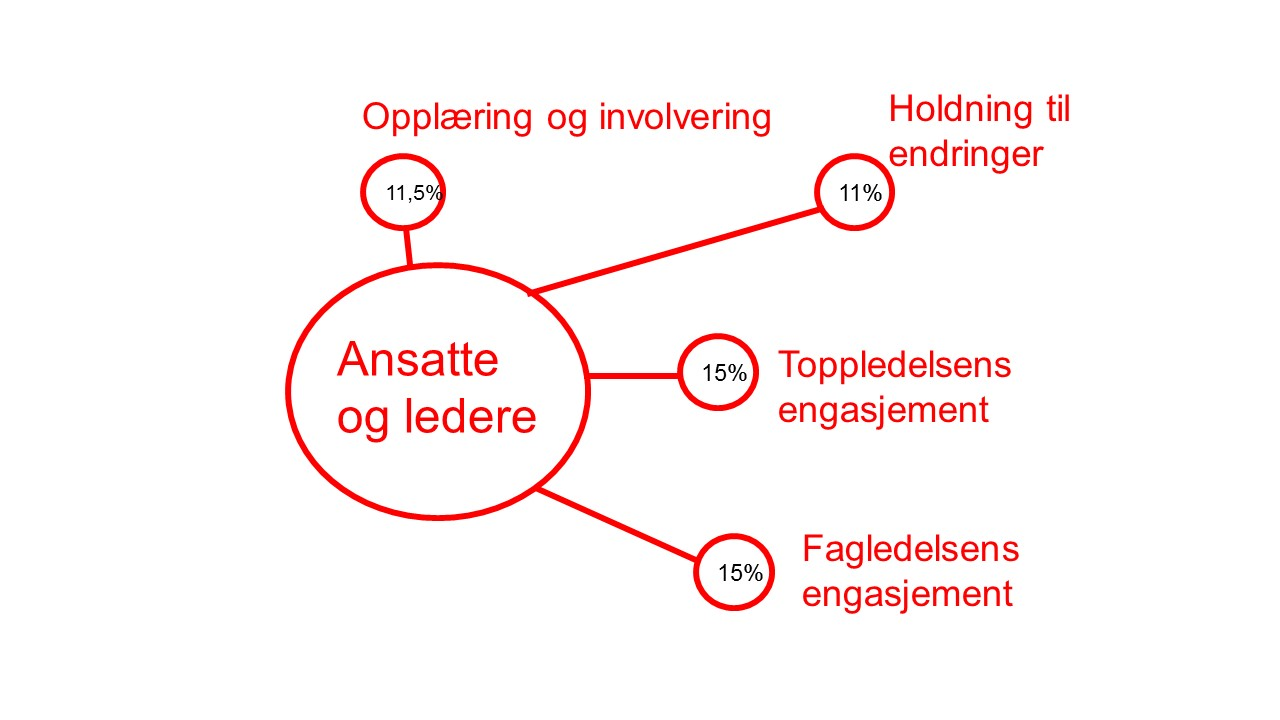
Figur 3: Faktorer knyttet til ledelse og ansatte som må ivaretas. Som den prosentvise vektingen viser regnes ledelsens engasjement som de viktigste faktorene.
5. Involvering og opplæring av personalet
Dette handler om at nøkkelpersoner på alle nivåer i organisasjonen får mulighet til å arbeide med forbedringsarbeid som angår dem. De må involveres helt fra starten av prosjektet og få nødvendig kompetanse til å arbeide på den nye måten.
Dersom personalet føler seg inkludert og verdsatt vil de være mer motiverte til å investere krefter i arbeidet, mens motstand vil skade prosessen. Å involvere defineres som å motivere, informere og gi medarbeiderne kompetanse til å bidra aktivt i forbedringsarbeidet. Dette er en av de største utfordringene i kvalitetsutvikling av helsetjenesten.
Dette kan ivaretas gjennom å:
- organisere forbedringsarbeidet i tverrfaglige team som representerer ulike nivåer
- spørre, lytte, anerkjenne og følge opp de problemstillingene som personalet kommer med
- sørge for hyppig informasjon og kommunikasjon om prosjektet – tilpasset de forskjellige målgruppenes behov
Eksempler på grep for å involvere personalet:
- fokusere på forbedringsarbeidet i veiledningsgrupper
- invitere de medarbeiderne som er mest skeptiske til en personlig samtale for å få fram deres motforestillinger og forventninger og anerkjenne deres bidrag til å fokusere på mulige fallgruver
- finne frem til de mest engasjerte medarbeidere og be om ideer til hvordan deres engasjement kan spres
- være tydelig for personalet at det er ønskelig at de involverer seg i prosjektet
- parvis dialog og refleksjon over temaet på personalmøter
6. Holdninger og motivasjon hos personalet
Kontinuerlig forbedring er nødvendig for å holde tritt med den faglige utviklingen. Mange mener imidlertid at det har vært nok omorganiseringer og endringer i helsetjenesten og at disse ikke har ført til noe positivt. Det er viktig å ta tak i slike holdninger. Å bygge ned motstand til forandringer og styrke personalets opplevelse av eierskap er grunnleggende fordi negative holdninger fører til negative resultater. Man kan oppnå et ønsket resultat ved å:
- ha regelmessige møter for å avdekke bekymringer og barriærer
- anvende data og fortellinger for å vise den positive effekten av forbedringsarbeidet
- delegere ansvar som kan sette personalet i stand til å gjøre justeringer i tråd med endringene
Ved rigid motstand kan det være klokt å bruke et eksternt blikk på organisasjonen.
7. Den overordnede ledelsens engasjement
Denne faktoren regnes som en av de aller viktigste. For å mobilisere støtte og bygge ned motstand, må ledere på alle nivåer inngå aktivt i et gjensidig og respektfullt samspill med medarbeiderne og ta ansvar for å skape vedvarende forbedringer.
Å involvere den øverste ledelsen er viktig til at forbedringene legitimeres og prioriteres. Flere undersøkelser peker på at et sterkt lokalt lederskap er avgjørende for å lykkes med forbedringsarbeidet. Engasjementet må fortsette etter at prosjektperioden er avsluttet.
For å få den øverste ledelsen involvert, kan prosjektleder benytte noen av disse grepene:
- sende regelmessig informasjon i den formen som de aktuelle lederne ønsker (e-post/notat)
- muliggjøre ledelsens involvering ved kort og presis informasjon på ledermøter
- sørge for at ledelsen forstår viktigheten av sitt engasjement ved å sette utviklingsarbeidet på dagsorden og fungere som formidler til øverste leder
- gi ledelsen anerkjennelse for sitt engasjement og understreke betydningen av dette
- forankre arbeidet i strategi, visjon og virksomhetsplan
8. Den kliniske ledelsens engasjement
De kliniske lederne er viktige og innflytelsesrike aktører i endringsarbeid. Uten deres støtte er det vanskelig å lykkes, og de må forstå betydningen av egen rolle som pådrivere i prosjektet.
Det kan oppnås ved å informere lederne gjennom hele prosessen og tydeliggjøre hvilke fordeler prosjektet har for pasientene, personalet og organisasjonen.
Disse tre faktorene er sentrale for å sikre støtte fra de kliniske lederne:
- at de deltar aktivt i å planlegge gjennomføringen av forbedringene
- at de tror det er realistisk for dem å utføre de aktivitetene som skal til for å skape vedvarende forbedringer
- at de tror på at forandringene er forbedringer – og helst forenkler arbeidet
Arbeidet bør oppleves som forenelig med nåværende visjoner, verdier og praksis. Dessuten er det viktig at endringene lar seg prøve ut i mindre skala før de implementeres.
Organisasjon
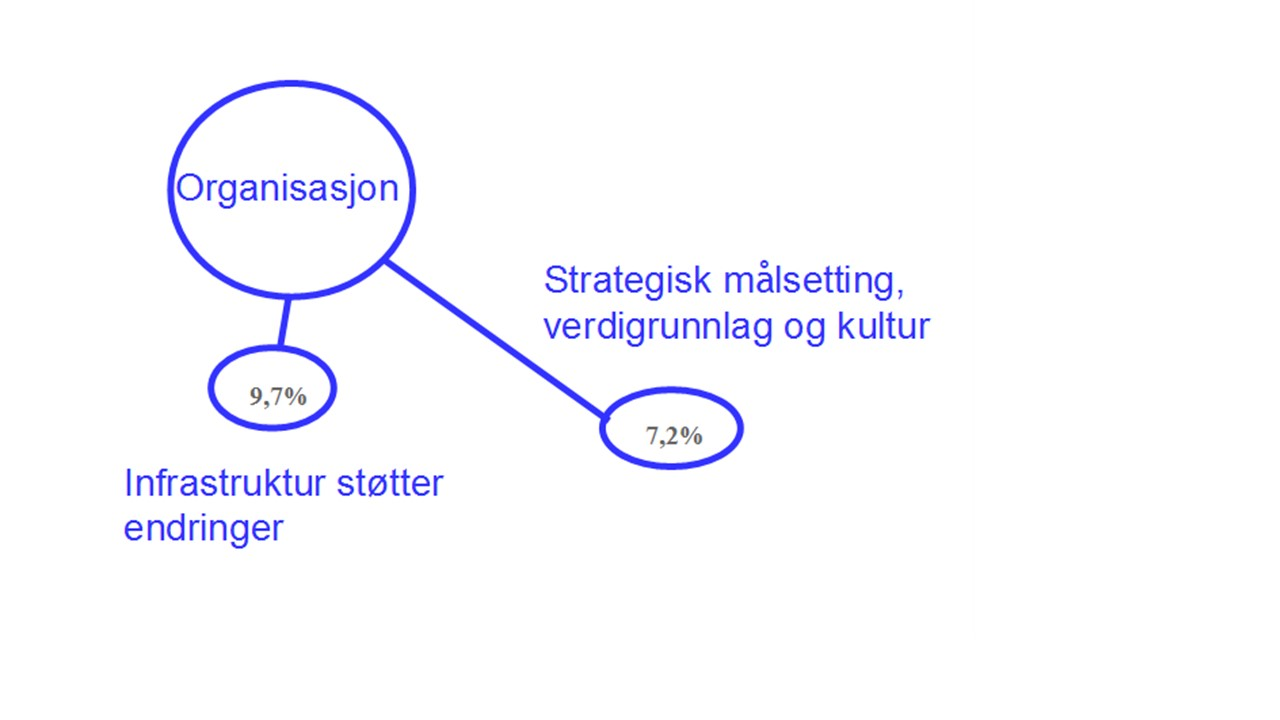
Figur 4: Faktorer knyttet til organisasjonen som må ivaretas. Tallene illustrerer betydningen disse to faktorene vanligvis har.
9. Forbedringsarbeidet må henge sammen med strategisk målsetting, verdigrunnlag og kultur
Forbedringsarbeidet bør være i samsvar med organisasjonens strategiske målsetting, verdigrunnlag og kultur. Hele personalet og spesielt den øverste ledelsen bør erkjenne denne sammenhengen og de fordelene arbeidet gir.
Kultur omfatter verdier, oppfatninger og normer i organisasjonen som påvirker handlinger og atferd hos ledere og medarbeidere. Tre perspektiver kan være hensiktsmessige:
- kultur dreier seg om hvordan ting gjøres på en konkret arbeidsplass
- arbeidsformene i teamene styres i stor grad av felles uskrevne regler
- kultur avspeiler de tingene som tidligere har fungert bra
Organisasjonens tidligere erfaringer med endringsarbeid er viktig. Hvis en organisasjon har dårlige erfaringer med å vedlikeholde forbedringer, er det nødvendig å avdekke årsakene til dette.
Andre faktorer som kan ha betydning for å lykkes er:
- organisasjonens verdier
- personalets atferd
- eksisterende politikk og regler
- belønning av medarbeidere som bidrar aktivt til forbedringene
- uformelle og formelle nettverk
- holdninger til risiko og læring
Dersom organisasjonen tidligere har mislyktes i å implementere endringer, bør man legge ekstra stor vekt på å trekke personalet med fra første stund. Det dreier seg om å utvikle en felles identitet og sørge for at den felles visjonen løftes høyt opp. De gjennomførte endringstiltakene må tydeliggjøres, og man må vise hvordan de nye tiltakene støtter opp om målet som personalet er blitt enige om. Dersom organisasjonen ikke har utarbeidet en felles visjon og kartlagt kulturen, kan det være første skrittet på vei mot å utvikle et felle eierskap til forbedringsarbeidet.
10. Infrastrukturen støtter forbedringene
Prosjektledelsen bør ivareta de planlagte og gjennomførte endringstiltakene i organisasjonens systemer og infrastruktur.
Det kan oppnås ved å:
- gjennomgå og tilpasse funksjonsbeskrivelser og ressursbruk som viser at dette er den måten vi arbeider på her. Dette bør gjøres i samarbeid med personalavdelingen.
- utarbeide mest mulig spesifikke og målbare prosedyrer.
Man bør reflektere over hvilke positive og negative sider det har for personalet å endre arbeidsmåte, og hvordan dette kan ivaretas.
Endringsarbeid betyr ofte at mennesker skal samhandle med nye personer eller faggrupper eller gjøre ting på nye måter. Det kan gi endringer i hierarkiet, sammensetning av kompetanse eller ansvar. Medarbeiderne kan miste kontakten med gode kollegaer som de har arbeidet tett sammen med. Ansatte bør delta i å finne løsninger på hvordan slike utfordringer kan løses.
Kommunikasjonslinjene i prosjektet bør vise hvem som skal ha jevnlig informasjon, og hvilken kanal som skal brukes. For personalet er e-post ofte en god kanal for å kommunisere hyppig og presist.
I prosjektperioden tilføres ofte organisasjonen ekstra ressurser. Det er meget viktig å planlegge for videreføring av den nye arbeidsmåten helt fra prosjektet starter, slik at det ikke kommer som noen overraskelse.
Lær mer
Maher, Gustafson & Evans: «Sustainability» fra National Health Service, Institute for Innovation and Improvement, Storbritannia (2004 og 2007).
Annen forskning på dette området
Konsmo, Nordheim og de Vibe: Evaluering av 80 samhandlingsprosjekter - nøkler for å lykkes, Notat fra Kunnskapssenteret, 2013
Brandrud, A. S., Schreiner, A., Hjortdahl, P., Helljesen, G. S., Nyen, B. & Nelson, E. C.(2011). Three success factors for continual improvement in healthcare: an analysis of the reports of improvement team members. BMJ Quality & Safety, 20(3), 251-259. doi: 10.1136/bmjqs.2009.038604
Fokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju. Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Hjemmesiden til Bruker spør bruker
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Spørreskjemabanken
Område for helsetjenester i Folkehelseinstituttet har utviklet og validert spørreskjema til ulike grupper svarere og ulike tjenesteområder og -nivå.
På denne siden finnes spørreskjema til ulike grupper svarere og ulike tjenesteområder og -nivå.
Spørreskjemaene er tilgjengelig i ulike formater. I .odt- og .doc-versjonene må det settes inn lokal informasjon. Til hvert skjema finner du lenker med relevant litteratur.
Fase 2. Planlegge
Flytskjema
Sist faglig oppdatert: 26.09.2019
Prosesser med ulik detaljeringsgrad
En arbeidsprosess består av en rekke med handlinger som er nødvendige for å løse en definert arbeidsoppgave. Prosessene dreier seg ofte om brukerens / pasientenes forløp og omhandler alle kontakter, aktiviteter, hendelser og vurderinger som skjer underveis.
Et flytskjema er et kart over en arbeidsprosess. Kart kan ha ulik typer målestokk og detaljeringsgrad, og slik er det også med prosesskart:
- Man kan tegne overordnede kart som viser hele forløpet / flyten på tvers av flere enheter eller organisasjoner, uten å fokusere på detaljene. Dette er nyttig for å se helheten mellom de ulike delene i forløpet og for å prioritere hvor i forløpet det er størst behov for å tegne detaljer, det vil si den delen av prosessen hvor man tror det er størst behov for forbedringer. Feil og uheldige hendelser oppstår ofte i overganger mellom tjenestene
- De viktigste prosessene innenfor en enhet kalles hovedprosesser, og omhandler hva som skjer med brukerne / pasientene inne på en enhet. I tillegg regnes også andre viktige prosesser som å løse kjerneoppgavene i en organisasjon som hovedprosesser; for eksempel kommunikasjon og informasjonsflyt, opplæring og kompetansehevning eller rekruttering av medarbeidere (Øgar og Hovland, 2004).
- Hovedprosessene er satt sammen av flere delprosesser, for eksempel arbeid med individuell plan, utredning eller medikamenthåndtering.
- På et enda mer detaljert nivå kan man kartlegge en aktivitet, som for eksempel et behandlingsmøte eller innhenting av informert samtykke.
Hvorfor tegne flyt?
Som verktøy i kvalitetsutvikling er flytskjemaet nyttig av mange grunner:
- Helhetsforståelse. Bruk av flytskjema er et verktøy for å oppnå en felles forståelse av hvordan arbeidsprosessene foregår i dag og hvordan de kan forbedres.
- Felles systemforståelse. Ved å tegne flytskjema får man større forståelse for hverandres arbeid og at man må samarbeide for å skape gode tilbud til pasienter / brukere.
- Systemfokus - ikke personfokus. Ved å fokusere på brukernes / pasientenes prosesser og ikke den enkelte tjenesteyter eller profesjon, oppnår man lettere en felles forståelse av hvordan arbeidsprosessen bør være og man unngår at man angriper hverandre og går i forsvar osv.
- Synliggjøre dagens praksis. Gjennom flytskjema synliggjøres dagens praksis. Det utløser ofte mange overraskelser og diskusjoner, og bidrar til bevisstgjøring både når det gjelder handlinger, målsettinger og forforståelser og verdier som ligger til grunn for arbeidsprosessene.
- Planlegge helt nye prosesser. Man kan å bruke flytskjema for å planlegge fremtidige prosesser, for eksempel ved omorganisering eller i utviklingen av helt nye tilbud.
Avklaringer før man tegner flyten
- Hvem er involvert i denne prosessen? Det er nødvendig at alle involverte parter deltar når man skal tegne en prosess som angår dem, av grunner som er beskrevet i forrige punkt. Pasienten / brukeren er jo oftest hovedpersonen, så det anbefales å invitere med noen representanter.
- Når man tegner en prosess kan man velge ulike perspektiver på den, avhengig av hva som er målet med forbedringsarbeidet (for eksempel bedre kontinuitet eller reduksjon av feil). Det er viktig at man er enige om formålet først.
- Man bør også være enige om å først tegne prosessen slik den fungerer i dag og ikke hvordan den burde være.
- Man tegner oftest prosessen ut fra pasientens/ brukerens perspektiv, men det er også mulig å velge andre perspektiv, for eksempel ulike yrkesgruppers arbeid i en prosess hvis dette er mer hensiktsmessig ut fra formålet.
Hvordan gå frem når man lager flytskjemaet
- De fleste foretrekker å kladde flytskjemaet ved hjelp av gule klistrelapper som man fester på et flipover-ark. Lappene kan flyttes rundt i flytskjemaet under arbeidets gang til man har blitt enige om hvordan prosessen ser ut. Deretter kan man bruke dataprogrammer, som Microsoft Word eller PowerPoint, for å tegne flyskjemaet elektronisk.
- Bestem prosessens start- og sluttpunkt, dvs hva som skal inngå i skjemaet. Skriv prosessens navn øverst på arket som en overskrift og dater flytskjemaet.
- Bestem hvilket detaljnivå flytskjemaet skal ha. Begynn gjerne med ett overordnet flytskjema som viser hele forløpet / flyten og fordyp dere siden i de delene av prosessen som dere vil fokusere mer på.
- Bruk gjerne symbolene beskrevet i neste punkt når du tegner prosessen.
- Få med hvem som er ansvarlig for de ulike elementene i hver boks (dvs husk både subjekt + predikat). Eks. Legen undersøker.
- Mens prosessen kartlegges kommer det ofte opp ideer om hvordan den kan forbedres. Det kan være lurt å skrive ned disse ideene, slik at man kan ta stilling til dem siden. Gode ideer kan illustreres med et eget symbol, for eksempel en snakkeboble som vist i neste punkt.
- Når man kartlegger prosesser, dukker det ofte opp mange uklarheter / ting man lurer på. Slike ting kan også markeres med et eget symbol, for eksempel en sky som vist under. Det er viktig at man setter av tid til å avklare alle disse punktene senere,for eksempel på personalmøter.
- Når dere har blitt enige om hvilke gule lapper som skal stå hvor, setter dere på piler for å vise prosessens retning.
- Renskriv det ferdige flytskjemaet, gjerne i Word eller Powerpoint ved hjelp av autofigurer (se avsnitt nedenfor).
- Analyser flyten (se avsnitt nedenfor)
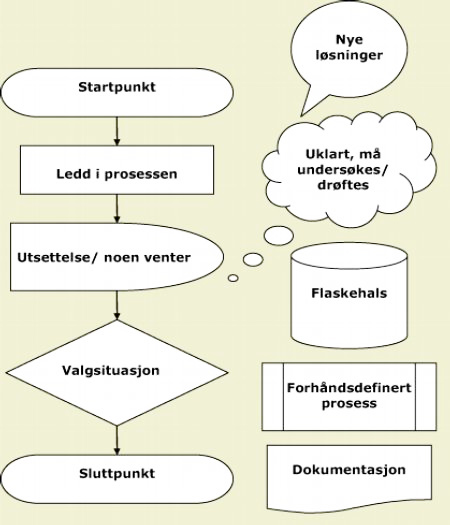
Symboler i flytskjema
Betydningen av symbolene i et flytskjema er standardiserte. Nedenfor finner du noen av de mest brukte figurene i et flytskjema.
I tillegg er det presentert tanke- og snakkebobler som uttrykk for spørsmål og forslag til prosessen.
Analyse av flyten
Det er nyttig å reflektere sammen over det flytskjemaet som er laget. Man ser etter forskjellige ting når man tegner og analyserer, avhengig av hva som er målet med forbedringsarbeidet. Her er noen eksempler:
- Virkningsfulle tjenester: Er den kunnskapen som brukes foreldet? Vet vi at prosessen er kunnskapsbasert? Gjør alle det samme eller tilfeldigheter som rår? Har vi samme forståelse av det vi gjør?
- Trygge tjenester: Hvor kan det oppstå feil? Hvordan kan feil forebygges?
- Styrke brukerne: Hvor i prosessen har brukerne innflytelse over valg som gjøres i dag? Hvor og hvordan gir vi informasjon? Og hva med de pårørende? Hvordan opplever pasienter og pårørende prosessen, og hvordan kan vi involvere dem i forbedringsarbeidet? Hvor kan vi styrke brukerne?
- Tjenester som er samordnet og preget av kontinuitet: Er ansvar, myndighet og samhandling tydelig avklart? Er det unødvendige gjentakelser, ventetid? Hvor er det flaskehalser? Har man samme holdninger? Hvordan opplever brukerne dette?
- Utnytte ressursene på en god måte: Brukes alles kompetanse på den beste måten? Kan arbeidsoppgavene omfordeles? Er ressursene godt prioritert?
- Tilgjengelige tjenester og rettferdig fordeling: Hvordan er prioriteringer foretatt? Hvilke utfordringer ser vi for å sikre tilgjengelige tjenester og rettferdig fordeling?
Marker gjerne svarene på disse spørsmålene inn i flytskjemaet eller skriv dem inn på siden av arket.
Etter hvert blir flytskjemaet slik man ønsker at arbeidsprosessen skal være. Da er alle skyene / uklarhetene forduftet, og man har bygget om prosessen for å nå de målene man er enige om. Dette kan så danne utgangspunkt for et handlingsprogram/sjekkliste.
Å lage flytskjema på data
Det å tegne selve flytskjemaet i ulike dataprogrammer er ganske lett. Erfaringsmessig vil et flytskjema endre seg ganske mye underveis i arbeidet, så det anbefales å markere hvilken versjon det er med dato. Nedenfor finner du beskrivelse av hvordan du kan lage flytskjema i Microsoft PowerPoint, Excel og Word. Disse programmene er del av standard Microsoft Officepakke. Det er selvfølgelig mulig å lage flytskjema i annen programvare også.
NB: Husk at flytskjemaet er et arbeidsredskap og ikke trenger å være perfekt eller «riktig» utformet. Det viktigste er at skjemaet gir en felles forståelse av den arbeidsprosessen som er i fokus. Det er bare å være kreativ og bruke farger eller andre virkemidler i analysearbeidet.
På Microsoft Office Online finnes enkle og brukervennlige oppskrifter på norsk på hvordan du kan:
- Tegne et flytskjema i Word, Excel og PowerPoint
- Endre et flytskjema i Word, Excel og PowerPoint
Eksempel
En psykiatrisk døgnenhet ved Universitetssykehuset i Nord-Norge ønsket å prøve ut brukerstyrt innleggelse, det vil si at brukeren gjennom avtale har mulighet for å innlegge seg selv ved direkte henvendelse til Døgnenheten, - og slik dreie brukermedvirkning til brukerstyring. Arbeidsgruppa hadde med seg en bruker av tjenestetilbudet som deltok svært aktivt gjennom hele prosjektarbeidet.
For å kartlegge hvordan senterets strukturplan i forhold til innleggelser fungerer fra et brukerperspektiv, utarbeidet prosjektgruppen et flytskjema fra brukeren ønsker innleggelse til svar foreligger. Flytskjemaet ble utarbeidet ut fra erfaringer beskrevet av brukeren i gruppa og kvalitetssikret ved fremlegg for inneliggende pasienter i døgnenheten.
For å sikre en felles forståelse ble flytskjemaet analysert og drøftet i senterets avdelingsråd,
personalmøter i Døgnenheten, Akutt-teamet, Poliklinikken og i møter med inneliggende pasienter i døgnenheten. Dette ga senteret følgende felles erkjennelse og utgangspunkt for forbedring:
- At brukernes behov må aksepteres som legitime behov
- At brukeren har mulighet for å innlegge seg selv når vedkommende kjenner et behov for det.
- At tilbudet organiseres slik at den kan avklare den enkeltes behov og som kan møte de behovene som er tilstede.
- Medvirke til at brukernes erfaring om egen mestring av sykdom blir anvendt og synliggjort.
Dette arbeidet er hentet fra gjennombruddsprosjektet ...med pasientens øyne... og deres rapport kan leses her.
Andre måter å tegne prosesser på
Siri Eggesvik viser hvordan tjenestedesignere tegner flyt i denne Vimeo-filmen:
undefined Foto: FolkehelseinstituttetAnerkjennende Intervju (AI)
Sist faglig oppdatert: 26.09.2019
David Cooperriders forskning viser at man lærer best av situasjoner hvor man har lykkes. Det som fungerer godt i organisasjonen forsterkes når man fokuserer på det, og det utløses kreativitet og endringsvilje. I tradisjonelt forbedringsarbeid er det lange tradisjoner for å se etter problemer, undersøke omfanget av disse, finne årsakene og utvikle en ny praksis hvor man løser problemene.
Appreciative Inquiry (AI) er en tilnærming innen organisasjonsutvikling hvor man tror at den beste måten å løse problemer på er å ta utgangspunkt i det som fungerer.
De grunnleggende antakelsene som AI hviler på
- Bak et hvert problem ligger et ønske om noe bedre – utforsk og utvikle ønsket
- Et problem er aldri konstant - ta utgangspunkt i det som fungerer
- Spørsmålene skaper svar - spør om det som gir liv og energi
- Organisasjoner og mennesker søker alltid etter vekst - gi næring til dette behovet
- Prosess og resultat henger sammen – involver flest mulig i prosessen
Under «Overordnede metoder» på våre nettsider vil du finne Anerkjennende organisasjonsutvikling (AI) som kan brukes til utviklingsarbeid. Her beskrives bruk av Anerkjennende Intervju (AI) som verktøy i arbeidet med planleggingsfasen i Modell for kvalitetsutvikling.
Her beskrives bruk av AI som verktøy i arbeidet med planleggingsfasen i Modell for kvalitetsutvikling.
Det er nyttig av flere grunner:
- Man identifiserer og ivaretar de kloke grepene som gjøres når arbeidet er på sitt beste, samt hvilke forutsetninger som gjorde dette mulig. Dette kan forstekes og bygges inn i planlegging av ny praksis.
- Ved å anerkjenne det gode arbeidet som allerede gjøres styrkes bevisstheten om dette, man får lyst til å gjøre mer av det og eventuell motstand mot forbedringsarbeidet reduseres.
- Man dukker ned i den uformelle organisasjonens kultur ved å løfte fram engasjement, opplevelser, verdier mm og dette øker sjansene for at man skaper vedvarende forbedringer.
Hvordan / framgangsmåte
- Man kan gjøre dette ved å bevisstgjøre personalet om at problemet ikke er konstant og at de ofte lykkes. Hva gjør de da? Se eksempelet fra Ballerup kommune under.
- Man kan også legge til rette for å gjennomføre parvise intervjuer á 10-15 minutter, etter en intervjuguide som man har utviklet på forhånd. Spørsmålene dreier seg om når man opplevde at prosessen man ønsker å forbedre fungerte aller best og ga mest verdi og energi til pasienter, ansatte, ledere og organisasjonen. Etterpå arbeider man videre i grupper hvor man deler de gode erfaringene ved hjelp av korte oppsummeringer. Deretter diskuterer man hva som er de kloke grepene og forutsetningene for å lykkes. Dette skrives ned og samles inn.
Eksempler
1. Flytte fokus til alle de gangene det går bra; hva gjør dere da?
Ballerup kommune i Danmark har arbeidet for å sikre at alle medisindosene ble utdelt på en sykehjemsavdeling. De tegnet en stor kalender for en måned som de hang opp på vaktrommet. Personalet skulle sette et rødt kryss hvis de ikke hadde fått delt ut medisinene og et grønt kryss hvis det var gjort. På en måned skulle det deles ut 1116 doser. Den første måneden var det 50 røde kryss. Personalet reflekterte over at dette skyltes ulike typer avbrudd. Diskusjonen var til å begynne med preget av forsvar og at det ikke var noe de kunne ta ansvar for. Men da veilederen flyttet fokuset til alle de grønne kryssene og spurte hvordan de fikk det til, endret dette seg og de ble klar over at de selv hadde løsningene. Den neste måneden var det kun 10 røde kryss og den tredje måneden var det bare 3. De opplevde også at kulturen endret seg til at dette måtte de sørge for at ble gjort. De har fortsatt med målingene i 1½ år og i de siste 6 månedene har det i snitt vært 2 glemte medisindoser per måned.
2. AI-fokus i refleksjonsgruppe
For å bedre holdninger på et sykehjem, fikk personalet tilbud om å delta i en refleksjonsgruppe. De valgte å droppe fokuset med hvordan man skulle takle vanskelige pasienter, og ba den enkelte om å fortelle en historie der de hadde lyktes med å styrke brukerne. Hva gjorde du / andre? Hvordan reagerte pasienten? Hvordan var dette for deg osv? Ved å analysere disse erfaringene, utviklet de en sterkere etisk bevissthet om dette og personalet var veldig fornøyde med denne formen for veiledning. At en av dagpasientene deltok i gruppa var også en positiv faktor som bidro til at man holdt seg til det positive.
3. Parvise intervjuer om kloke grep og forutsetninger for å lykkes
Et psykiatrisk senter ønsket å styrke brukermedvirkning, fleksibilitet og lavterskel tilbudet i tjenestene. De hadde en fagdag som startet med foredrag bla om Appreciative Inquiry. Deretter arbeidet personalet med parvise intervjuer, gruppediskusjoner og plenumsfremlegg ut fra en guide (se vedlegg i Word- eller OpenDocument-format) som også hadde tidsangivelser for å sikre at alle kom til ordet og at tidene ble holdt. Hovedpunktene i guiden var
- Parvise intervju om gode erfaringer (2 x 10 min)
- Presentasjon av hverandres historier for gruppa (3 min / historie)
- Prioritering av en historie som legges fram i plenum
- Identifisering av kloke grep og forutsetninger for å lykkes i par
- Framlegg og refleksjoner i gruppa over hvordan tjenestene vil kunne være om et par år hvis den ble preget av de ideene og mulighetene som var kommet fram
- Parvise refleksjoner over hva en selv kan gjøre og hva man vil starte med i løpet av nærmeste framtid
4. En ledergruppe ønsket å styrke sin ledelse. Dagen var lagt opp på samme måte som i eksempel 3, men også med fokus på nærværstrening. Se guide om AI og ledelse (se vedlegg i Word- eller OpenDocument-format).
5. En kommune ønsker å skape en kultur for innovasjon. De vil involvere ledere og ansatte gjennom å bruke AI hvor alle forteller som sin beste erfaring med innovasjon.
Sjekkliste og skåringsskjema
Sist faglig oppdatert: 26.09.2019
Sjekklister er nyttige verktøy for å sikre gode arbeidsprosesser. Sjekklisten fungerer som en huskeliste. Sjekklisten kan også videreutvikles til å bli et skåringskjema for å måle programoppfyllelse, det vil si i hvilken grad man følger programmet. Sjekklister har vært brukt i innen luftfart i flere generasjoner og bruk av sjekkliste for trygg kirurgi kan redusere komplikasjoner og død etter operasjoner betydelig.
Når brukes sjekklister?
- For å redusere muligheten for feil og variasjon i prosesser og bidra til å sikre jevn kvalitet uavhengig av tidspunkt, stressnivå og hvem som utfører arbeidet
- I avdelinger med stor gjennomstrømning av personell eller der det er mange som utfører de samme oppgavene
- For å sikre god koordinering og gjennomføring, særlig der flere er involvert. Sjekklisten kan si noe om hvem som skal utføre handlingen og når den skal gjennomføres
- For å innføre nye prosesser ifm forbedringsarbeid
- Under utførelse av prosedyrer
Hvordan utvikles sjekklister?
Utviklingen av sjekklister bør sees i lys av Modell for kvalitetsforbedring. Punkter som er relevante i arbeid med å utvikle sjekklister er:
- Husk god forankring i ledelsen, fagmiljøet og hos andre berørte parter.
-
Det er viktig at fagpersoner er med å utvikle sjekklister, at de får innflytelse i arbeidsverktøyet er avgjørende for at det blir tatt i bruk.
-
Klargjør kunnskapsgrunnlaget, inkludert eventuelle eksterne krav (lover, forskrifter, faglige veiledere/retningslinjer og politiske vedtak) og interne krav (prosedyrer, rutiner og etiske regler). Hvis det finnes faglige veiledere/retningslinjer på et område er dette eksterne føringer som må tas hensyn til i utarbeidelsen av sjekklister. Se blant annet Helsebibliotekets sider om faglige retningslinjer.
- Det kan være lurt å kartlegge dagens arbeidsprosess i et flytskjema og reflektere over denne.
- Bli enige om hvordan prosessen skal være.
- Standardiser prosessen i et program /prosedyre.
- Utarbeid sjekklisten som en huskeliste:
- Få med viktig informasjon, som tidsfaktorer, rekkefølge, plassering og hvem som er ansvarlig.
- Lag en kolonne hvor man haker av etter hvert som man gjør tingene med dato og signatur, eller har vurdert punktet i sjekklisten som uaktuelt.
- Gjør den enkel, oversiktlig og forståelig med tanke på dem som skal bruke den.
- Skriv veiledende tekster, som når og i hvilke situasjoner sjekklisten skal brukes.
- Sjekklisten prøves først ut. Det innhentes tilbakemeldinger for justering av sjekklisten i både innhold og form.
- Implementer sjekklisten og gjør den tilgjengelig for alle som på et tidspunkt vil kunne bruke den.
- Legg sjekklisten inn i relevant fagsystem til at den blir lett tilgjengelig og la den bli del av pasientens journal der det er hensiktsmessig.
- Det er viktig at én person har ansvaret for å revidere sjekklisten etter hvert som det skjer endringer i prosessene /prosedyrene, med bakgrunn i f. eks endringer i lover, forskrifter, ressurser, kunnskapsgrunnlaget med mer.
- Se beskrivelse av skåringskjema for å kunne måle hvilken grad sjekklisten følges.
Skåringskjema
Når sjekklisten er utarbeidet, kan den videreutvikles til et skåringskjema for å måle i hvilken grad man følger arbeidsprosessen; dvs et verktøy for å måle programoppfyllelse.
Det er ofte de som gjennomfører prosessen som bruker skåringskjema. Den får da ofte en dobbelt funksjon; huskeliste og måleverktøy. Skåringskjema kan også være et nyttig verktøy ved revisjoner.
- Ta utgangspunkt i sjekkliste slik det er beskrevet tidligere.
- Klargjør formålet med undersøkelsen/ målingene.
- Vurder om alle punktene i sjekklisten er nødvendige å ha med i skåringskjemaet.
- De valgte punktene setter man opp i liste, med mulighet for avkryssing på en skala, samt et kommentarfelt. Vanlige svaralternativer er:
- Gjennomført= 1
- Ikke gjennomført= 0
- Ikke aktuelt= 1
- Test ut skjemaet på et lite utvalg, samle inn tilbakemeldinger og gjør endringer dersom det er behov for det.
- Man kan regne ut programoppfyllelsen i prosent ved å summere poengene i hver sjekkliste x 100 og dele på antall punkter i sjekklisten. For eksempel vil 16 poeng av 20 mulige gir 80 % programoppfyllelse.
- Analyser dataene. Dersom du bruker statistisk prosesskontroll (SPC) registreres resultatene fra skåringskjemaene kronologisk slik at man kan sette resultatene opp i tidsserier. Hvordan er tendensen, er den stigende, synkende eller stabil? Er det stor eller liten variasjoner mellom de ulike prosessene?
- Se også på variasjoner for hvert av punktene for å finne hvor ofte punktene gjennomføres helt, delvis eller ikke i det hele tatt.
Det vedlagte eksempelet viser en sjekkliste for gode pasientforløp som fylles ut av pasientens primærkontakt i forbindelse med utskrivning og oppfølging etter innleggelse i sykehus eller kommunal institusjon.
Fokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju. Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Hjemmesiden til Bruker spør bruker
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
Formulere mål for forbedringsprosjektet
Sist faglig oppdatert: 04.07.2016
I Legeforeningens gjennombruddsprosjekt (2005) var kravene til målformuleringer at målene skulle være SMARTE:
- Spesifikt
- Klar, konkret, entydig angivelse av forventet resultat, - tallfestet.
- Målbart
- Man skal kunne vite når målet er oppnådd.
- Ansporende
- Være utfordrende, gi mulighet for egenutvikling, inspirere til nytenkning.
- Realistisk
- Oppnåelig i forhold til andreoppgaver og ressurser
- Tidsbestemt
- Angi når resultatet skal være nådd
- Enighet
- Enighet om målet, forankring i gruppen og hos problemeier
Representative utgangsdata er nødvendige både for å identifisere kvalitetsproblemer og for å dokumentere forbedringer. Man skal være oppmerksom på at straks man setter fokus på en arbeidsprosess, påvirkes den. Derfor bør man starte målingene så snart som mulig. Innsamling av utgangsdata («baseline») bør være avsluttet før man begynner endringer i arbeidsprosessen. Dette er imidlertid ikke alltid mulig, fordi man ønsker forbedring før man rekker å samle utgangsdata. Ofte har man imidlertid tilgang til historiske data som journaler eller pasientstatistikk.
Resultatene må vurderes i forhold til den målsettingen man hadde i utgangspunktet. Viser målingene at det ikke har skjedd noen betydelig forbedring, må man vurdere om tiltaket ble godt nok gjennomført eller om det er behov for andre typer tiltak.
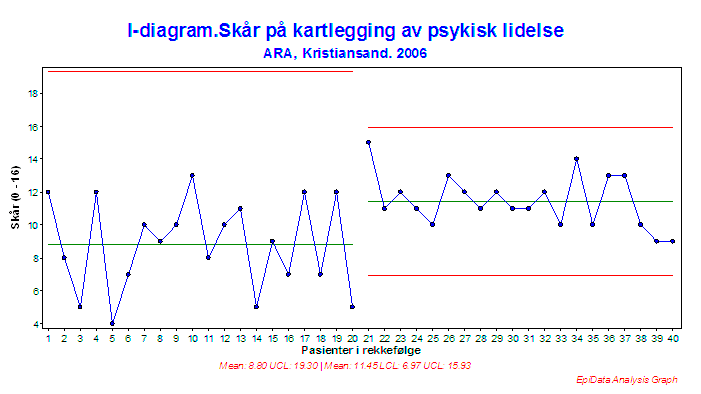
Figuren I-diagram over skåring på kartlegging av psykisk lidelse hos pasienter henvist til behandling ved ARA, Kristiansand, SSHF, før og etter innføring av nye retningslinjer for kartleggingen. Øvre kontrollgrense er tegnet utover skåringsmuligheten for å få med øvre kontrollgrense.
Indikatorovervåkning i SPC
Sist faglig oppdatert: 04.07.2016
Indikatorovervåkning med SPC har 3 hovedformål (fra Håndbok i klinisk kvalitetsstyring i H:S, København, 2003):
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis - altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres - altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Indikatorer kan inndeles på ulike måter (fra Ada Schreiner, 2004):
- Det skilles ofte mellom indikatorer i forhold til struktur, prosess og resultat (Donabedian).
- Man kan også bruke styringsmodellen til Kaplan og Norton og dele inn i indikatorer med brukerperspektiv, indikatorer med økonomisk perspektiv, indikatorer med fagperspektiv og indikatorer med læringsperspektiv.
- Noen inndeler også kvalitetsindikatorer i forhold til "totalkvalitetsledelse" med indikatorer som angår faglig kvalitet, indikatorer som angår pasientopplevd kvalitet og indikatorer som angår ledelseskvalitet (økonomi, beleggsprosent etc).
Data egnet for bruk i SPC kjennetegnes blant annet at de fremkommer i en tidsrekkefølge, eksempler:
- Tid:
- Ventetider
- Epikrisetid/rapporttid
- Varighet av prosedyrer, behandlingstid etc
- Antall:
- Antall brukere/klienter/pasienter
- Aktivitet
- Produksjon
- Andel:
- Andel feilsendte regninger
- Keisersnitt
- Dødelighet
- Komplikasjoner
- Skåringsskjema:
- Kvalitet på henvisninger/meldinger
- Kvalitet på epikriser/rapporter
- Utredningskvalitet
- Måloppnåelse/programoppfyllelse
- Brukertilfredshet
- Sjeldne hendelser
- Økonomi:
- Inntekter
- Utgifter
- Takstbruk
- Ressursbruk
Naturlig og spesiell variasjon
Sist faglig oppdatert: 04.07.2016
Naturlig variasjon
Naturlig variasjon (common cause variation) er en iboende egenskap ved en prosess – den er tilfeldig og har naturlige, vanlige årsaker. Den har altså ikke en spesiell årsak, og den er uttrykk for prosessens rytme. Shewart kalte den «assignable variation». Man kan, innen visse grenser, forutsi en prosess som bare har naturlig variasjon. Prosessen er stabil og resultatene forutsigbare.
Et eksempel på naturlig variasjon er at kroppstemperaturen normalt varierer mellom 36,5 og 37,5 gjennom døgnet. Et annet eksempel kan være at ventetiden ved en legevakt til vanlig er mellom 0 og 90 minutter.
Spesiell variasjon
Spesiell variasjon (special cause variation) skyldes irregulære, unaturlige årsaker som ikke er iboende i prosessen. Shewart kalte den «unassignable variation». Om en prosess har spesiell variasjon, sier vi at den er «ute av kontroll»; den er ustabil og vil være uforutsigbar.
Temperaturen ved feber er uttrykk for spesiell variasjon. Spesiell variasjon i ventetida på legevakten kan oppstå hvis det har vært spesielt store ulykker, influensaepidemier eller spesiell personalmangel på grunn av sykdom.
Ved forbedring av prosesser bør spesiell variasjon først identifiseres og forstås. Hvis målinger viser at ekstra lang ventetid (spesiell variasjon) oppstår regelmessig på bestemte tidspunkter, bør denne fjernes ved tiltak som for eksempel endret bruk av personellet. Noen spesielle variasjoner er det imidlertid ikke mulig å gjøre noe med annet enn å forstå dem.
Shewart og Deming understreker bl.a. følgende punkter omkring variasjon:
- Variasjon forekommer i alt det vi gjør
- Prosesser som bare har naturlig variasjon er forutsigelige innenfor statistiske grenser
- Uønsket spesiell variasjon bør identifiseres, forstås og bli ryddet av veien
- Når spesiell variasjon er fjernet, er det formålstjenlig å vurdere å endre prosessen
- Om en prosess bare har naturlig variasjon, men fungerer på et uakseptabelt nivå, bør man fokusere på å endre gjennomsnittsnivået i ønsket retning
Shewhart utviklet kontroll-diagrammer for å skille de to typene variasjon. Deming og andre har videreutviklet disse.
Konsekvenser av ikke å forstå variasjon
Hvis man ikke har en grunnleggende forståelse av variasjon kan man lett se trender der det ikke er trender. Det er vanlig å se en trend i en prosess lenge før den egentlig er der statistisk sett.
Ved manglende forståelse for variasjon kan man lett klandre (det er ille!) eller gi anerkjennelse (det er ikke så farlig!) til andre for ting de har liten eller ingen kontroll over. Det som kan synes som en forverring eller en forbedring av prosessen kan være uttrykk for naturlig variasjon, ikke for en reell forbedring eller forverring av prosessen. Arbeidsmiljøet kan bli dårligere, medarbeidere blir redde for «refs» for negative resultater, skuffelsene blir flere fordi det alltid etter en tilsynelatende forbedring kommer en tilsynelatende forverring av resultatene og folk sliter seg lettere ut (økt stress når resultatene blir «dårligere»). Når man vurderer variasjoner feil, vil man fort lete etter syndebukker når noe ikke går så bra.
Manglende forståelse av variasjon vil man ha vansker med å forstå tidligere ytelse, i mindre grad kunne forutsi framtidig ytelse og også ha vansker med å gjøre signifikante forbedringer i prosessene.
Valg av passende SPC-diagram
Sist faglig oppdatert: 04.07.2016
Det kan også gjøres mer komplisert og også mer korrekt, men det kan fort bli såpass vanskelig at mange faller av lasset. Det blir beskrevet nederst i artikkelen.
Forenklet valg
Vanligvis anbefales å skille mellom telledata og måledata når man skal velge diagramtype. Men som regel går det bra å la være dette og behandle telledata og måledata på samme måte.
Det kan være lurt først å sette dataene opp i et run-diagram, hvis type data tillater det. Ved det blir man kjent med datamaterialet sitt, diagramtypen er enkel og det gir ofte tilstrekkelig informasjon. Som regel får man imidlertid mer ut av kontrolldiagrammer, og det anbefales derfor at man også lærer seg å lage passende kontrolldiagram.
Dersom hvert datapunkt er en observasjon som for eksempel ventetid for en pasient, antall pasienter behandlet pr dag etc., velges I-diagram.
Om man har flere observasjoner i hver subgruppe (hvert datapunkt), får man mest informasjon ut av dataene dersom man lager et X-bar og S-diagram. Det er imidlertid mulig å bruke gjennomsnittet av hver subgruppe og sette det inn i et I-diagram, men da mister man informasjon om spredningen i observasjonene i hver subgruppe.
Dersom dataene er forholdstall, for eksempel et antall hendelser (teller) i forhold til totalt antall mulige hendelser (nevner), og nevnerne er større enn 12, bør P-diagram brukes. Man kan også her velge å bruke I-diagram med prosenten eller forholdstallet av hver subgruppe behandlet som en observasjon. Men dette gir mindre informasjon enn et p-diagram. Dersom nevneren er tilnærmet lik i hver subgruppe (pluss/minus 10%), får man ganske god informasjon om prosessen ved å bruke I-diagram med antall hendelser pr tidsenhet brukt som subgruppe.
Ved sjeldne hendelser brukes enten g-diagram eller datapunkter omgjort til rater (1/x) framstilt i I-diagram.
Mer komplisert valg (ikke beregnet for nybegynnere)
Etter hvert som man får mer erfaring, kan man gjøre dette mer komplisert og altså mer korrekt. Dette krever mer både av innsikt og av dataprogram, men det gir også ofte mer informasjon.
Først må man identifisere type data. Deretter konsulterer man et beslutningstre.
6.2.1 Identifisere nye data
Valg av passende kontroll-diagram starter med å identifisere type data. Det er i utgangspunktet to typer data:
- Måle-data (også kalt «continuous» eller «variable» data)
- Telle-data (også kalt «discrete» eller «attribute» data)
Måle-data kan inneha forskjellige verdier på en kontinuerlig skala (eks: ventetid i minutter, varighet av noe, kroppsvekt i gram/kg, lengde av opphold i dager etc).
Telle-data er telt, og ikke målt på en skala. Det kan være av to typer:
1. Avvikende enheter (Nonconforming units)
Avvikende enhet (defekt enhet) betyr at en enhet enten oppfyller eller ikke oppfyller et kriterium.
Disse dataene er dikotome eller binomiale – enten/eller, ja/nei-type data. Det kalles også «defective units». Telleren (for eksempel antall pasienter som falt) er en del av nevneren (antall utskrevne pas.).
2. Avvik, feil (Nonconformities)
En annen tilnærming til telledata er å telle ikke bare avvikende enheter, men alle avvik (feil/defekter). For eksempel: i stedet for å telle om en pasient har falt eller ikke i løpet av et opphold (en avvikende enhet), kan man telle hvor mange ganger en pasient har falt (avvik). Slik kan altså telleren (antall fall) bli større enn nevneren (for eksempel antall pasientdager).
Beslutningstre
Man bør så konsultere beslutnings-treet for kontroll-diagrammer (figur 21) når man skal bestemme hvilket diagram som passer best. Dette treet viser ikke alle typer kontroll-diagrammer som finnes (som for eksempel NP-diagram, G-diagram). Men de 6 diagram-typene som er tatt med (og man trenger egentlig ikke X-bar og R-diagrammet), vil være tilstrekkelige for de fleste situasjoner i helsevesenet.
Run-diagram
Sist faglig oppdatert: 04.07.2016
Et run-diagram kan konstrueres med papir og blyant, man trenger ingen statistisk bearbeiding, og det er enkelt å forstå. Den største svakheten ved run-diagram er at de kan avsløre noen, men ikke alle, spesielle variasjoner.
Hva er et run-diagram ?
Run-diagram er en måling av en prosess over tid og gir en løpende oversikt over dataene. Tiden er på horisontalaksen. Kvalitetsegenskapen er på den vertikale aksen. Senterlinjen i et run-diagram er medianen, mens den i et kontroll-diagram er gjennomsnittet av alle punktene.
Et run er definert som ett eller flere etterfølgende datapunkter på samme siden av medianen. Et run kan altså ha ett eller flere punkter. Punkter som ligger på medianen skal ignoreres.Å lage et run-diagram
- Dra en horisontal linje (x-aksen) og merk den med tidsenheten (dager, uker, måneder) eller med sekvensen som dataene er samlet i
- Dra en vertikal akse (y-aksen) og merk den for å dekke hele spredningen av foreliggende data
- Merk av minimum 15 datapunkter i tidsorden
- Trekk linje mellom punktene
Bestem medianen for dataen og trekk en linje for den på kurven
Tester for spesiell variasjon («special cause signal»)
Vanligvis brukes tre tester for å finne spesiell variasjon i rundiagram:
Test nr 1: Spesielt mange eller spesielt få runs.
Når er det så mange eller så få runs at det tilser at det foreligger en spesiell variasjon? Matematikere har utviklet en tabell som gir svar på dette (tabell 1). Det er ikke nødvendig å skjønne tabellen!
Det er best å ha minst 16 punkter i et run diagram, eksklusive de på medianen, for å ha tilstrekkelig statistisk styrke til å identifisere en spesiell variasjon. Antall utover 24 punkter gir ikke ytterligere statistisk styrke.
| Antall observasjoner unntatt punkter på medianen | Laveste grense for antall runs | Øvre grense for antall runs |
|---|---|---|
| 14 | 4 | 11 |
| 15 | 4 | 12 |
| 16 | 5 | 12 |
| 17 | 5 | 13 |
| 18 | 6 | 13 |
| 19 | 6 | 14 |
| 20 | 6 | 15 |
| 21 | 7 | 15 |
| 22 | 7 | 16 |
| 23 | 8 | 16 |
| 24 | 8 | 17 |
| 25 | 9 | 17 |
| 26 | 9 | 18 |
| 27 | 9 | 19 |
| 28 | 10 | 19 |
| 29 | 10 | 20 |
| 30 | 10 | 21 |
Tabell 1. Sannsynlighetstabell for rundiagram (Fra F.Sweed and C.Eisenhart)
Test 2: Skifte i prosessen
Spesiell variasjon er til stede hvis et run inneholder spesielt mange punkter. Med 20 eller flere datapunkter, tilsier et run på 8 eller flere at det foreligger spesiell variasjon. Med færre enn 20 punkter, vil et run på 7 også bli ansett å indikere spesiell variasjon.
Test 3: Trend
En trend er en spesiell variasjon. En trend er definert som en uvanlig lang serie av etterfølgende økende eller synkende verdier. Det er uenighet om antall, men vanligvis settes grensen på minst 6 eller 7 datapunkter. Her regner man med punkter på medianen, men ikke punkter som repeterer foregående verdi. Autoriteter som Carey og Lloyd teller med første punkt i serien.
Eksempel på rundiagram
Ved en ruspoliklinikk ønsket de å systematisere screeningen i forhold til psykiatriske lidelser hos pasienter som var henvist for rusbruk (materialet er brukt også i Fig. 4). Det ble utarbeidet en sjekkliste, man gikk gjennom 20 tidligere pasienter og man skåret for 20 pasienter etter at man innførte nye rutiner for screeningen, begge gruppene plassert i en tidsserie i forhold til når de kom til første konsultasjon.
Rundiagram. Første del er registreringer av 20 pasienter som utgjør «baseline». Den neste delen utgjør 20 pasienter som har kommet til poliklinikken etter at tiltakene er satt inn. Det er satt inn ring rundt de 12 runs som finnes i første del av diagrammet.
Diagrammet viser at det har blitt en signifikant bedre screening av pasientene i forhold til psykiatriske lidelser og rusbruk etter at tiltakene ble satt inn.
De mest brukte kontrolldiagrammene
Sist faglig oppdatert: 04.07.2016
Man kommer langt ved å lære seg å bruke disse fire diagramtypene. Men det finnes flere andre SPC-diagrammer som nok er bedre å bruke i noen situasjoner. Derfor beskriver jeg også noen av de diagrammene ganske kort.
I-diagram (= XMR-diagram)
I-diagram står for individuelle verdier. I-diagram kalles også XMR-diagram (X står for individuell verdi, MR for «moving range» som kan oversettes med «suksessive differanser»). Det er altså egentlig et dobbeltdiagram, ett med individuelle verdier (X-diagram) og ett diagram med suksessive differanser der hvert punkt er forskjellen mellom verdi av aktuelt datapunkt og verdi av det forrige målepunktet (moving-range – MR-diagram) (Fig. 20). MR-diagrammet gir et direkte uttrykk for variasjonen i datamaterialet. Carey mener at det vanligvis ikke er nødvendig å presentere MR-diagrammet, men man bør framstille det for å se om det avslører spesiell variasjon som det andre diagrammet ikke får fram. MR-diagrammet bedømmes bare med test 1 (punkt utenfor kontrollgrensen). De andre testene brukes ikke på dette diagrammet.
Når hver subgruppe (hvert datapunkt) består av en enkel observasjon, er I-diagrammet det diagrammet som passer best. Selv om det er beregnet på bruk med måledata, kan det også ofte brukes med telledata. Wheeler har hevdet at I-diagram kan brukes som standard også ved telledata. Carey går ikke så langt, men skriver: «A beginner in the use of SPC might follow this recommendation.»
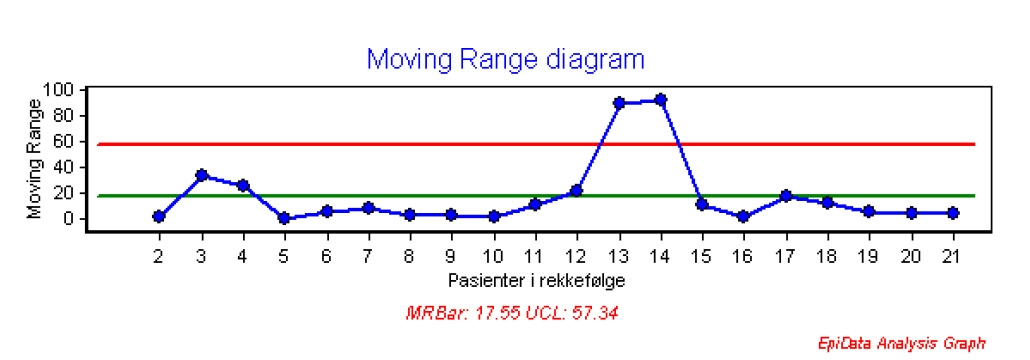
P-diagram
P-diagrammet (P står for prosent eller proporsjon) er å foretrekke når dataene er telledata av avvikende enheter, for eksempel antall dødsfall i forhold til totalt antall pasienter eller antall keisersnitt i forhold til totalt antall fødsler. Hvert datapunkt er altså forholdet mellom en teller og en nevner. Telleren kan ikke kan være større enn nevneren. Vanligvis vil kontrollgrensene variere fra datapunkt til datapunkt avhengig av størrelsen på nevneren. Om nevneren er den samme i hver subgruppe (altså for hvert datapunkt), vil kontrollgrensene være rette linjer. Om nevneren er tilnærmet konstant, vil man vanligvis heller bruke et c-diagram (se senere).
P-diagram egner seg ikke for et datamateriale der nevnerne er små. Noen mener at man bør ha minst en hendelse (i teller) og minst 25 observasjoner (i nevner) i hver subgruppe (hvert datapunkt) for å bruke p-diagram. Andre sier at man kan bruke p-diagram om nevnerne er 12 eller mer. Dersom man bruker p-diagram med små subgrupper øker faren for å finne falskt positive spesielle variasjoner.
Diagrammet i fig. 21 viser et toårsmateriale over andel keisersnitt av totalt antall forløsninger hos kvinner uten tidligere utført keisersnitt ved et stort sykehus. Avdelingen satte inn noen tiltak fra januar 2005, og det kan se ut til at de har fått en nedgang i andel keisersnitt med de syv siste punktene under gjennomsnittet. Men dette er altså ikke signifikant bedømt med kravet om minst 8 etterfølgende punkter på samme side av senterlinjen. Men det vil være spennende å følge med på utviklingen.
X-bar og S-diagram
Hvis målingene er gjort slik at hver subgruppe består av flere enn en observasjon (tidligere ble det sagt flere enn 10 observasjoner), kan man bruke X-bar og S-diagrammet som er et dobbeltdiagram. X-bar står for gjennomsnitt og S står for sigma. Et eksempel på anvendelse er å måle om lengden av opphold ved et sykehus har endret seg over tid.
X-bar-diagrammet består av en rekke datapunkter lagt i en tidsserie, hvor hvert datapunkt viser gjennomsnittet av subgruppen. Diagrammet framstiller dermed variasjonen av gjennomsnittene i subgruppene over tid.
I S-diagrammet framstiller hvert datapunkt standardavviket (variasjonen) innad i hver subgruppe, og representerer altså variasjonen i hver subgruppe (within-group difference). Diagrammet framstiller variasjonen i sigmaene (between-group differences).
I begge diagrammene tegnes en sentrallinje (gjennomsnittet av gjennomsnittene i subgruppene i X-bar-diagrammet og gjennomsnittet av sigmaene i subgruppene i S-diagrammet), samt øvre og nedre kontrollgrense som uttrykker avstanden på 3 sigma fra sentrallinjen. Dersom nedre kontrollgrense er null eller negativ, tegnes den vanligvis ikke inn i diagrammet.
Figuren viser resultater av en telefontrafikk-måling ved et større fastlegekontor. Tall for ventetid før svar time for time gjennom en uke er lagt inn i et X-bar S-diagram. Det øvre diagrammet viser at gjennomsnittlig ventetid før svar enkelte timer i uka er ganske lang (lengst mandag morgen mellom kl. 8 og 9). I det nederste diagrammet ser vi at det er spesielt stor variasjon i svartid enkelte timer i løpet av uka.
Andre aktuelle kontrolldiagrammer
Sist faglig oppdatert: 04.07.2016
U-diagram
Der P-diagrammet teller avvikende enheter (en enhet kan enten være avvikende eller ikke avvikende), brukes U- og C- diagrammet der hvor hver enhet kan fremvise ett eller flere avvik
U-diagrammet (u står for «unequal area of opportunity») er passende diagram når man teller avvik hvor det er varierende utvalgsstørrelse. For eksempel hvis man teller antall fall på en avdeling over en periode, er det oftest ulikt antall pasientdager fra periode til periode. For å gjøre opp for denne ulikheten i mulighetene for fall, deler man antall fall med det totale antall pasientdager i hver periode slik at man får en ratio av fall i forhold til pasientdager.
C-diagram
Et c-diagram (c står for «constant area of opportunity») er et alternativ til u-diagrammet for tellinger av avvik når det er lik (eller tilnærmet lik) utvalgsstørrelse. Når nevneren er omtrent den samme, dvs ikke varierer mer enn om lag 20%, kan man plotte det aktuelle tallet for hendelser (for eksempel antall fall).
X-bar og R-diagram
Hvis målingene er gjort slik at subgruppen består av flere enn 1 observasjon og man ønsker å få framstilt hvor stor spredning det er på verdiene i subgruppen, kan man bruke X-bar og R-diagrammet, hvor X-bar står for gjennomsnitt og R står for "range", altså spredning. X-bar-diagrammet framstiller variasjonen mellom subgruppene over tid, mens R-diagrammet viser spredningen.
Carey mener at man kan droppe dette diagrammet og i stedet alltid bruke X-bar og S-diagram når subgruppen er større enn 1. Jeg synes imidlertid det noen ganger kan være nyttig å få fram de ekstreme verdiene, for eksempel ved målinger av ventetider hvor vi da kan se hvor lang maksimal ventetid har vært i subgruppen.
Diagrammer for sjeldne hendelser
Sist faglig oppdatert: 04.07.2016
Dette kan dreie seg om uheldige hendelser, tilfeller av spesielle infeksjonssykdommer, komplikasjoner og dødsfall i forbindelse med medisinsk behandling.
Jo sjeldnere en komplikasjon er, desto flere pasienter kommer gjennom behandlingen uten komplikasjon. Da kan man i stedet for å følge andel pasienter med komplikasjon følge antall pasienter uten komplikasjon mellom hver pasient med komplikasjon. Eller man telle antall dager mellom hver gang en uheldig hendelse skjer. Man teller altså «antall imellom»: antall hendelser eller antall dager. G-diagram er utviklet for denne typen problemstillinger, se figur 24.
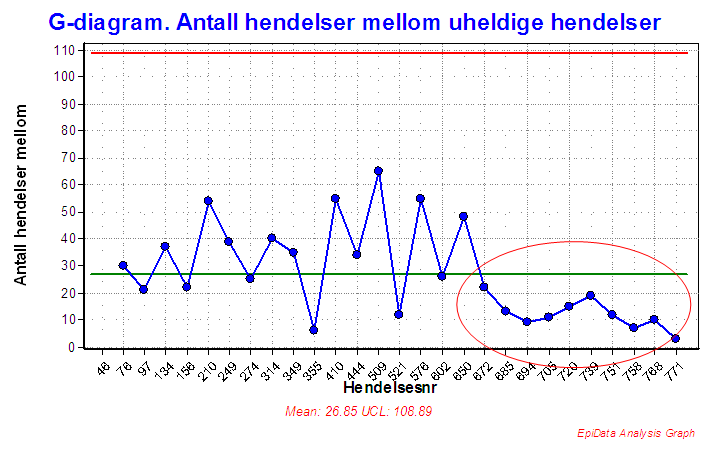
Fig. 24. G-diagram med antall hendelser mellom hver hendelse med uheldig utfall. Spesiell variasjon er markert med rød ring.
G-diagram er foreløpig med bare i noen SPC-dataprogrammer. Man kan klare seg med andre diagrammer. Wheeler anbefaler å gjøre om antall hendelser eller tiden mellom de sjeldne hendelsene til proporsjoner. Hvis x er antall hendelser eller tid mellom, legger man inn datapunktene 1/x i et I-diagram. Figur 25 viser dette på samme datamateriale som i figur 24.
Fig. 25. I-diagram av ratene av antall hendelser (1/x) mellom hver hendelse med uheldig utfall. Spesiell variasjon er markert med rød ring.
Om det er dager mellom man teller, så kan hvert datapunkt gjøres om til:
Rate per år: _____________1__________ x 365
Antall - dager - mellom
Wheelers metode kan ikke brukes dersom det av og til skjer at de sjeldne hendelsene kommer umiddelbart etter hverandre. 1/0 blir uendelig og verdien "uendelig" kan ikke legges inn i diagrammet.
Carey (2003) skriver følgende om sjeldne hendelser:
«In such a situation in which you have a very rare event, you can use the strategy of changing count data into measurement data and plotting the measurement data on an I-chart. How is this done? It is done by measuring the number of "successes between failures" and plotting the number of successfull surgeries between patients who had one or more complications. Each subgroup on the I-chart will be the number of "successes" between a "failure".»
Han mener altså at man kan bruke I-diagram direkte.
Fase 3. Utføre
Sjekkliste og skåringsskjema
Sist faglig oppdatert: 26.09.2019
Sjekklister er nyttige verktøy for å sikre gode arbeidsprosesser. Sjekklisten fungerer som en huskeliste. Sjekklisten kan også videreutvikles til å bli et skåringskjema for å måle programoppfyllelse, det vil si i hvilken grad man følger programmet. Sjekklister har vært brukt i innen luftfart i flere generasjoner og bruk av sjekkliste for trygg kirurgi kan redusere komplikasjoner og død etter operasjoner betydelig.
Når brukes sjekklister?
- For å redusere muligheten for feil og variasjon i prosesser og bidra til å sikre jevn kvalitet uavhengig av tidspunkt, stressnivå og hvem som utfører arbeidet
- I avdelinger med stor gjennomstrømning av personell eller der det er mange som utfører de samme oppgavene
- For å sikre god koordinering og gjennomføring, særlig der flere er involvert. Sjekklisten kan si noe om hvem som skal utføre handlingen og når den skal gjennomføres
- For å innføre nye prosesser ifm forbedringsarbeid
- Under utførelse av prosedyrer
Hvordan utvikles sjekklister?
Utviklingen av sjekklister bør sees i lys av Modell for kvalitetsforbedring. Punkter som er relevante i arbeid med å utvikle sjekklister er:
- Husk god forankring i ledelsen, fagmiljøet og hos andre berørte parter.
-
Det er viktig at fagpersoner er med å utvikle sjekklister, at de får innflytelse i arbeidsverktøyet er avgjørende for at det blir tatt i bruk.
-
Klargjør kunnskapsgrunnlaget, inkludert eventuelle eksterne krav (lover, forskrifter, faglige veiledere/retningslinjer og politiske vedtak) og interne krav (prosedyrer, rutiner og etiske regler). Hvis det finnes faglige veiledere/retningslinjer på et område er dette eksterne føringer som må tas hensyn til i utarbeidelsen av sjekklister. Se blant annet Helsebibliotekets sider om faglige retningslinjer.
- Det kan være lurt å kartlegge dagens arbeidsprosess i et flytskjema og reflektere over denne.
- Bli enige om hvordan prosessen skal være.
- Standardiser prosessen i et program /prosedyre.
- Utarbeid sjekklisten som en huskeliste:
- Få med viktig informasjon, som tidsfaktorer, rekkefølge, plassering og hvem som er ansvarlig.
- Lag en kolonne hvor man haker av etter hvert som man gjør tingene med dato og signatur, eller har vurdert punktet i sjekklisten som uaktuelt.
- Gjør den enkel, oversiktlig og forståelig med tanke på dem som skal bruke den.
- Skriv veiledende tekster, som når og i hvilke situasjoner sjekklisten skal brukes.
- Sjekklisten prøves først ut. Det innhentes tilbakemeldinger for justering av sjekklisten i både innhold og form.
- Implementer sjekklisten og gjør den tilgjengelig for alle som på et tidspunkt vil kunne bruke den.
- Legg sjekklisten inn i relevant fagsystem til at den blir lett tilgjengelig og la den bli del av pasientens journal der det er hensiktsmessig.
- Det er viktig at én person har ansvaret for å revidere sjekklisten etter hvert som det skjer endringer i prosessene /prosedyrene, med bakgrunn i f. eks endringer i lover, forskrifter, ressurser, kunnskapsgrunnlaget med mer.
- Se beskrivelse av skåringskjema for å kunne måle hvilken grad sjekklisten følges.
Skåringskjema
Når sjekklisten er utarbeidet, kan den videreutvikles til et skåringskjema for å måle i hvilken grad man følger arbeidsprosessen; dvs et verktøy for å måle programoppfyllelse.
Det er ofte de som gjennomfører prosessen som bruker skåringskjema. Den får da ofte en dobbelt funksjon; huskeliste og måleverktøy. Skåringskjema kan også være et nyttig verktøy ved revisjoner.
- Ta utgangspunkt i sjekkliste slik det er beskrevet tidligere.
- Klargjør formålet med undersøkelsen/ målingene.
- Vurder om alle punktene i sjekklisten er nødvendige å ha med i skåringskjemaet.
- De valgte punktene setter man opp i liste, med mulighet for avkryssing på en skala, samt et kommentarfelt. Vanlige svaralternativer er:
- Gjennomført= 1
- Ikke gjennomført= 0
- Ikke aktuelt= 1
- Test ut skjemaet på et lite utvalg, samle inn tilbakemeldinger og gjør endringer dersom det er behov for det.
- Man kan regne ut programoppfyllelsen i prosent ved å summere poengene i hver sjekkliste x 100 og dele på antall punkter i sjekklisten. For eksempel vil 16 poeng av 20 mulige gir 80 % programoppfyllelse.
- Analyser dataene. Dersom du bruker statistisk prosesskontroll (SPC) registreres resultatene fra skåringskjemaene kronologisk slik at man kan sette resultatene opp i tidsserier. Hvordan er tendensen, er den stigende, synkende eller stabil? Er det stor eller liten variasjoner mellom de ulike prosessene?
- Se også på variasjoner for hvert av punktene for å finne hvor ofte punktene gjennomføres helt, delvis eller ikke i det hele tatt.
Det vedlagte eksempelet viser en sjekkliste for gode pasientforløp som fylles ut av pasientens primærkontakt i forbindelse med utskrivning og oppfølging etter innleggelse i sykehus eller kommunal institusjon.
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
Fase 4. Evaluere
Fokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju . Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Hjemmesiden til Bruker spør bruker
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Spørreskjemabanken
Område for helsetjenester i Folkehelseinstituttet har utviklet og validert spørreskjema til ulike grupper svarere og ulike tjenesteområder og -nivå.
På denne siden finnes spørreskjema til ulike grupper svarere og ulike tjenesteområder og -nivå.
Spørreskjemaene er tilgjengelig i ulike formater. I .odt- og .doc-versjonene må det settes inn lokal informasjon. Til hvert skjema finner du lenker med relevant litteratur.
Sjekkliste og skåringsskjema
Sist faglig oppdatert: 26.09.2019
Sist oppdatert 26.09.2019, Kaja Hvitstein-Strøm.
Sjekklister har vært brukt i innen luftfart i flere generasjoner og bruk av sjekkliste for trygg kirurgi kan redusere komplikasjoner og død etter operasjoner betydelig.
Når brukes sjekklister?
- For å redusere muligheten for feil og variasjon i prosesser og bidra til å sikre jevn kvalitet uavhengig av tidspunkt, stressnivå og hvem som utfører arbeidet
- I avdelinger med stor gjennomstrømning av personell eller der det er mange som utfører de samme oppgavene
- For å sikre god koordinering og gjennomføring, særlig der flere er involvert. Sjekklisten kan si noe om hvem som skal utføre handlingen og når den skal gjennomføres
- For å innføre nye prosesser ifm forbedringsarbeid
- Under utførelse av prosedyrer
Hvordan utvikles sjekklister?
Utviklingen av sjekklister bør sees i lys av Modell for kvalitetsforbedring. Punkter som er relevante i arbeid med å utvikle sjekklister er:
- Husk god forankring i ledelsen, fagmiljøet og hos andre berørte parter.
-
Det er viktig at fagpersoner er med å utvikle sjekklister, at de får innflytelse i arbeidsverktøyet er avgjørende for at det blir tatt i bruk.
-
Klargjør kunnskapsgrunnlaget, inkludert eventuelle eksterne krav (lover, forskrifter, faglige veiledere/retningslinjer og politiske vedtak) og interne krav (prosedyrer, rutiner og etiske regler). Hvis det finnes faglige veiledere/retningslinjer på et område er dette eksterne føringer som må tas hensyn til i utarbeidelsen av sjekklister. Se blant annet Helsebibliotekets sider om faglige retningslinjer.
- Det kan være lurt å kartlegge dagens arbeidsprosess i et flytskjema og reflektere over denne.
- Bli enige om hvordan prosessen skal være.
- Standardiser prosessen i et program /prosedyre.
- Utarbeid sjekklisten som en huskeliste:
- Få med viktig informasjon, som tidsfaktorer, rekkefølge, plassering og hvem som er ansvarlig.
- Lag en kolonne hvor man haker av etter hvert som man gjør tingene med dato og signatur, eller har vurdert punktet i sjekklisten som uaktuelt.
- Gjør den enkel, oversiktlig og forståelig med tanke på dem som skal bruke den.
- Skriv veiledende tekster, som når og i hvilke situasjoner sjekklisten skal brukes.
- Sjekklisten prøves først ut. Det innhentes tilbakemeldinger for justering av sjekklisten i både innhold og form.
- Implementer sjekklisten og gjør den tilgjengelig for alle som på et tidspunkt vil kunne bruke den.
- Legg sjekklisten inn i relevant fagsystem til at den blir lett tilgjengelig og la den bli del av pasientens journal der det er hensiktsmessig.
- Det er viktig at én person har ansvaret for å revidere sjekklisten etter hvert som det skjer endringer i prosessene /prosedyrene, med bakgrunn i f. eks endringer i lover, forskrifter, ressurser, kunnskapsgrunnlaget med mer.
- Se beskrivelse av skåringskjema for å kunne måle hvilken grad sjekklisten følges.
Skåringskjema
Når sjekklisten er utarbeidet, kan den videreutvikles til et skåringskjema for å måle i hvilken grad man følger arbeidsprosessen; dvs et verktøy for å måle programoppfyllelse.
Det er ofte de som gjennomfører prosessen som bruker skåringskjema. Den får da ofte en dobbelt funksjon; huskeliste og måleverktøy. Skåringskjema kan også være et nyttig verktøy ved revisjoner.
- Ta utgangspunkt i sjekkliste slik det er beskrevet tidligere.
- Klargjør formålet med undersøkelsen/ målingene.
- Vurder om alle punktene i sjekklisten er nødvendige å ha med i skåringskjemaet.
- De valgte punktene setter man opp i liste, med mulighet for avkryssing på en skala, samt et kommentarfelt. Vanlige svaralternativer er
- Gjennomført= 1
- Ikke gjennomført= 0
- Ikke aktuelt= 1
- Test ut skjemaet på et lite utvalg, samle inn tilbakemeldinger og gjør endringer dersom det er behov for det.
- Man kan regne ut programoppfyllelsen i prosent ved å summere poengene i hver sjekkliste x 100 og dele på antall punkter i sjekklisten. For eksempel vil 16 poeng av 20 mulige gir 80 % programoppfyllelse.
- Analyser dataene. Dersom du bruker statistisk prosesskontroll (SPC) registreres resultatene fra skåringskjemaene kronologisk slik at man kan sette resultatene opp i tidsserier. Hvordan er tendensen, er den stigende, synkende eller stabil? Er det stor eller liten variasjoner mellom de ulike prosessene?
- Se også på variasjoner for hvert av punktene for å finne hvor ofte punktene gjennomføres helt, delvis eller ikke i det hele tatt.
Det vedlagte eksempelet viser en sjekkliste for gode pasientforløp som fylles ut av pasientens primærkontakt i forbindelse med utskrivning og oppfølging etter innleggelse i sykehus eller kommunal institusjon.
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
Fase 5. Følge opp
Hvordan skape vedvarende forbedringer?
Sist faglig oppdatert: 26.09.2019
Her presenteres et kort framstilling av arbeidet «Sustainability» fra NHS, Institute for Innovation and Improvement i Storbritannia (2004 og 2007). Maher, Gustafson og Evans har utviklet materialet gjennom analyse av forskningsprosjekter og relevant litteratur fra ulike land, på forskjellige fagområder, i organisasjoner og på ulike organisatoriske nivåer. Gjennom en syntese av disse prosjektene har forfatterne kartlagt og analysert faktorer som har avgjørende innflytelse på tvers av organisasjoner. Modellen kan derfor brukes i andre organisasjoner enn i det britiske helsevesenet.
Modell for vedvarende forbedring illustrerer at de ti faktorene fordeler seg på tre områder; ansatte og ledere, prosessen og organisasjonen. (Figur 1)

Figur 1: Modell for vedvarende forbedring illustrerer kompleksiteten i forbedringsarbeid og hvilke faktorer som må ivaretas.
Forfatterne har også skrevet en omfattende veileder om hvordan man kan styrke faktorene som gjengis i kortversjon på disse sidene.
200 ledende fagfolk har vektet hvilken betydning hver faktor vanligvis har i prosent, men dette vil selvfølgelig variere noe avhengig av hva man arbeider med. (se Figur 2, 3 og 4). Ut fra denne vektingen er det utviklet et skåringsark som kan eventuelt kan brukes til å vurdere hvor sannsynlig det er at man lykkes, og hvilke faktorer man eventuelt må forsterke. Man kan også velge å bruke modellen og verktøyet som en huskeliste over hva man bør ivareta.
- Modellen viser hvilke faktorer som må ivaretas for å lykkes i arbeidet med gjennomføring, videreføring og spredning.
- Måleverktøyet kan brukes for å vurdere i hvilken grad man ivaretar faktorene og hvilke man bør arbeide systematisk med.
- Guiden beskriver hvordan man kan arbeide for å styrke faktorene.
Definisjon på vedvarende forbedringer: Når nye arbeidsmetoder og forbedringer blir normen, det er den måten vi gjør tingene her hos oss. Det er ikke bare arbeidsprosessen og resultatene, men også holdninger og atferd som er fundamentalt endret. Videre er systemet forandret, slik at det understøtter forbedringene. Med andre ord er forbedringen blitt integrert i den vanlige måten å jobbe på, istedenfor å oppleves som en ekstra arbeidsprosess.
Prosess

Figur 2: Faktorer knyttet til den nye prosessen som må ivaretas for å lykkes. Tallene viser hvilken betydning den enkelte faktor vanligvis har for å lykkes.
1. Fordeler - i tillegg til fordelene for pasientene
Sannsynligheten for å opprettholde varig endring av praksis økes markant hvis de ansatte opplever fordeler med forandringen – både for pasientene, seg selv og hele organisasjonen.
Dette er viktig fordi det retter oppmerksomheten mot den effekten som forandringen har på personalets roller og ansvarsområder. Man må vise hvilke positive effekter arbeidet har og peke på hvilke områder som må følges opp.
Dette kan ivaretas gjennom å
- være tydelig på hva som er formålet med forandringen
- be personalet bidra med sine vurderinger, ideer og holdninger
- handle ut ifra det
Personalet kan merke fordelene ved at oppgaver er blitt lettere å utføre, eller at de er mer tilfredse med arbeidet. Omvendt er det mindre sjanse for å lykkes med å opprettholde varige forbedringer hvis arbeidet oppleves som mer komplisert eller tyngre.
Det er viktig at forbedringsteamet har fokus på de faktiske forbedringene både før, under og etter prosjektet. Dette kan for eksempel gjøres slik:
- kartlegge arbeidsoppgavene før endringer gjøres, gjennom å tegne et flytskjema over arbeidsprosessen.
- bruke loggbok en gang i uken hvor personalet beskriver sin opplevelse av endringsarbeidet og arbeidsmiljøet.
- bruke medarbeiderundersøkelser for å kartlegge hvordan personalet opplever forbedringsarbeidet. Dette kan gjøres gjennom et enkelt barometer hvor de for eksempel vurderer arbeidsmiljøet eller arbeidsbelastningen på en skala fra 1-10.
- gjennomføre fokusgruppeintervjuer, hvor temaet kan være medarbeidernes opplevelser av prosjektet og forslag til forbedringer.
- bruke rollespill hvor medarbeiderne kan spille pasienter for å se på tjenestene med deres øyne.
Underveis i prosjektet kan det også være nødvendig å se på tidsrammen; er den realistisk eller må den justeres?
For at de ansatte skal oppleve forbedringsarbeidet som positivt, er det vesentlig å ta tak i problemer som oppstår. Ved å finne løsninger og iverksette disse raskt, markerer ledelsen vilje til å støtte endringsarbeidet.
2. Troverdige resultater blir dokumentert
Det er viktig å sikre god dokumentasjon for at forandringen fører til bedre resultater, og gjøre bruk av metoder som er forståelige og troverdige for alle involverte parter. God dokumentasjon vil skape støtte, aksept og engasjement.
Dette kan ivaretas gjennom å:
- synliggjøre forskjellene mellom den eksisterende og den nye praksisen
- identifisere fordelene for pasienter, ansatte og organisasjonen som helhet
- formidle dette på måter som tilsvarer målgruppenes behov
Følgende spørsmål er viktig å få svar på og informere om:
- hvem som har behov for å få presentert den nødvendige dokumentasjonen?
- hvilke sentrale resultater som skal formidles?
- hvordan data skal kommuniseres?
- hvordan datainnsamlingen som skal dokumentere den ønskede effekten foregår?
For at de ansatte skal få øye på fordelene, kan prosjektleder benytte seg av:
- fortellinger
- bruk av ordrette sitater – gjerne med bilde av den som har uttalt seg
- kvantitative målinger framstilt i tidsserier – gjerne analysert med Statistisk prosesskontroll (SPC)
3. Tilpasningsevne ved utskiftninger av personal eller ledelse, samt ved endringer i organisasjonen
Forbedringsprosjekter blir ofte for personavhengige og dør ut hvis for eksempel prosjektleder skifter arbeidsplass. Det kan forebygges ved at forbedringene blir nedfelt i rutiner og retningslinjer som integreres i det daglige arbeidet.
Denne faktoren er spesielt viktig i tre situasjoner:
- når man ønsker å adoptere og tilpasse en idé fra andre
- i perioder med omorganiseringer/uro i organisasjonen
- hvis man senere ønsker å forbedre prosessen ytterligere
I forbedringsarbeid er det nyttig å lære av og å la seg inspirere av andre organisasjoner som har funnet løsninger på de utfordringene man selv står overfor. Det viktigste er å overføre nøkkelelementene, mens detaljene i løsningene alltid må tilpasses hver enkelt organisasjon.
Forbedringsteamet må stille relevante spørsmål:
- På hvilke områder er organisasjonene like – og ulike – når det gjelder struktur, prosess og kultur?
- Hva er de mest sentrale oppgavene i utviklingsarbeidet?
- Hvordan kan vi tilpasse prosessene fra én organisasjon til en annen?
Når man organiserer et forbedringsarbeid og etablerer et forbedringsteam, bør man vurdere hvilken personlig kompetanse og rolle de ulike deltakerne har. Noen kan være gode på design av prosjektet, andre kan ha sin styrke i implementering eller i å sørge for at den nye praksisen opprettholdes.
Det er viktig å sikre at ledelsen anerkjenner og støtter prosjektet, og sammen med prosjektteamet arbeider for å skape en kultur som motiverer til kontinuerlige forbedringer.
4. Utviklingen blir målt
Det er viktig at organisasjonen har bygd opp et system som kontinuerlig og effektivt måler hvordan prosessene som er forbedret fungerer. Gjennom dette kan man tidlig oppdage problemer som oppstår eller se tilbakefall til gammel praksis. Fortløpende tilbakemelding til alle involverte parter gir inspirasjon til videre forbedringsarbeid.
Det gjør man på følgende måte:
- definer noen enkle målepunkter som avspeiler om man når målsetningen for arbeidet
- integrerer rutiner i hverdagen for å måle utviklingen kontinuerlig
- gjør det enklest mulig, slik at det ikke tar unødvendig tid og folk gir opp
- data framstilles fortløpende i tidsserier for å illustrere og dokumentere utviklingen
- bruk av «datavegg» med skriftlig informasjon som viser status på arbeidet til ledere og ansatte
- sitater fra enkeltpersoner kan supplere
- gjør fortløpende analyser som kan avdekker årsakene til problemer som oppstår
- sørg for rask og presis tilbakemelding til de involverte, slik at man effektivt kan ta tak i de identifiserte problemene
Ansatte og ledere

Figur 3: Faktorer knyttet til ledelse og ansatte som må ivaretas. Som den prosentvise vektingen viser regnes ledelsens engasjement som de viktigste faktorene.
5. Involvering og opplæring av personalet
Dette handler om at nøkkelpersoner på alle nivåer i organisasjonen får mulighet til å arbeide med forbedringsarbeid som angår dem. De må involveres helt fra starten av prosjektet og få nødvendig kompetanse til å arbeide på den nye måten.
Dersom personalet føler seg inkludert og verdsatt vil de være mer motiverte til å investere krefter i arbeidet, mens motstand vil skade prosessen. Å involvere defineres som å motivere, informere og gi medarbeiderne kompetanse til å bidra aktivt i forbedringsarbeidet. Dette er en av de største utfordringene i kvalitetsutvikling av helsetjenesten.
Dette kan ivaretas gjennom å:
- organisere forbedringsarbeidet i tverrfaglige team som representerer ulike nivåer
- spørre, lytte, anerkjenne og følge opp de problemstillingene som personalet kommer med
- sørge for hyppig informasjon og kommunikasjon om prosjektet – tilpasset de forskjellige målgruppenes behov
Eksempler på grep for å involvere personalet:
- fokusere på forbedringsarbeidet i veiledningsgrupper
- invitere de medarbeiderne som er mest skeptiske til en personlig samtale for å få fram deres motforestillinger og forventninger og anerkjenne deres bidrag til å fokusere på mulige fallgruver
- finne frem til de mest engasjerte medarbeidere og be om ideer til hvordan deres engasjement kan spres
- være tydelig for personalet at det er ønskelig at de involverer seg i prosjektet
- parvis dialog og refleksjon over temaet på personalmøter
6. Holdninger og motivasjon hos personalet
Kontinuerlig forbedring er nødvendig for å holde tritt med den faglige utviklingen. Mange mener imidlertid at det har vært nok omorganiseringer og endringer i helsetjenesten og at disse ikke har ført til noe positivt. Det er viktig å ta tak i slike holdninger. Å bygge ned motstand til forandringer og styrke personalets opplevelse av eierskap er grunnleggende fordi negative holdninger fører til negative resultater. Man kan oppnå et ønsket resultat ved å:
- ha regelmessige møter for å avdekke bekymringer og barriærer
- anvende data og fortellinger for å vise den positive effekten av forbedringsarbeidet
- delegere ansvar som kan sette personalet i stand til å gjøre justeringer i tråd med endringene
Ved rigid motstand kan det være klokt å bruke et eksternt blikk på organisasjonen.
7. Den overordnede ledelsens engasjement
Denne faktoren regnes som en av de aller viktigste. For å mobilisere støtte og bygge ned motstand, må ledere på alle nivåer inngå aktivt i et gjensidig og respektfullt samspill med medarbeiderne og ta ansvar for å skape vedvarende forbedringer.
Å involvere den øverste ledelsen er viktig til at forbedringene legitimeres og prioriteres. Flere undersøkelser peker på at et sterkt lokalt lederskap er avgjørende for å lykkes med forbedringsarbeidet. Engasjementet må fortsette etter at prosjektperioden er avsluttet.
For å få den øverste ledelsen involvert, kan prosjektleder benytte noen av disse grepene:
- sende regelmessig informasjon i den formen som de aktuelle lederne ønsker (e-post/notat)
- muliggjøre ledelsens involvering ved kort og presis informasjon på ledermøter
- sørge for at ledelsen forstår viktigheten av sitt engasjement ved å sette utviklingsarbeidet på dagsorden og fungere som formidler til øverste leder
- gi ledelsen anerkjennelse for sitt engasjement og understreke betydningen av dette
- forankre arbeidet i strategi, visjon og virksomhetsplan
8. Den kliniske ledelsens engasjement
De kliniske lederne er viktige og innflytelsesrike aktører i endringsarbeid. Uten deres støtte er det vanskelig å lykkes, og de må forstå betydningen av egen rolle som pådrivere i prosjektet.
Det kan oppnås ved å informere lederne gjennom hele prosessen og tydeliggjøre hvilke fordeler prosjektet har for pasientene, personalet og organisasjonen.
Disse tre faktorene er sentrale for å sikre støtte fra de kliniske lederne:
- at de deltar aktivt i å planlegge gjennomføringen av forbedringene
- at de tror det er realistisk for dem å utføre de aktivitetene som skal til for å skape vedvarende forbedringer
- at de tror på at forandringene er forbedringer – og helst forenkler arbeidet
Arbeidet bør oppleves som forenelig med nåværende visjoner, verdier og praksis. Dessuten er det viktig at endringene lar seg prøve ut i mindre skala før de implementeres.
Organisasjon

Figur 4: Faktorer knyttet til organisasjonen som må ivaretas. Tallene illustrerer betydningen disse to faktorene vanligvis har.
9. Forbedringsarbeidet må henge sammen med strategisk målsetting, verdigrunnlag og kultur
Forbedringsarbeidet bør være i samsvar med organisasjonens strategiske målsetting, verdigrunnlag og kultur. Hele personalet og spesielt den øverste ledelsen bør erkjenne denne sammenhengen og de fordelene arbeidet gir.
Kultur omfatter verdier, oppfatninger og normer i organisasjonen som påvirker handlinger og atferd hos ledere og medarbeidere. Tre perspektiver kan være hensiktsmessige:
- kultur dreier seg om hvordan ting gjøres på en konkret arbeidsplass
- arbeidsformene i teamene styres i stor grad av felles uskrevne regler
- kultur avspeiler de tingene som tidligere har fungert bra
Organisasjonens tidligere erfaringer med endringsarbeid er viktig. Hvis en organisasjon har dårlige erfaringer med å vedlikeholde forbedringer, er det nødvendig å avdekke årsakene til dette.
Andre faktorer som kan ha betydning for å lykkes er:
- organisasjonens verdier
- personalets atferd
- eksisterende politikk og regler
- belønning av medarbeidere som bidrar aktivt til forbedringene
- uformelle og formelle nettverk
- holdninger til risiko og læring
Dersom organisasjonen tidligere har mislyktes i å implementere endringer, bør man legge ekstra stor vekt på å trekke personalet med fra første stund. Det dreier seg om å utvikle en felles identitet og sørge for at den felles visjonen løftes høyt opp. De gjennomførte endringstiltakene må tydeliggjøres, og man må vise hvordan de nye tiltakene støtter opp om målet som personalet er blitt enige om. Dersom organisasjonen ikke har utarbeidet en felles visjon og kartlagt kulturen, kan det være første skrittet på vei mot å utvikle et felle eierskap til forbedringsarbeidet.
10. Infrastrukturen støtter forbedringene
Prosjektledelsen bør ivareta de planlagte og gjennomførte endringstiltakene i organisasjonens systemer og infrastruktur.
Det kan oppnås ved å:
- gjennomgå og tilpasse funksjonsbeskrivelser og ressursbruk som viser at dette er den måten vi arbeider på her. Dette bør gjøres i samarbeid med personalavdelingen.
- utarbeide mest mulig spesifikke og målbare prosedyrer.
Man bør reflektere over hvilke positive og negative sider det har for personalet å endre arbeidsmåte, og hvordan dette kan ivaretas.
Endringsarbeid betyr ofte at mennesker skal samhandle med nye personer eller faggrupper eller gjøre ting på nye måter. Det kan gi endringer i hierarkiet, sammensetning av kompetanse eller ansvar. Medarbeiderne kan miste kontakten med gode kollegaer som de har arbeidet tett sammen med. Ansatte bør delta i å finne løsninger på hvordan slike utfordringer kan løses.
Kommunikasjonslinjene i prosjektet bør vise hvem som skal ha jevnlig informasjon, og hvilken kanal som skal brukes. For personalet er e-post ofte en god kanal for å kommunisere hyppig og presist.
I prosjektperioden tilføres ofte organisasjonen ekstra ressurser. Det er meget viktig å planlegge for videreføring av den nye arbeidsmåten helt fra prosjektet starter, slik at det ikke kommer som noen overraskelse.
Lær mer
Maher, Gustafson & Evans: «Sustainability» fra National Health Service, Institute for Innovation and Improvement, Storbritannia (2004 og 2007).
Annen forskning på dette området
Konsmo, Nordheim og de Vibe: Evaluering av 80 samhandlingsprosjekter - nøkler for å lykkes, Notat fra Kunnskapssenteret, 2013
Brandrud, A. S., Schreiner, A., Hjortdahl, P., Helljesen, G. S., Nyen, B. & Nelson, E. C.(2011). Three success factors for continual improvement in healthcare: an analysis of the reports of improvement team members. BMJ Quality & Safety, 20(3), 251-259. doi: 10.1136/bmjqs.2009.038604
SQUIRE – retningslinje for publisering av kvalitetsforbedringsprosjekt
Sist faglig oppdatert: 07.07.2016
Mange lands vitenskapelige tidsskrifter har tatt i bruk en retningslinje for publisering av kvalitetsforbedringsprosjekter, kalt SQUIRE-retningslinjer. Den er blitt oversatt til norsk, slik at den kan tas i bruk når norske prosjekter innen kvalitetsforbedring skal publiseres.
- Denne retningslinjen gir et rammeverk for rapportering av formelle, planlagte studier som har som mål å vurdere effekten av tiltak for å bedre kvalitet og sikkerhet i helsetjenesten.
- Selv om det ikke alltid vil være relevant eller mulig å gi informasjon om alle punkter i retningslinjen, oppfordres forfattere til å tenke gjennom alle punktene når de skriver.
- Hver hoveddel (introduksjon, metode, resultater og diskusjon) i en publisert orginalartikkel inneholder vanligvis beskrivelser svarende til de nummererte punktene i retningslinjen. Likevel kan det være nødvendig å gjenta noe som er beskrevet i én hoveddel (f.eks. i introduksjonen) også i en annen hoveddel (f.eks. i diskusjonsdelen).
- For en utdypende forklaring på punktene i retningslinjen, henvises det til: G Ogrinc, S E Mooney, C Estrada, T Foster, D Goldmann, L W Hall, M M Huizinga, S K Liu, P Mills, J Neily, W Nelson, P J Pronovost, L Provost, L V Rubenstein, T Speroff, M Splaine, R Thomson, A M Tomolo, B Watts (2008). The SQUIRE (Standards for Quality Improvement Reporting Excellence) guidelines for quality improvement reporting: explanation and elaboration.
Den norske oversettelsen bygger direkte på den engelske utgaven som dere finner på Squire-statement.org. To forskere har oversatt teksten fra engelsk til norsk. To andre forskere har oversatt den norske utgaven tilbake til engelsk, og denne ble så sammenlignet med den originale. Alle fire har deretter diskutert seg fram til norske formuleringer som innholdsmessig ligger så nær det engelske utgangspunktet som mulig. Den foreløpige norske versjonen ble så sendt 4 personer med kompetanse innen dette området og deres kommentarer ble innarbeidet i den endelige norske versjonen. Dette arbeidet ble ferdigstilt i 2011.
| Tittel og sammendrag | Har dere gitt klar og nøyaktig informasjon til at publikasjonen kan søkes frem, indekseres og raskt gjennomgås? |
| 1. Tittel | a) Viser at det dreier seg om forbedring av kvalitet (definert i den norske kvalitetsstrategien som tjenester som er trygge, virksomme, involverer pasientene og gir dem medvirkning, er samordnet og rettferdig fordelt samt utnytter ressursene på en god måte) |
| 2. Sammendrag | Oppsummerer nøyaktig all nøkkelinformasjon fra de forskjellige delene av artikkelen i abstraktmalen til det ønskede tidsskrift |
| Introduksjon | Hvorfor startet dere? |
| 3. Bakgrunn | Gir en kort og dekkende oppsummering av dagens kunnskap om problemene ved de tjenestene som ønskes forbedret, og beskriver egenskaper ved organisasjoner der problemene forekommer |
| 4. Lokalt problem | Beskriver det spesifikke lokale problemet - eller systemsvakheten - som studien omhandler (kjennetegn og alvorlighetsgrad) |
| 5. Ønsket forbedring | a) Beskriver spesifikk målsetting (prosess- og resultatmål) for den foreslåtte intervensjonen |
| 6. Studiespørsmål | Formulerer presist det primære forbedringsrelaterte spørsmålet og eventuelle sekundære spørsmål som studien av intervensjonen var designet for å gi svar på |
| Metoder | Hva gjorde dere? |
| 7. Etiske problemstillinger | Beskriver etiske aspekt ved gjennomføring og evaluering av forbedringstiltaket og hvordan disse ble håndtert. Personvern, ivaretakelse av deltagernes helse og potensielle habilitetskonflikter blant forfatterne er eksempler på slike etiske problemstillinger |
| 8. Kontekst | Spesifiserer hvordan dere identifiserte og kartla sider ved det lokale tjenestetilbudet som mest sannsynlig ville påvirke endring/forbedring på det aktuelle stedet/stedene |
| 9. Planlegging av intervensjon | a) Beskriver intervensjonen og deltiltakene tilstrekkelig detaljert slik at andre kan gjenta dem |
| 10. Planlegging av studien av intervensjonen | a) Viser hvilke planer man har for å vurdere hvor godt itnervensjonen ble implementert (kvaliteten og omfanget på intervensjonen) |
| 11. Metoder for evaluering | a) Beskriver måleverktøy og prosedyrer (kvalitative, kvantitative eller blandede) som ble brukt for å vurdere): |
| 12. Analyse | a) Angir detaljert hvilke kvalitative og kvantitative (statistiske) metoder som ble brukt for å trekke slutninger med utgangspunkt i dataene |
| Resultater | Hva fant dere? |
| 13. Resultat | a) Kontekst og forberdringstiltak |
| Diskusjon | Hva betyr funnene? |
| 14. Oppsummering | a) Oppsummerer de viktigste fordeler og ulemper ved implementering av intervensjonen og dens deltiltak, samt de viktigste endringer i tjenesteprosesser og kliniske resultater |
| 15. Forholdet til annen dokumentert kunnskap | Sammenholder resultatene i studien med relevante funn fra andre studier. Dette innebærer en bred litteraturgjennomgang. En oppsummeringstabell kan være nyttig for å vise hvordan studien bygger videre på eksisterende kunnskap |
| 16. Begrensninger | a) Vurderer andre forhold enn intervensjonen som kan ha medvirket til resultatene; konfunderende faktorer, skjevhet eller unøyaktighet i design, målinger og analyse (intern validitet) |
| 17. Tolkning | a) Utdyper mulige grunner til forskjell mellom observerte og forventede resultater b) Trekker slutninger som er i samsvar med styrken i funnene angående årsakssammenheng og størrelsen på observerte endringer med særskilt vekt på elementer ved intervensjonen og konteksten som kan ha bidratt til at intervensjonen ble effektiv (eller ikke), og i hvilke settinger intervensjonen mest sannsynlig vil være effektiv c) Foreslår videre endringer som kan bedre effekten i framtidige intervensjoner d) Gjennomgår økonomiske kostnader ved intervensjonen og hvordan totalt medgåtte ressurser ellers kunne vært brukt |
| 18. Konklusjon | a) Vurderer helhetlig praktisk nytte av intervensjonen b) Foreslår hvilke konsekvenser denne studien kan ha for videre forskning på forbedringstiltak |
| Annen informasjon | Var det andre forhold av betydning for gjennomføring og tolkning av denne studien? |
| 19. Økonomisk støtte | Beskriver eventuell økonomisk støtte og hvilken rolle eventuelle bevilgende organisasjoner har hatt i utforming, gjennomføring, fortolkning og publikasjon av studien |
Pasientsikkerhet
Pasientsikkerhetsprogram og kloke valg
Det nasjonale pasientsikkerhetsprogrammet skal bidra til å redusere pasientskader og øke pasientsikkerheten i Norge.
Meldeordninger
Sist faglig oppdatert: 17.10.2019
Kortfattet oversikt over meldeordninger som gjelder feil, skader, avvik og uheldige hendelser inklusive meldinger om utbrudd av smittsom sykdom.
- Hvordan melde uønsket hendelse, Helsedirektoratet
- Bivirkninger av legemidler
- Meld korrigerende tiltak, feil og uønsket hendelse med medisinsk utstyr
| Hva | Skjema/Melding/Kontakt |
|---|---|
| Varsel om alvorlige hendelser i spesialisthelsetjenesten | Send varsel til Helsetilsynet Send varsel til Undersøkelseskommisjon (Ukom) |
| Melding om dødsfall | Fra 1.1.2022 er det obligatorisk å melde inn dødsårsak elektronisk (Dødsårsaksregisterforskriften § 2-1). Les mer på informasjon om webløsningen for elektronisk melding om dødsfall og dødsårsak |
| Melding om unaturlig dødsfall til politiet | I henhold til helsepersonelloven § 36 og forskrift om melding av unaturlig dødsfall § 1, skal lege melde et mulig unaturlig dødsfall til politiet. Du skal både sende signert legeærklæring og ringe 02800 snarest mulig. Se mer på denne siden: |
| Meldeplikten for medisinsk utstyr | Direktoratet for medisinske produkter |
| Strålegivende utstyr | Direktoratet for strålevern og atomsikkerhet |
| Blodgivning og blodtransfusjon | Direktoratet for medisinske produkter |
| Celler og vev | |
Legemidler, bivirkningsmelding | Meldeskjema for helsepersonell. Direktoratet for medisinske produkter |
Legemidler, bivirkningsmelding | Meldeskjema for pasienter, Direktoratet for medisinske produkter |
| Melding om smittsom sykdom gruppe A/B* | Meldesystem for smittsomme sykdommer Last ned skjema, Folkehelseinstituttet |
| Varsling om utbrudd av smittsomme sykdommer | Vesuv-CIM, Folkehelseinstituttet |
| Mistanke om utbrudd av smittsom sykdom med betydning for internasjonal folkehelse | Send varsel til Kommunelegen. Ved kommunelegens fravær: Send varsel til Folkehelseinstituttet |
| Bivirkninger av kosmetikk | For helsepersonell: Folkehelseinstituttet |
| Yrkesskade/-sykdom ansatte | Last ned skjema, NAV |
| Alvorlig personskade/dødsfall ansatte |
Husk at uavhengig av meldeordningene skal pasienter som er blitt påført skade eller alvorlige komplikasjoner også informeres. Pasienten skal ha informasjon om adgangen til å søke erstatning hos Norsk pasientskadeerstatning samt om henvendelser til pasient- og brukerombudet og tilsynsmyndigheten.
For oversikt over alle nasjonale medisinske kvalitetsregistre, se Nasjonalt servicemiljø for medisinske kvalitetsregistre.
Lære av uønskede hendelser
En uønsket pasienthendelse må brukes til læring! Her finner du kunnskapskilder til slik læring.
For pasienter og pårørende
Sist faglig oppdatert: 06.06.2019
Her gir vi en oversikt over hvor du kan henvende deg:
Behov for bistand til å fremme en klage?
Pasient- og brukerombudet i fylket kan gi deg informasjon om dine rettigheter som pasient eller pårørende. Pasient- og brukerombudet kan bistå med å formulere og videreformidle spørsmål eller klage til rette instans.
Norsk pasientforening er en uavhengig organisasjon som jobber for pasienters rettigheter. Norsk pasientforening kan vurdere ditt problem eller klage, og hjelpe deg å finne den beste, enkleste og rimeligste veien videre.
Klage på helsetjeneste og helsepersonell?
Klager på helsetjenester og helsepersonell bør først rettes til behandlingsstedet, men kan også rettes til Fylkesmannen i det fylket der du har fått eller søker behandling.
Finn mer informasjon om klageordningene og rettigheter i helse- og omsorgstjenestene på Helsetilsynets nettsider.
Søke erstatning?
Den som har gitt deg behandling skal informere om oppstått skade og muligheten for å søke erstatning.
Krav om erstatning for skade påført av helsetjenesten rettes til Norsk pasientskadeerstatning (NPE). På NPEs nettsider finner du også informasjon om hvordan du kan klage på NPEs vedtak.
Mer om pasienters rettigheter:
- Alle pasienter i Norge ivaretas av Pasient- og brukerrettighetsloven.
- Helsenorge.no har også informasjon om rettigheter.
- Helsetilsynet har en oversikt over pasienters rettigheter.
Oversikt over metoder og verktøy
Vi har lagt følgende definisjon til grunn for hvordan vi presenterer metoder og verktøy på disse nettsidene.
- Metode - helhetlig tilnærming som kan inneholde et eller flere verktøy
- Verktøy - et hjelpemiddel/teknikk som kan være støtte for å utføre en oppgave
Overordnede metoder
Modell for kvalitetsforbedring
Sist faglig oppdatert: 05.10.2021
Modellen beskriver hvordan man kan gå frem for å oppnå forbedringer i tjenestene i fem faser. Den kan benyttes i små og store forbedringsprosesser og kan fungere som en huskeliste for faktorer som forskning og erfaring har vist er nødvendig for å sikre en vellykket gjennomføring. Hver fase består av flere trinn slik figur 1 viser:
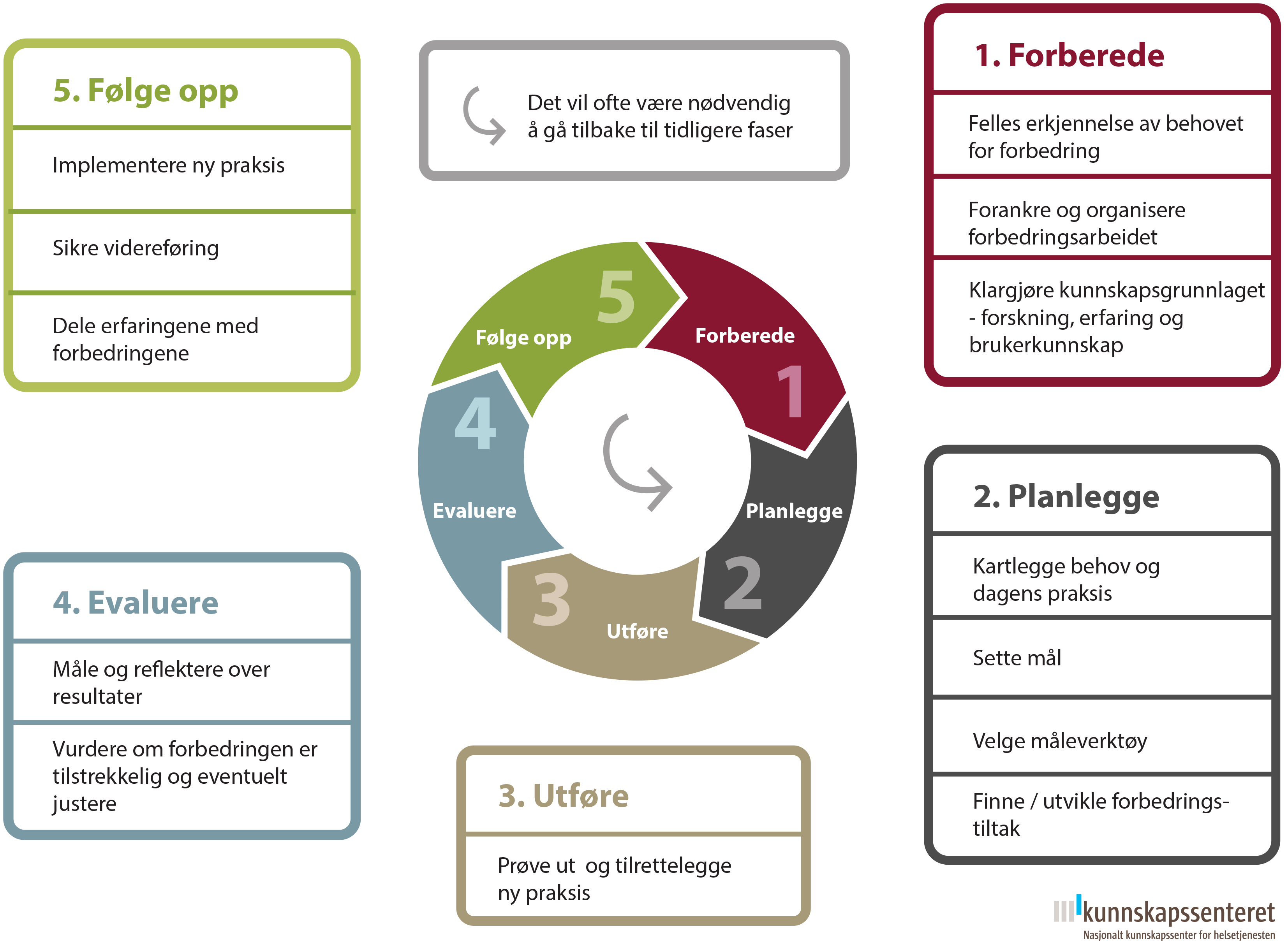
Figur 1: Modell for kvalitetsforbedring
Selv om sirkelen har piler som peker fremover fra fase til fase, er det ofte nødvendig å gå tilbake til tidligere faser i prosessen, slik pilen i midten av figuren illustrerer. Arbeidet med forankring i fase 1 må følges opp gjennom hele prosessen. Målene må kanskje justeres underveis. Hvis evalueringen viser at forbedringen ikke er tilstrekkelig, kan man prøve ut nye løsninger.
Rekkefølgen på trinnene glir også delvis over i hverandre; i praksis arbeider man gjerne med flere trinn parallelt.
Sirkelformen illustrerer også at forbedringsarbeidet er en kontinuerlig prosess, hvor fokuset må opprettholdes og nye endringer kan være nødvendig for å opprettholde resultatene.Kompleksiteten i et forbedringsarbeid avgjør hvor lang tid en forbedring tar. Enkle prosesser kan man beslutte og iverksette samme dag. Mer komplekse prosesser forutsetter at man tester, justerer og gjentar dette mange ganger over lengre tid, slik figur 2 viser.

Figur 2: Kontinuerlig forbedring
1. Forberede
Det første trinnet i modellen er Forberede. Trinnene i denne fasen er avgjørende for en god start på forbedringsarbeidet.

Figur 3: Fase 1 i modell for kvalitetsforbedring
Felles erkjennelse av behovet for forbedring
Dette er utgangspunktet for alt forbedringsarbeid (1). I den nasjonale kvalitetsstrategien er det seks dimensjoner av tjenestekvalitet som illustrert i figur 4 (2). Dimensjonene påvirker hverandre. I arbeidet med å bedre kvaliteten er det derfor viktig at man vurderer og ivaretar alle dimensjonene.

Figur 4: Kvalitetsstjerne basert på de seks dimensjonene i Kvalitetsstrategien
Erkjennelsen av behovet for å forbedre tjenestene kan for eksempel komme som resultat av:
- Innspill fra enkeltbrukere, brukerråd og brukerorganisasjoner
- Innspill fra ledere/medarbeidere
- Ny kunnskap og teknologisk utvikling
- Ytre krav eller forventninger; lover, politiske krav, media
- Evaluering av tjenestene
- Avvik, uheldige hendelser og klager
- Revisjon av virksomhetens kvalitetssystem
- Nye faglige retningslinjer
- Endringer i brukernes behov
- Endrede økonomiske rammer
Den enkelte virksomhet har ansvar for å sikre god kvalitet på tjenestene til brukerne. Gjeldende lover og forskrifter, blant annet Lov om kommunale helse- og omsorgstjenester (3), og Forskrift om ledelse og kvalitetsforbedring (4), stiller krav til kvalitet som skal oppfylles. Forskriften stiller blant annet krav om at man systematisk innhenter brukernes erfaringer og bruker dette til å forbedre tjenestene. Lovverket kan dermed brukes som et hjelpemiddel i forbedringsarbeidet. Forskriften understreker at kvaliteten på tjenestene er et lederansvar.
Forankre og organisere forbedringsarbeidet
Forankring i ledelsen, fagmiljøet, brukerne, samt andre involverte parter, er avgjørende for å lykkes med forbedringsarbeid. Det er viktig at arbeidet er i tråd med organisasjonens visjon og mål og synliggjøres i organisasjonens virksomhetsplan (1, 5).
For å sikre forankringen kan det også være nyttig å diskutere følgende spørsmål:
- Henger virksomhetsplan og forbedringsarbeid sammen?
- Er pasienter/pårørende og medarbeidere trukket aktivt inn i diskusjonene om hvilke områder det er viktig å prioritere?
- Hvilke samarbeidspartnere berøres av forbedringsarbeidet, og er det laget en plan for å involvere disse på en systematisk måte?
Ledere har en avgjørende rolle i å starte opp og legge til rette for forbedringsarbeid. Aktiv støtte og engasjement fra ledernes side har stor betydning, samt at lederne skaper en sosial prosess hvor alle som berøres involveres og deltar (1, 2, 5, 6). Det er spesielt viktig å legge til rette for at brukerrepresentanter blir inkludert på en likeverdig måte.
Det er også ledelsens ansvar å sørge for at det settes av tilstrekkelig tid og ressurser til forbedringsarbeidet. Forbedringsarbeid på tvers av organisasjoner – for eksempel med pasientforløp – kan by på ekstra utfordringer. Dette vil omfatte flere organisasjoners prosesser, strukturer og kulturer. Det krever at man forankrer og involverer ledere og medarbeidere i alle de deltakende organisasjonene (7, 8). Det kan være nødvendig å opprette en styringsgruppe med toppledere og brukerrepresentanter for å sikre god forankring og nødvendig lederoppmerksomhet.
Gjennom forskning har man kartlagt de viktigste faktorene for å lykkes med å gjennomføre forbedringsarbeid, sikre opprettholdelse av forbedringene og spredning. En modell som består av ti viktige faktorer illustrerer kompleksiteten i forbedringsarbeidet og kan fungere som en huskeliste for hva man må tenke på og ivareta underveis i prosessen (figur 5). Det er også en tilhørende guide som beskriver hvordan man kan styrke disse faktorene (9-11).

Figur 5: Faktorer for vedvarende forbedringer (6-8).
Organisering av forbedringsarbeidet
Når man skal organisere forbedringsarbeidet er det viktig at man sørger for at forbedring blir en del av den daglige driften. Det kan være hensiktsmessig å opprette en arbeidsgruppe som er ansvarlig for gjennomføringen. Momenter å vurdere ved oppretting av en slik gruppe er:
- Alle enheter som er involvert i den aktuelle prosessen bør være representert
- Brukere og/eller pårørende bør være representert
- Alle sentrale yrkesgrupper bør delta
- En formell leder bør utpekes, ofte er enhetsleder et naturlig valg
- Det må settes av ressurser til å skrive møteinnkallinger og referater og til å måle resultatene. Hvis det finnes en person med spesielt ansvar for fag-/kvalitetsutvikling, anbefales det å bruke denne
- En fast møteplan bør settes opp
- Ekstern veiledning kan være aktuelt å benytte hvis forbedringskompetanse mangler i organisasjonen
Det må også brukes tid på å informere og involvere alle berørte aktører, både før oppstart og underveis. Dette kan gjøres ved å bruke allerede eksisterende møteplasser.
Når man skal i gang med forbedringsarbeid som omhandler personsensitive data, må det gjøres vurderinger av om taushetsplikt eller andre personvernbestemmelser er til hinder for gjennomføringen. Personopplysningsloven og helsepersonelloven er blant lovene som regulerer dette.
Representanter for brukere bør rekrutteres via brukerorganisasjoner der det lar seg gjøre, eller eventuelt rekrutteres blant brukere/pårørende av den aktuelle tjenesten. Det er viktig å avklare forventninger til hva brukerne skal bidra med, og at det skapes en inkluderende kultur med et likeverdig samarbeid. Økonomisk godtgjøring og dekning av reiseutgifter må også avtales.
For å styrke læring og utvikling kan flere enheter i en organisasjon, eller flere organisasjoner/nivåer samarbeide om forbedringsarbeidet, for eksempel i form av et læringsnettverk (12, 15, 16).
Klargjøre kunnskapsgrunnlaget – forskning, erfaring og brukerkunnskap
For å sikre at tjenestene har god kvalitet, må de bygge på forskningsbasert kunnskap, erfaringsbasert kunnskap (klinisk erfaring), brukernes preferanser og medvirkning, samt den konteksten forbedringsarbeidet skjer innenfor. Dette er utgangspunktet for kunnskapsbasert praksis (figur 6 nedenfor), som er nærmere beskrevet på nettstedet www.kunnskapsbasertpraksis.no. Nettstedet gir opplæring i kunnskapsbasert praksis.

Helsebiblioteket.no gir gratis tilgang til flere viktige kunnskapskilder:
- systematiske oversikter
- nasjonale faglige retningslinjer
- artikler i tidsskrifter/databaser
- kunnskapsbaserte oppslagsverk, for eksempel UpToDate og BMJ Best Practice
Aktiv brukermedvirkning gir nyttig informasjon om brukernes behov, gir nye perspektiver på tjenestene og motivasjon for forbedringsarbeidet. Når pasienten ikke selv er i stand til å gi uttrykk for egne behov og ønsker, er ofte pårørende viktige kilder til slik kunnskap.
Nyttige verktøy for fase 1:
- Modell for vedvarende forbedring
- Fokusgruppeintervju
- Spørreskjema – se spørreskjemabanken for validerte skjemaer.
2. Planlegge
Den andre fasen i modellen handler om å planlegge forbedringsarbeidet.

Figur 7: Planleggingsfasen
Kartlegge ulike behov og dagens praksis
Det er en fordel å måle hvordan tjenesten fungerer i dag for å avdekke hva som bør forbedres. Målingene vil være et godt utgangspunkt for å lage konkrete mål for forbedringsarbeidet og gjøre det mulig å vurdere om tiltak som iverksettes virkelig fører til bedre tjenester.
I tillegg kan det være nyttig å innhente kvalitative data om tjenestene gjennom intervjuer, fokusgrupper eller historier. Kartleggingen kan føre til endringer i hvilke forbedringsområder som velges ut. En god kartlegging vil være bevisstgjørende for å forbedre dagens praksis og kan gi aha opplevelser hos ledere og medarbeidere, noe som vil være motiverende for det videre arbeidet.
Sette mål
Hensikten med å sette mål og måle effekten av forbedringsarbeid er å lære av egen praksis, vite og vise om de gjennomførte endringene har ført til forbedringer og dokumentere dette.
Kvaliteten på et område kan overvåkes og evalueres på ulike måter, for eksempel:
- Er målet å styrke brukeren, kan man lytte til brukerens stemme gjennom å få frem brukerens mål, funksjon og opplevd nytte av oppfølgingen. I tillegg kan brukertilfredshet måles på ulike måter.
- Er det pasientforløp som skal forbedres, kan man måle programoppfyllelse, dvs. om informasjon, brukermedvirkning, samhandling og oppfølging ivaretas slik man har blitt enige om. Ressursbruk kan også måles før og etter innføring av nye tiltak.
- Dersom det er faglig kvalitet på et område som skal forbedres, kan man måle i hvilken grad man følger et kunnskapsbasert behandlingsprogram, for eksempel i forhold til hjerteinfarkt eller koordinerte tjenester ved å bruke en sjekkliste.
- Dersom man arbeider for å gjøre tjenestene tryggere, er det viktig å måle avvik og uheldige hendelser, for eksempel når det gjelder medikamenthåndtering.
Indikatorer kan inndeles i struktur-, prosess- og resultatindikatorer:
- Strukturindikatorer sier noe om for eksempel antall leger eller sykepleiere.
- Prosessindikatorer sier noe om man er på rett vei med prosesser som leder frem til resultatene. For eksempel hvorvidt man har gjennomført en prosess i tråd med en sjekkliste.
- Resultatindikatorer sier noe om sluttresultatet.
Ofte kan det være meningsfullt å følge indikatorer på flere områder samtidig for å sjekke at tiltakene på ett område ikke går ut over andre deler av tjenesten. Det som måles får oppmerksomhet og blir viktig. Vær derfor opptatt av å måle det som er viktigst. Når prosessen man måler er stabil, kan man ofte gå over til kun å følge med på resultatindikatorene, og dersom disse endrer seg, bør man igjen måle prosessen for å finne ut hva som har endret seg.
Målene for forbedringsarbeidet skal være i tråd med virksomhetens visjon og formål. I forbedringsarbeidet vil det være behov for både overordnede mål og mer praktisk rettede mål. Kartleggingen av nåværende praksis er utgangspunkt for å sette målene. Det kan være nyttig å se de overordnede målene i sammenheng med en eller flere dimensjoner av tjenestekvalitet, jamfør figur 4.
Det er en prosess å lage gode mål. De overordnede målene bør konkretiseres i delmål som oppfyller kravene til å være SMARTE. De bør være:
- Spesifikke – klar, konkret, entydig angivelse av forventet resultat, helst tallfestet.
- Målbare – man skal kunne vite om målet er nådd.
- Ansporende – være utfordrende, gi mulighet for egenutvikling og inspirere til nytenkning.
- Realistiske – oppnåelig i forhold til andre oppgaver og ressurser.
- Tidsbestemt –angi når resultatet skal være nådd.
- Enighet om målet – forankring i arbeidsgruppen, hos brukerne, medarbeiderne og ledelsen.
Jo mer konkrete målene er, desto enklere er det å vite om de er nådd.
Eksempel fra psykisk helsevern
Overordnet mål er at brukerne deltar i behandlingsteamene i avdelingen.
SMARTE mål: Innen 3 mnd. skal 90 prosent av brukerne delta i behandlingsteamene. Tallet 90 er satt fordi det alltid vil være pasienter som av ulike grunner ikke vil eller kan delta i behandlingsteamene, uansett på hvilken måte de motiveres.
I tillegg til kvantitative målinger kan det være nyttig å få et innblikk i brukernes opplevelse av tjenestene. Derfor kan kvantitative målinger gjerne suppleres med kvalitative undersøkelser som fokusgruppeintervju, pasientfortellinger om det de opplever eller film av sin reise gjennom systemet. Slike brukerfortellinger har vist seg å være nyttige for å bedre tjenestene.
Målinger bør startes før nye tiltak iverksettes slik at man har et utgangspunkt for å synliggjøre endringene. Når tiltakene iverksettes, er det lurt å måle fortløpende. På denne måten kan man følge med og dokumentere endringene som skjer og justere tiltakene når det er nødvendig.
Det er også av betydning å fortsette å måle over tid for å sikre at forbedringene vedvarer. Når forbedringene er stabile, kan det være tilstrekkelig å foreta kontrollmålinger noen ganger i året, men alle prosesser som ikke følges vil endre seg, og fortsatt måling er derfor nødvendig.
Velge måleverktøy
Med måleverktøy mener vi et praktisk hjelpemiddel som kan hjelpe oss å måle og/eller analysere kvaliteten på tjenesten.
Et eksempel på måleverktøy er spørreskjema. Her kan spørsmål med faste svaralternativ kombineres med åpne spørsmål og alternativer på en skala som uttrykker for eksempel grad av tilfredshet med tjenestetilbudet.
Et annet eksempel på måleverktøy er sjekklister, som kan videreutvikles til å bli skåringskjema hvis områdene blir tildelt poeng: gjennomført = 2 poeng, delvis gjennomført = 1 poeng, ikke gjennomført = 0 poeng. Skåringskjema kan fylles ut av personalet og/eller brukerne som kan krysse av hvilke tiltak/behandling de har mottatt.
Eksempel på bruk av Statistisk prosesskontroll, SPC

Figur 8:SPC-diagram som viser Semmelweis sine data over andel døde av barselfeber pr mnd. De tre periodene viser før innføring av håndvask, etter innføring av håndvask.
Semmelweis sitt arbeid var et klassisk forbedringsarbeid. Dette var før vi kjente til eksistensen av bakterier, men Semmelweis mistenkte at legene tok med seg noe «skittent» fra obduksjonen av de døde til undersøkelsene av de fødende kvinnene.
Hvert blått punkt i diagrammet er andel døde kvinner for den aktuelle måned, den grønne linjen er gjennomsnittet for perioden og den røde linjen viser grensene for hvor resultatene normalt vil havne «hvis vi fortsetter å gjøre som vi gjør nå».Den første perioden, lengst til venstre, viser tiden uten håndvask. Her varierte dødeligheten normalt mellom 0 og 25% pr mnd rundt et gjennomsnitt på ca 12% pr mnd.
Ved innføring av håndvask i juni i år 1847 ser vi en dramatisk nedgang i antall døde av barselfeber pr mnd. Her ser vi et gjennomsnitt på ca 2,6% og mye mindre variasjon. Ved å jobbe på denne måten døde normalt mellom 0 og 6% av kvinnene. En dramatisk forbedring.
Den siste perioden viser tiden hvor Semmelweis innførte et strengt regime med håndvask, og dødeligheten ramlet nesten ned til 0%. På slutten av denne perioden gjorde de andre legene opprør mot håndvasken, og Semmelweis fikk til slutt sparken. Vi ser hvordan dødeligheten går opp igjen mot slutten av perioden.
Ved å visualisere dataene med SPC kan en raskt få et diagram som er egnet til kollektiv refleksjon i møter og å skape en felles forståelse av resultatene «når vi jobber på den måten vi gjør nå».
Målingene kan presenteres både som før- og etter-målinger eller i tidsserier. I forbedringsarbeid er det spesielt nyttig å bruke tidsserier til å presentere resultatene av målingene. I tidsserier kan man følge en prosess over tid og få synliggjort variasjon, slik eksempelet i figur 8 viser.
Et egnet verktøy til analyse av tidsseriemålinger er statistisk prosesskontroll (SPC). Det kan gi informasjon om nivået på prosessen, om den er stabil eller uforutsigbar med for stor variasjon. SPC kan brukes både på små og store tallmaterialer (17-20).
Det er viktig å måle på de mest sentrale områdene, og så langt som mulig bruke data som er lett tilgjengelige for å unngå å bruke for mye ressurser på datafangst og databearbeiding. Det er allerede utviklet mange indikatorer for ulike fagfelt (21, 22).
Finne/utvikle forbedringstiltak
Ideer og forslag til hvordan prosessene kan forbedres bør samles inn bredt og systematisk. Både ledere, ansatte og brukere må være med i dette arbeidet. Brukerne er spesielt viktige fordi de har andre perspektiv og erfaringer enn ansatte. Brukerorganisasjoner og pårørende kan også trekkes inn i arbeidet.
Det vil ofte være nyttig å tenke helt nytt og annerledes for å skape vesentlig bedre tjenester (9, 10, 23). Til dette kan det være bra å hente ideer fra andre områder enn helsetjenesten eller fra andre fagfelt som tjenestedesign.
Dersom man vurderer å prøve ut forbedringstiltak som er utviklet, er det viktig å søke etter dokumentasjon for om disse virker. Dette bør gjøres på samme måte som beskrevet under klargjøring av kunnskapsgrunnlaget. Dersom man finner solide holdepunkter for at tiltak vil være effektive, kan de innføres med større trygghet. Tiltak som har vært effektive andre steder må allikevel tilpasses til den nye konteksten de skal brukes i.
Forslag til forbedringer kan framkomme gjennom:
- Kartleggingen av nåværende praksis
- Teori og forskning
- Identifisering av de kloke grepene man allerede gjør og muligheten til å gjøre mer av dette (Anerkjennende intervju) (24)
- Kreative tankeprosesser/idédugnad
- Hente og tilpasse ideer fra andre virksomheter
- Tiltakspakker som ledd i kampanjer – for eksempel for pasientsikkerhet
Ofte er det mulig å forenkle arbeidsprosessene ved å fjerne unødvendige trinn og involverte personer i en prosess, og derved kanskje spare ressurser og redusere muligheten for feil.
I planlegging av bedre praksis er det også viktig å sikre at man utnytter de ulike aktørenes og faggruppenes kompetanse maksimalt. Under utvikling av behandlingsprogrammer kan man diskutere hvilke oppgaver som bør utføres av hvilke yrkesgrupper. Ved å kartlegge aktører, kan man sikre at behovene og kompetansen til alle berørte parter blir tatt i betraktning. Et eksempel på dette er fra hverdagsrehabilitering i kommunene, hvor hjemmehjelpene får opplæring som hjemmetrenere og bidrar til å rehabilitere pasienten i stedet for å gjøre husarbeid for pasienten.
Det er ofte nyttig å utvikle og bruke sjekklister som huskelister for å være sikker på at man gjennomfører de tiltakene som man er blitt enige om. Sjekklisten vil også kunne fungere som et nyttig utgangspunkt for opplæring av nye medarbeidere. Bruk av sjekklister kan bidra til at helsepersonell lettere etterlever retningslinjer og prosedyrer og kommuniserer bedre seg imellom. Det kan også bidra til færre uønskede hendelser og til mindre sykelighet og færre dødsfall blant pasientene (25, 26).
Nyttige verktøy for fase 2:
- Flytskjema
- Anerkjennende intervju (AI)
- Sjekkliste og skåringskjema
- Fokusgrupper
- Statistisk prosesskontroll (SPC)
3. Utføre
Prøve ut og tilrettelegge ny praksis
Etter kartlegging og analyse av den prosessen som skal forbedres, er det tid for å prøve ut forbedringstiltakene.

Figur 9: Utføringsfasen
Det er ofte fornuftig å prøve ut ny praksis i liten skala (pilotutprøving), evaluere og justere mange ganger inntil man er fornøyd (se figur 2). Først da kan man implementere tiltakene i større deler av organisasjonen (2).
Ofte setter man i verk flere tiltak parallelt dersom man er rimelig sikker på at de vil forbedre tjenestekvaliteten. Ulempen med å iverksette flere tiltak parallelt er at man ikke kan vite hvilke tiltak som har effekt.
Følgende punkter bør ivaretas når man skal iverksette forbedringene (2, 5, 6-8,12, 14, 27, 28,32):
- God informasjon til alle involverte parter, både om selve tiltaket og hva man ønsker å oppnå
- Nødvendig opplæring av personale før oppstart
- Tydelighet om hvem som skal gjøre hva og hvordan
- Tidsplan og aktivitetsplan for innføring av endringer som tar hensyn til ferier
- Infrastruktur som sikrer at utstyr, materiell og hjelpemidler er på plass
- Føring av en endringslogg, som viser når tiltak er iverksatt og hvordan det gikk
- Ledelsen følger opp for å forsikre seg om at tiltakene utføres som planlagt
- Sjekkliste eller andre typer målinger for å se om endringene følges
- Sjekkliste og skåringskjema
- Statistisk prosesskontroll
4. Evaluere
En løpende evaluering av forbedringstiltak er avgjørende for å vite om de har virket etter hensikten og faktisk ført til forbedringer som kan evalueres (figur 10).

Figur 10: Trinnene i evalueringsfasen
Måle og reflektere over resultater
Det kan være nyttig å bruke både kvalitative og kvantitative tilnærminger for å undersøke kvaliteten på tjenestene og om endringene blir forbedringer. De to tilnærmingene belyser ulike momenter og kan utfylle hverandre.
Kvantitative undersøkelser
Ved å analysere og sammenlikne nye målinger med utgangsdata vil man kunne finne ut om det har skjedd forbedringer eller ikke. Jevnlige målinger vil vise hvordan kvaliteten på tjenestetilbudet utvikler seg over tid, om det er store og uakseptable variasjoner og om nivået er godt nok. I det daglige arbeidet med forbedring av tjenestene vil gjentatte målinger og analyse av disse ved hjelp av for eksempel statistisk prosesskontroll (SPC) være tilstrekkelig for å dokumentere om tiltakene fører til reelle forbedringer (19, 20).
Kvalitative undersøkelser
Kvalitative undersøkelser – som for eksempel fokusgruppeintervju eller pasienthistorier – er egnet til å innhente pasientenes, pårørendes og medarbeidernes erfaringer.
Vurdere om forbedringen er tilstrekkelige og eventuelt justere
Resultatene av målingene og tilbakemeldingene må synliggjøres og diskuteres både med ledelsen, brukere/pasienter og medarbeidere:
- Er målene man satte seg nådd?
- Har vi gjort det vi ble enige om og virket det?
- Er det behov for ytterligere forbedringer?
Denne drøftingen skaper engasjement og motivasjon, bidrar til forankring og ikke minst til at forbedringene vedvarer over tid (4, 6, 17, 29).
Dersom forbedringen av tjenestekvaliteten ikke er tilfredsstillende, kan det være lurt å gå tilbake til forberedelses- og planleggingsfasen:
- Kanskje har forankring og organisering ikke vært god nok?
- Er det noe i organisasjonskulturen som motvirker forbedringene?
- Har utprøvingen vist at målene bør justeres?
Hvis disse faktorene er i orden og tiltakene ikke har virket etter hensikten, kan det være at tiltakene har virket i for kort tid til å gi de ønskede resultatene. Det kan være nyttig å gi prosessen noe lenger tid før man gjør justeringer. Alternativt må tiltakene justeres ut ifra manglende effekt. Ellers utvikler man nye forbedringstiltak, som så prøves ut på samme måte. Uansett er det viktig å diskutere resultatene med personalet og brukerne for å høre om de har viktige innspill.
Man bør også være oppmerksom på at forbedringsarbeidet kan gi uventede konsekvenser. Et eksempel på det var at ressursbruken gikk ned da pasientene på en psykiatrisk klinikk kunne legge seg inn selv (30).
Nyttige verktøy for fase 4:
- Fokusgruppeintervju
- Spørreskjema
- Sjekkliste og skåringskjema
- Statistisk prosesskontroll
5. Følge opp
Sist, men ikke minst er det nødvendig å følge opp forbedringsarbeidet for at det skal bli vellykket både på kort og lang sikt.

Figur 11: Trinnene i oppfølgingsfasen
Implementere ny praksis
Dersom tiltakene som er iverksatt fungerer tilfredsstillende, er det viktig å sikre at forbedringene innføres i vanlig drift og at de opprettholdes. Forbedringene må bygges inn i organisasjonens systemer og infrastruktur. Det anbefales å opprette eller oppdatere prosedyrer, opplæringsprogram, funksjonsbeskrivelser, omfordele ressurser og sikre rutiner for god kommunikasjon (4, 5, 29, 31). Dersom forbedringstiltakene har vært prøvd ut i liten skala med godt resultat, kan de prøves ut i større skala før implementering i vanlig drift.
Sikre videreføring
Forskning har vist at opptil 70 prosent av forbedringsarbeid ikke opprettholder resultatene, fordi man glemmer å ivareta de viktigste forutsetningene for å lykkes med dette, jf. figur 5 (7). Det er nødvendig å få på plass et system for å overvåke at ny praksis fortsatt fungerer optimalt. Dette kan blant annet gjøres ved å fortsette å måle en eller to ganger i året og synliggjøre og drøfte resultatene med ledere, brukere og medarbeidere. Det er et lederansvar å sørge for at dette gjøres og at resultatene brukes i videre forbedringsarbeid. Andre tiltak for å kontrollere at kvaliteten på tjenestene vedvarer er blant annet systematisk avvikshåndtering og intern revisjon (4).
Spre forbedringene
Det skjer mange gode forbedringsprosjekter i helsetjenesten, men de fleste forblir ukjente i andre organisasjoner. Å dele erfaringene fra forbedringsarbeidet slik at det kan spres til andre organisasjoner er derfor en viktig oppgave i forbedringsarbeidet. Dette kan gjøres via lokale og nasjonale nettverk, eller gjennom å tilrettelegge for felles læring ved at prosjekter blir gjort kjent gjennom blant annet artikler, postere og foredrag (11). Når man rapporterer fra forbedringsarbeid, kan retningslinjer for dette være til stor hjelp slik at andre kan forstå hvordan det har blitt gjennomført, og således kunne gjøre tilsvarende arbeid (32, 33).
Veien videre
Når den forbedrede praksis er innarbeidet, er det tid for å velge et nytt forbedringsområde. På denne måten innføres kontinuerlig forbedring som den måten virksomheten utvikles og ledes på.
Nyttige verktøy for fase 5:
Om utviklingen av Modell for kvalitetsforbedring
Utvikling av Modell for kvalitetsforbedring har foregått over flere år på bakgrunn av erfaringer med forbedringsarbeid i helsetjenesten, forskning og teori.
1. Stiftelsen Gruppe for kvalitetsutvikling i sosial- og helsetjenesten (GRUK) publiserte i 2001 en metode for prosessforbedring. Elementer fra denne metoden og erfaringer med den var utgangspunkt for den modellen som her presenteres.
2. I 2007 ble den første versjonen av modellen lansert i forbindelse med at Nasjonalt kunnskapssenter for helsetjenesten (Kunnskapssenteret) utviklet en nettbasert verktøykasse for kvalitetsforbedring for Nasjonal strategi for kvalitetsforbedring «...og bedre skal det bli!». Modellen var bygget på erfaringer med prosessforbedring og på Demings sirkel for kvalitetsforbedring.
3. I 2008 ble det laget en versjon av modellen hvor innholdet var vinklet mot brukermedvirkning.
4. I 2013 ble modell for kvalitetsutvikling revidert og utviklingen av modellen beskrevet i et notat fra Kunnskapssenteret.
5. I 2014 ble modellen revidert. Brukerperspektivet ble styrket.
6. I 2015 reviderte vi notatet som beskrev utviklingen av modellen og gjorde også noen mindre endringer i modellen
Siri Eggesvik, tidligere seniorrådgiver i Kunnskapssenteret, går her gjennom forskjeller og likheter mellom Modell for kvalitetsforbedring og tjenestedesign (4.9.2015).
Les mer:
- Konsmo T, de Vibe M, Bakke T, Udness E, Eggesvik S, Norheim G, Brudvik M, Vege A. Modell for kvalitetsforbedring – utvikling og bruk av modellen i praktisk forbedringsarbeid. Notat – 2015. ISBN 978-82-8121-500-9
Referanser
- Grol R, Wensing M, Eccles M. Improving patient care : the implementation of change in health care. Edinburgh: Elsevier Ltd.; 2005.
- ...og bedre skal det bli! Nasjonal strategi for kvalitetsforbedring i sosial- og helsetjenesten (2005-2015). Oslo: Sosial- og helsedirektoratet; 2005.
- Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven). LOV-2011-06-24-30.
- Forskrift om ledelse og kvalitetsforbedring. FOR-2016-10-28-1250.
- Langley G, Moen R, Nolan K, Nolan T, Norman C, Provost L. The improvement guide: a practical approach to enhancing organizational performance. 2nd ed. San Francisco: Jossey Bass Publishers; 2009.
- Konsmo T. Hvordan kan vi skape vedvarende forbedringer? Oslo: Nasjonalt kunnskapssenter for helsetjenesten.
- Sustainability: ensuring continuity in improvement. NHS Institute for Innovation and Improvement. [Lest 27. jan. 2012]. Tilgjengelig fra: http://www.institute.nhs.uk/sustainability_model/general/welcome_to_sustainability.html
- En guide til fastholdelse af praksis - vejledning og måleredskab. Region Midtjylland; Videncenter Gennembrud; NHS Institute for Innovation and Improvement. [Oppdatert 27. jan. 2012; Lest 2012].
- Maher L, Plsek P, Bevan H, . Creating the Culture for Innovation, Guide for Executives; NHS. Institute for Innovation and Improvement, Storbritannia; 2009.
- Maher L, Plsek P, Bevan H. Å skape en kultur for innovasjon: guide for ledere (Creating the culture for innovation: a practical guide for leaders; oversatt til norsk av Trulte Konsmo). NHS Institute for Innovation and Improvement.
- Fraser S. Undressing the elephant: why good practice doesn`t spread in healthcare. Buckinghamshire: Sarah W Fraser; 2007.
- Pedersen OB. Kvalitetsforbedring i psykisk helsevern: prosessforbedring i klinisk virksomhet. Oslo: Statens helsetilsyn; 2001. (Utredningsserie 5-2001).
- Øvretveit J. Leading improvement effectively: review of research. London: Health Foundation; 2009.
- Konsmo T, De Vibe MF, Nordheim G. Evaluering av 80 samhandlingsprosjekter: nøkler for å lykkes. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2013. (Notat fra Kunnskapssenteret Januar 2013).
- Bakke T, Udness E, Harboe I. Læringsnettverk som verktøy i kvalitetsforbedring - en oppsummering av forskning og erfaring. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2011. (Rapport fra Kunnskapssenteret nr 23-2011).
- Bakke T, Udness E. Håndbok i læringsnettverk. Nasjonalt kunnskapssenter for helsetjenesten. Tilgjengelig fra: http://www.kunnskapssenteret.no/kvalitet-og-pasientsikkerhet/kvalitetsforbedring/handbok-i-laeringsnettverk
- Arntzen E. En forutsigbar helsetjeneste: kvalitet og orden i eget hus. Oslo: Gyldendal akademisk; 2007.
- Powell AE, Rushmeer RK, Davies HTO. A systematic narrative review of quality improvement models in health care. [Edinburgh]: NHS Quality Improvement Scotland; 2009.
- Nyen B. Forbedringsarbeid og statistisk prosesskontroll (SPC). Versjon 2.0 Nasjonalt kunnskapssenter for helsetjenesten; 2009.
- Thor J, Lundberg J, Ask J, Olsson J, Carli C, Harenstam KP, et al. Application of statistical process control in healthcare improvement: systematic review. Qual Saf Health Care 2007;16(5):387-399.
- Brudvik M. Statistisk prosesskontroll. Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert sep. 2009; Lest 27. jan. 2012].
- Brudvik M, Nyen B. Sjekkliste og skåringsskjema. Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert 22. okt. 2010; Lest 27. jan. 2012]. Tilgjengelig fra: http://www.helsebiblioteket.no/kvalitetsforbedring/metoder-og-verktoy/sjekkliste-og-skaringsskjema
- Bakke T, Konsmo T. Hvordan tenke annerledes om det alle ser: Forkortet oversettelse av:Thinking differently av Lynne Maher, Paul Plsek, Sarah Garret og Helen Bevan National Healthcare Services (NHS). Oslo: Nasjonalt kunnskapssenter for helsetjenesten. Tilgjengelig fra: http://www.kunnskapssenteret.no/publikasjoner/hvordan-tenke-annerledes-om-det-alle-ser
- Konsmo T. Appreciative Inquiry (AI). Nasjonalt kunnskapssenter for helsetjenesten. [Oppdatert 08. feb. 2011; Lest 27. jan. 2012]. Tilgjengelig fra: http://www.helsebiblioteket.no/kvalitetsforbedring/metoder-og-verktoy/appreciative-inquiry-ai
- Thomassen O, Storesund A, Softeland E, Brattebo G. The effects of safety checklists in medicine: a systematic review. Acta Anaesthesiol Scand 2014;58(1):5-18.
- Lyons V, Popejoy L. Meta-analysis of surgical safety checklist effects on teamwork, communication, morbidity, mortality, and safety. West J Nurs Res 2014;36(2):245-261.
- Boonyasai RT, Windish DM, Chakraborti C, Feldman LS, Rubin HR, Bass EB. Effectiveness of teaching quality improvement to clinicians: a systematic review. JAMA 2007;298(9):1023-1037.
- Brandrud AS, Schreiner A, Hjortdahl P, Helljesen GS, Nyen B, Nelson EC. Three success factors for continual improvement in healthcare: an analysis of the reports of improvement team members. BMJ Qual Saf 2011;20(3):251-259.
- Helse- og omsorgsdepartementet. God kvalitet - trygge tjenester. Kvalitet og pasientsikkerhet i helse- og omsorgstjenesten. Meld. St.10 (2012-2013).
- Sollied L. Brukerstyrte innleggelser - makten skifter eier. Veien til mestring av eget liv? Kunnskapssenteret. [Lest 20.04.2015].
- Deming W. Out of crisis. Cambridge: Massachusetts Institute of Technology, Center for Advanced Study; 1986.
- de Vibe M, Lindahl A, Kvalvik A, Årdal C. Retningslinje for publisering av kvalitetsforbedringsprosjekt, SQUIRE retningslinje. 2011.
- Craig P DP, Macintyre S, Michie S, Nazareth I, Petticrew M. Developing and evaluating complex interventions: new guidance. 2006. (Medical Research Council).
Modell for forbedring - Langley et. al.
Sist faglig oppdatert: 07.07.2016
Modellen består av to deler (se figur under).
Den første delen består av tre grunnleggende spørsmål som man bør stille seg før en går i gang med forbedringstiltak:
- Hva ønsker vi å oppnå?
- Når er en endring en forbedring?
- Hvilke endringer kan iverksettes for å skape forbedring?
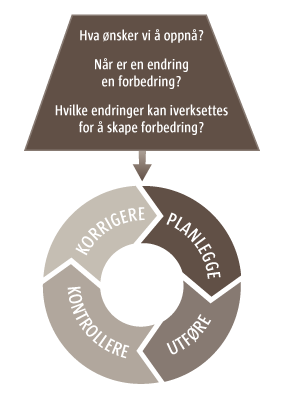
Den andre delen er en forbedringssirkel, også er kjent som Demings sirkel, PDSA-sirkelen (Plan, Do, Study, Act) eller PUKK (Planlegge, Utføre, Kontrollere, Korrigere/standardisere).
Ut fra svarene på de tre spørsmålene i figuren iverksettes utprøving av tiltak ved bruk av trinnene i Demings sirkel. W. Edward Deming beskrev dette som en systematisk problemløsningsmetode i fire faser:
- Planlegg (Plan) en endring. Planlegging innebærer å avklare situasjonen i øyeblikket, fastsette de mål man vil nå og nødvendige tiltak for å nå målene. Til planleggingen hører også å sørge for at deltakerne har kunnskap og at nødvendige ressurser (folk, tid, penger) er tilgjengelig.
- Utfør (Do) endringen i et forsøk, på en mindre testgruppe eller hele gruppen; iverksetting av de planlagte tiltakene.
- Kontroller (Study) resultatene. Innsamling og analyse av resultatene i forhold til mål. Har den nye prosessen et nivå av utførelse og/eller naturlig variasjon som er bedre enn i den gamle prosessen?
- Korriger (Act). Det foretas en oppsummering av prosessen basert på evalueringen i forrige trinn. Dersom man har funnet en god løsning, starter man tiltak som sikrer at den blir innført som rutine og standardisert i hele organisasjonen. Ved avvik må man enten korrigere planen eller justere målene.
Når et forbedringsområde er identifisert, tillater metoden rask utprøving av endringer i liten skala. Effekten av disse endringene analyseres før ytterligere endringer gjennomføres.
Figuren viser kontinuerlig forbedring ved hjelp av PUKK-sirkelen.
Litteratur:
Langley , Nolan, Nolan, Norman, Provost (1996) The Improvement Guide. New York; Jossey Bass.
Artikkelen ble først publisert i 2007.
Anerkjennende organisasjonsutvikling
Sist faglig oppdatert: 24.05.2017
Anerkjennende organisasjonsutvikling - Appreciative inquiry (AI) er en utviklingsmetode som tar utgangspunkt i de ansattes, ledernes og brukernes beste erfaringer og suksesshistorier.
Forskning viser at man lærer best av situasjoner hvor man har lykkes. Det som fungerer godt i organisasjonen forsterkes og det utløses kreativitet og endringsvilje. Denne tilnærmingen kan brukes på mange måter.
Bruk av Appreciative Inquiry (AI) i forbedringsarbeid
Det er grunnleggende forskjeller mellom AI og tradisjonelt forbedringsarbeid; det tradisjonelle er å se etter problemer, undersøke disse, identifisere feil som kan reduseres og styre virksomheten slik at man unngår feilene. AI har det motsatte fokuset fordi man tror at den beste måten å løse problemer på er å ta utgangspunkt i det som fungerer.
De grunnleggende antakelsene som AI hviler på
- Bak et hvert problem ligger et ønske om noe bedre – utforsk og utvikle ønsket
- Et problem er aldri konstant - ta utgangspunkt i det som fungerer
- Spørsmålene skaper svar - spør om det som gir liv og energi
- Organisasjoner og mennesker søker alltid etter vekst - gi næring til dette behovet
- Prosess og resultat henger sammen – involver flest mulig i prosessen
- Målet er å utløse organisasjonens potensial
Man kan bruke AI på flere måter: I denne artikkelen beskrives en systematisk AI-metode.
Man kan også kombinere filosofien og elementer fra AI slik det er beskrevet i Anerkjennende intervju (AI) i arbeid med Modell for kvalitetsutvikling for å identifisere og ivareta kloke grep og forutsetninger for å lykkes i det som allerede gjøres.
5D-modellen; en utviklingsprosess med ressursfokus
Forståelse av filosofien er viktig for å lykkes i det praktiske arbeidet med AI.
Det er ofte hensiktsmessig å la prosessen følge 5 faser, kalt 5D-modellen (oppdagelse er «Discovery» og Planlegging er «Delivery» i den engelske versjonen).
Figuren under viser gangen i AI-prosessen
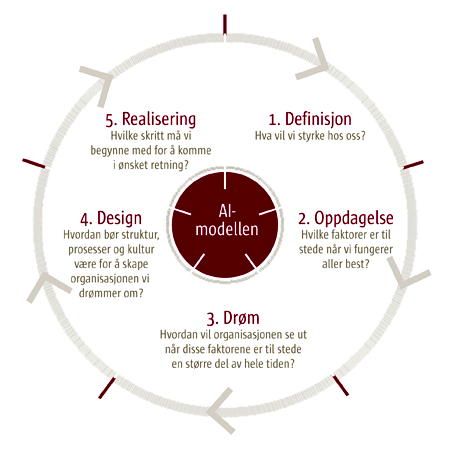
1. Definisjonsfasen
Her velger man et positivt fokus på et aktuelt område i virksomheten/organisasjonen. Man stiller spørsmål som:
- Hva ønsker vi å styrke eller forbedre i vår organisasjon?
- Hva er det beste vi kan bringe fram i organisasjonen?
I større organisasjoner nedsetter man oftest en prosjektgruppe eller organisasjon med ledere og medarbeidere. Disse har hovedansvaret for å definere mål, planlegge og gjennomføre prosessen. Det er viktig at de informerer og involverer de andre underveis, slik at alle følger opp det positive fokuset. Forankringen er nødvendig i arbeid med AI – på samme måte som i tradisjonelt forbedringsarbeid.
Gjennomføring av de videre fasene i prosessen kan for eksempel være via seminarer, fagdager, dialogkonferanse med mer, enten flere dagssamlinger eller en samling over flere dager.
2. Oppdagelse
I denne fasen involverer man flest mulig i organisasjonen (og andre interessenter dersom det er aktuelt) i å undersøke når organisasjonen fungerer aller best i forhold til det valgte fokuset. Dette gjøres ved hjelp av parvise intervjuer á ca. 15 minutter, etter en intervjuguide som man har utviklet på forhånd. Spørsmålene dreier seg om når man opplevde at det valgte fokuset fungerte aller best og ga mest verdi og energi til pasienter, ansatte, ledere og organisasjonen.
Etterpå arbeider man videre i grupper hvor man deler de gode erfaringene ved hjelp av korte oppsummeringer. Deretter diskuterer man hva som er de kloke grepene og forutsetningene for å lykkes. Dette skrives ned og samles inn.
3. Drømmefasen
Man lager en drøm eller visjon om hvordan organisasjonen vil se ut hvis de kloke grepene og forutsetningene for å lykkes var til stede en større del av tiden. Drømmen skal ikke være urealistisk, men et bilde av hvordan det ville sett ut når alt funger på sitt beste hele tiden.
I denne delen av prosessen brukes ofte metoder som stimulerer til fantasi og kreativitet, for eksempel tegning og illustrasjoner.
4. Designfasen
Her involverer organisasjonen sine deltakere i å forestille seg hvordan strukturer, prosesser og kulturelle mønstre bør være for at drømmen/visjonen skal kunne bli virkelighet. Dette er de praktiske forutsetningene for å lykkes. Man konstruerer en ønsket fremtid, framfor å legge en handlingsplan.
- Hvordan skal vi arbeide sammen?
- Hvordan bør organisasjonen se ut?
- Hvordan bør vi utvikle vår kompetanse?
I dette arbeidet kan man godt ta utgangspunkt i en organisasjonsmodell som man allerede har valgt å arbeide med i organisasjonen.
5. Realiseringsfase (også kalt «Planleggingsfase»)
Deltakerne inviteres til å identifisere hvilke skritt som må tas for å bringe organisasjonen i riktig retning og realisere drømmen.
Det er to nivåer i denne fasen:
- Det organisatoriske nivået har fokus på hva deltakerne som organisasjon kan og vil gjøre for å skape drømmen. Et verktøy for arbeidet i denne fasen er å lage et «veikart» over hvilke skritt som må tas, når det skal gjøres, hvem som skal involveres og hvordan målene skal nås.
- Det individuelle nivået fokuserer på hva den enkelte deltaker kan og vil bidra med.
Teorier og forskning som underbygger AI
AI har røtter i organisasjonsutvikling og aksjonsforskning, og ble opprinnelig utviklet av David Cooperrider i USA på 80-tallet. AI finner inspirasjon i en rekke andre vitenskapelige retninger:
Sosialkonstruksjonisme
Sentrale teser innen sosialkonstuktivismen er at det ikke finnes noen objektiv sannhet; vi fortolker alt. Språket er sentralt og skapende. Bildene vi har av virkeligheten er skapt av mennesker og mellom mennesker. De spørsmål vi stiller bestemmer både de svar vi får og den verden vi skaper. Ved å fokusere på når organisasjonen fungerer aller best og når medarbeiderne føler seg mest beriket, åpner man opp for nye og konstruktive handlemåter. Kenneth Gergen, professor i psykologi ved Swartmore College i USA regnes som en de mest sentrale opphavsmennene til denne retningen.
Samtidighetsprinsippet
Fysikeren Werner Heisenberg viste at man ikke kan observere verden uten å endre den samtidig: Når man stikker et termometer ned i vannet, endrer vannets temperatur seg. De spørsmålene man stiller i organisasjonen påvirker den. Dette prinsippet ligger bak at man i AI involverer flest mulig i å undersøke organisasjonens vitale øyeblikk samtidig, fordi det forsterker virkningen.
Pygmaliondynamikken
Robert K. Merton beskrev i 1948 fenomenet selvoppfyllende profeti; at en persons tro og forforståelse påvirker den eller de som er gjenstand for dem. Rosenthals og Jacobsens forskning i 1968 viste at lærernes forforståelse av elevene har stor sammenheng med de resultatene studentene presterte. Siden våre forforståelser og oppmerksomhet har denne selvforsterkende effekten, bør vi fokusere på det positive. Når man får en hel organisasjon til å skape positive forståelser, utløses positive krefter som igjen skaper positive forandringer.
Placeboeffekten
Positiv forventning påvirker effekten av medisin; håp og forventning skaper virkelighet. Placeboeffekt er et begrep som brukes om personlig eller kulturelt skapte forventninger som forårsaker eller medvirker til psykisk og fysisk forbedring i en tilstand. Begrepet har vært i bruk fra 1780-tallet.
I en fase av AI arbeider man med å forestille seg eller drømme om en framtidig organisasjon, og skaper positive forventninger om denne.
AI favner dypt og bredt
F. Capra har beskrevet at komplekse systemer består av strukturer, prosesser og kultur. Forskning viser at det ikke er tilstrekkelig å fokusere på strukturer og prosesser i organisasjonen for å få til dypere endringer, hvis de kulturelle mønstrene ikke understøtter forbedringsarbeidet.
Videre har forskning fra The National Health Service i England vist at man må arbeide med mange faktorer ift organisasjonen, prosessene, ledere og ansatte for at forbedringsarbeid skal lykkes og holde seg over tid.
Figuren viser forholdet mellom den formelle og uformelle organisasjonen:
Figuren viser at den tradisjonelle tilnærmingen til forbedring fokuserer på den formelle organisasjonen; det man gjør, strukturer, prosesser osv., hvilket illustreres med den øverste blå pilen.
Utvikling hvor man bruker AI griper også inn i den uformelle organisasjonen - både hos den enkelte og fellesskapet, slik den nederste røde pilen illustrerer. Dette har vist seg svært nyttig for å utvikle forbedringstiltak og få disse til å vare.
Eksempel på bruk av AI
Problemfylt samhandling mellom kommuner og sykehus er et velkjent tema i helsetjenesten. I 2005 utviklet daværende Stiftelsen GRUK (som i 2006 ble Seksjon for kvalitetsutvikling) på oppdrag av Helse Sør RHF og KS et program for samhandling for Helseregion Sør ved å bruke AI. Metoden er velegnet til formålet, fordi samhandling er et felt hvor man ellers raskt kan komme til å fokusere på hvem som har skylden for den dårlige samhandlingen.
Fase 1: Definisjonsfasen
Helse Sør RHF og KS bygget opp en prosjektorganisasjon som omfattet en styringsgruppe, prosjektgruppe, et sekretariat/prosjektteam, samt en referansegruppe.
Hovedmål
- Bedre samhandlingen mellom kommuner, helseforetak og pasienter.
Delmål
- Identifisere, anerkjenne og støtte eksisterende god samhandling i helsetjenesten
- Finne frem til og styrke de bakenforliggende faktorer som fører til god samhandling
- Å stimulere til spredning av gode samhandlingstiltak, og styrking av de prioriterte områdene for samhandling
Prosessen ble gjennomført ved å arrangere fire fylkesvise dialogkonferanser med 100 deltakere. Disse var representativt utvalgt. Ca. 10 ressurspersoner i hvert av de fire fylkene ble rekruttert for å delta i forarbeidet og være gruppeledere på dialogkonferansen.
Fase 2
Deltakerne på de fylkesvise dialogkonferansene var inndelt i blandede grupper på ca. 8. Alle hadde blitt bedt om å forberede seg med sin beste erfaring med samhandling. Etter at de hadde gjennomført parvise intervjuer, identifiserte man kloke grep og forutsetninger for å lykkes. Man prioriterte også hvilke erfaringer som var de viktigste. Programmets innhold og substans ble også drøftet på bakgrunn av de beste erfaringene.
Disse viktigste erfaringene, de kloke grepene og forutsetningene, samt rådene til programmet ble samlet inn i etterkant.
Fase 3
På bakgrunn av de kloke grepene utviklet man følgende visjon:
Samhandlingen skal preges av likeverd, respekt og tillit.
- Tjenestetilbudet
- fokuserer på helhetlige pasientforløp og legger til rette for individuelle tilbud
- ivaretar relasjon mellom bruker og tjenesteyter
- viser vilje og mot til samhandling med pasienter, pårørende og brukerorganisasjoner
- Systemforankring
- beskriver tiltak for å forbedre samhandling som forankres på alle nivåer
- Samhandlingsrelasjonen
- møter hverandre på hverandres arenaer
- klargjør ansvarsforhold og setter av tid til å samarbeide
Fase 4
På bakgrunn av det innsamlede materialet fra dialogkonferansene ble det laget et langsiktig program for samhandling med tre programområder; individfeltet, tjenestefeltet og styringsfeltet. På hvert av disse ble det beskrevet flere tiltak, som refererte til gode eksempler på arbeid som allerede ble gjort i helseregionen.
For å gjennomføre programmet ble prosjektorganisasjonen avløst av en fast organisering under ledelse av et programstyre med lik deltakelse fra Helse Sør RHF og KS, samt en representant for tillitsvalgte og en fra brukerorganisasjonene. Et prosjektteam ble dannet og det ble også etablert et nettsted.
Foto: Folkehelseinstituttet
Ansvarsforholdene knyttet til iverksetting og implementering ble drøftet og framstilt på følgende måte:
Fase 5
Programstyret vedtok å prioritere følgende innsatsområder:
- lærings og mestringssentre
- samhandlingskultur og kompetanse
- ambulante team
- samhandling om IKT og Helsenett
- avtaler mellom kommuner og helseforetak
Det ble valgt ut ressurspersoner som var ansvarlige for å gjennomføre AI-baserte dialogkonferanser på disse områdene.
Evaluering av samhandlingsprosjekter – nøkler for å lykkes
Programmet for samhandling fungerte fram til 1.1.2014. Ved avslutningen av programmet ble 80 samhandlingsprosjekter evaluert ut fra en AI-filosofi. Ved å sammenligne de som hadde lyktes i størst grad med resten, ble nøkler for å lykkes identifisert. Teamene som hadde lyktes best ble invitert til en dialogkonferanse hvor de utdypet disse nøkkelområdene. Det foregikk gjennom parvise intervjuer, diskusjoner i grupper, samt plenumframlegg.
Litteratur
- Cooperrider DL, Whitney DK, Stavros JM. Appreciative Inquiry Handbook, Workbook for Leaders of Change. Lakeshore Communications and Berret –Koehler Publishers, 2004
- Hauger B, Gedde Højland T, Kongsbak H. Organisasjoner som begeistrer, Kommuneforlaget, 2008
- Gedde Højland T, Kongsbak H. Tanker fra et hyttefad... - en guide til at skabe positiv udvikling i din organisation. Resonans, Danmark
Først publisert 2007. Oppdatert 2011 og 2016.
Appreciative Inquiry (AI) er en tilnærming innen organisasjonsutviklinghvor man tror at den beste måten å løse problemer på er å ta utgangspunkt i det som fungerer.
Foto: Folkehelseinstituttet Foto: Folkehelseinstituttet Foto: FolkehelseinstituttetSamveis – veikart for tjenesteinnovasjon
Sist faglig oppdatert: 04.06.2019
Verktøy for tjenesteinnovasjon som skal gi konkret hjelp til norske kommuner som ønsker å nyskape sine tjenester.
Verktøyet er utviklet av Kommunenes sentralforbund (KS).
Samveis veikart er en praktisk metodikk som setter kommunene i stand til å endre offentlige tjenester for å møte fremtiden.
Verktøyet følger innovasjonsprosesser fra A til Å, fra før prosjekter starter, gjennom forankring og forberedelser, via tjenesteinnovasjonsfasen, overgang til drift og gevinstrealisering med målinger. Metodikken er generell og kan brukes innenfor alle kommunale sektorer.
Les mer:
- Lansering av nytt veikart for tjenesteinnovasjon. Kommunenes sentralforbund 11.9.2015
Behovsdrevet innovasjon
Sist faglig oppdatert: 18.09.2020

InnoMed er et nasjonalt kompetansenettverk for behovsdrevet innovasjon med nettverk forankret i helsesektoren. Nettverket er etablert av Helsedirektoratet på oppdrag av Helse- og omsorgsdepartementet. InnoMeds virksomhet finansieres av Helsedirektoratet og Innovasjon Norge.
InnoMeds mål er å bidra til økt effektivitet og kvalitet i helsesektoren gjennom utvikling av nye løsninger. Disse skal være forankret i nasjonale behov og ha internasjonale markedsmuligheter. Løsningene utvikles i tett samarbeid mellom brukerne i helsesektoren, norske bedrifter, anerkjente fagmiljø og de tilgjengelige virkemidlene.
Tre suksessfaktorer
InnoMed beskriver tre suksessfaktorer for å lykkes med behovsdrevet innovasjon:
- identifisere udekte brukerbehov
- se markedspotensialet
- finne teknologier og bedrifter som kan dekke det faktiske behovet, og se hvordan teknologi kan brukes på nye måter
Veileder til behovsdrevet innovasjon
InnoMed har i samarbeid med Helsedirektoratet, Helse Midt-Norge og SINTEF Teknologi og samfunn utviklet en veileder i behovsdrevet innovasjon. Veilederen «10 steg til innovasjon i helsesektoren» er for alle som arbeider med innovasjon i helsesektoren, og viser til ulike metoder og tips som gir leseren en god tilnærming mot en behovsdrevet innovasjonsprosess. Anbefalte metoder er beskrevet steg for steg, og gjør veien mot en behovsdreven utvikling av både produkter og tjenester enklere.
Lenketips
- InnoMed
- Innovasjon Norge
- Forskningsrådet: Brukerstyrt innovasjonsarena (BIA)
Lean
Sist faglig oppdatert: 07.07.2016
Lean er en kvalitetsforbedringsmetode med ulike verktøy som hjelper til med å effektivisere drift. Metoden handler i all hovedsak om å gjennomføre de riktige tingene på de riktige stedene, til rett tid og i riktig mengde. Samtidig må en være fleksibel og åpen for forandringer. Det er med andre ord en metode for å optimalisere prosesser ved å ta bort sløsing og det som er unyttig, og slik gjøre ting raskere og bedre.
Lean-metoden i helsesektoren
Sykehus som bruker denne metoden fokuserer spesielt på det som skaper verdi for pasientene samt eliminerer sløsing i administrative rutiner. Slik skapes en mer effektiv organisasjon. Gevinster ved bruk av Lean kan være:
- bedre kvalitet på pasientforløp
- mer effektiv verdiskaping
- en organisasjon som stadig lærer og forbedrer seg
- en arbeidsplass preget av ansvar, medvirkning og respekt
- positiv innvirkning på arbeidsmiljø og sykefravær
- mer fornøyde brukere og samarbeidspartnere
- økonomiske gevinster
Historikk
Det var bilfabrikanten Toyota som utviklet Lean som metode. Aktiv bruk av Lean-verktøyet var en medvirkende årsak til at Toyota gikk fra å være en bedrift i en vanskelig økonomisk situasjon med dårlige produkter, til å bli verdensledende i sin bransje i løpet av to tiår.
James Womack videreutviklet Lean-teorien på 1980- og 1990-tallet, slik at den kunne brukes flere steder enn i industribedrifter. Både offentlige og private virksomheter, som har hovedvekt på tjenesteyting, benytter nå også Lean-metoden. Mer om dette kan du lese i boken «The Machine that changed the world» av James P. Womack et al.
At Lean egner seg godt som metode for forbedringsarbeid på sykehus, er Virginia Mason Medical Center i Seattle, Washington, et godt eksempel på. De har benyttet Lean-metodikk siden 2002, og har slik økt utnyttelse av kapasiteten i så stor grad at planlagte utvidelser av bygninger og utstyr ble unødvendig.
Fem Lean-prinsipper
Lean bygger på fem prinsipper som for helsesektoren kan uttrykkes slik:
- Forstå hva som har verdi for pasienten/brukeren, og hvilken verdikjede (meningsfylte handlinger for pasienten) som skal til for å skape dette.
- Identifiser de aktivitetene som skaper verdi. Dette betyr å eliminere sløsing og å få bort unødvendige steg i prosessene.
- Skap kontinuerlig flyt i tjenestene, slik at pasientene slipper å oppleve at prosesser stopper opp. Pasientene skal også få færrest mulig instanser å forholde seg til underveis i et forløp.
- Flyten skal være etterspørselbasert, det vil si at pasientens behov styrer tilbudet.
- Streb etter den perfekte prosessen. Sørg for at hele verdikjeden (de meningsfylte handlingene) blir forbedret, ikke bare deler av den.
De fem prinsippene er fritt oversatt fra Womack, James & Jones The Machine that changed the world (2007).
Alle prinsippene bidrar til å gjøre arbeidsprosessene og pasientforløpene mer effektive. Det innebærer at man tilstreber å løse oppgavene på best mulig måte både for pasienter, pårørende, sykehusansatte og sykehuset for øvrig. Dette minsker sløsing med tid og innsatsfaktorer som penger, utstyr, personell med mer.
Ulike typer sløsing
Ett av Lean-verktøyene er til hjelp når man skal finne ulike typer sløsing, som figuren under viser:
- Feil/avvik:
Med dette menes ekstraarbeid på grunn av feil, f.eks. å arbeide med feil som er utført tidligere i verdikjeden (prosessen), eller å ha fått tilsendt irrelevant eller feil dokumentasjon. - Unødvendig lagring:
Restanser i forhold til arbeidsoppgaver kan skape merarbeid for andre i prosessen, og er på en måte en unødvendig lagring. Lagring av mer utstyr enn nødvendig er også et eksempel på dette. - Overkvalitet:
Overkvalitet kan være å arbeide lenger med en sak enn nødvendig. Å ha dobbel dokumentasjon av pasientopplysninger, eller å utarbeide rapporter som blir lite brukt. - Overproduksjon:
Med dette menes å utføre mer arbeid enn nødvendig. For eksempel kan leger og sykepleiere foreta identisk dokumentasjon for samme pasient, eller at man innkaller pasienter til unødvendige kontroller. - Unødvendige bevegelser:
Dette kan innebære å bli unødig avbrutt, å måtte skifte uhensiktsmessig mellom oppgaver, eller at en må sette seg inn i en sak flere ganger på grunn av avbrytelser. At ansatte må bevege seg mellom to arbeidsstasjoner som er plassert langt fra hverandre, eller at et dataprogram er programmert med uhensiktsmessig mange innstillinger som krever mange tastetrykk, er også eksempler på dette. - Unødvendig transport:
Med dette menes for eksempel å flytte dokumenter unødig, henting av diverse utstyr fordi det ikke er på plass i rommet man arbeider i, eller at man må gå langt for å hente pasienter. - Unødvendig venting:
Både pasienter og ansatte venter unødvendig av ulike grunner, for eksempel venter leger på pasienter som uteblir eller er forsinket tidligere i forløpet. Pasienter venter også når leger er forsinket ut fra aktivitet tidligere på dagen.

Uutnyttet kompetanse
Uutnyttet kompetanse er et område som ofte nevnes i tillegg til ovennevnte områder for sløsing. Det kan for eksempel være at sykehusansattes kompetanse ikke blir utnyttet godt nok, eller at noen profesjoner gjør en jobb som kunne vært gjort av andre profesjoner. For eksempel kan kanskje en sekretær gjøre noe av legenes og sykepleiernes papirarbeid.
Referanser
Womack, James P., Jones Daniel T., Roos, Daniel (2007). The Machine that changed the world. London: Simon&Schuster.
Veileder til ledere som vil skape en innovasjonskultur
Sist faglig oppdatert: 06.07.2016
Lynne Maher, Paul Plsek og Helen Bevan i Institute for Innovation and Improvement, NHS i Storbritannia har skrevet guiden «Creating the Culture for Innovation, Guide for Executives» (2009).

Forfatterne har identifisert syv nøkkeldimensjoner i kulturen som kjennetegner organisasjoner som er spesielt innovative.
Disse dimensjonene danner et rammeverk som ledere kan bruke for å vurdere om kulturen fremmer en innovativ kultur og hvilke dimensjoner som eventuelt er hemmende.
Veilederen gir 31 praktiske tips for ledere som ønsker å bidra til å utvikle en kultur for innovasjon.
Konseptet, tipsene og verktøyene er anvendelige i alle sammenhenger hvor personer arbeider sammen om innovasjon – både for team, hele organisasjoner og mellom tjenester.
Veilederen inneholder
- En kort innledning om innovasjon og forbedring
- Syv dimensjoner ved en innovativ kultur
- Verktøy for å kartlegge kulturen
- 31 tips for å skape en kultur for innovasjon
 En kort innledning om innovasjon og forbedring
En kort innledning om innovasjon og forbedring
Evnen til å arbeide på nye måter er viktig for at helsetjenesten skal lykkes i framtiden, spesielt fordi ressursene kommer til å bli begrensede.
Uttrykkene innovasjon og forbedring brukes om hverandre i denne veilederen. Innovasjon defineres som å gjøre ting annerledes, og å gjøre andre ting for å skape dramatiske forbedringer i tjenestene.
Det er vanlig å skille mellom en trinnvis og en dramatisk endring av praksis og tenkning.
| Trinnvis forbedring | Dramatisk forbedring |
Grad av forbedring | Liten–middels endring | Middels–stor endring |
Underliggende tenkning om hvordan det alltid har vært | Liten grad av utfordring og endring | Fundamentalt utfordret og endret |
Begge former for utvikling er nyttige og ønskede. Men når man skaper endringer hvor man utfordrer måten man tenker på, er organisasjonskulturen enda viktigere for om man lykkes.
Spredning er en annen faktor som til slutt bestemmer den totale virkningen av en endring. Mens trinnvis endring bare har liten effekt i den konteksten den ble utviklet, kan den ha stor betydning for hele helsetjenesten hvis det er tilstrekkelig spredning til andre.
Omvendt vil en endring som innebærer et paradigmeskifte være en stor endring der den gjøres, men ha liten effekt på systemet som helhet hvis den ikke spres i stor skala.
Organisasjoner og systemer med en kultur som fremmer innovasjon er ofte også flinkere til å spre sine forbedringer.
 Syv dimensjoner ved en innovativ kultur
Syv dimensjoner ved en innovativ kultur
Det har blitt gjennomført mange studier av hva som kjennetegner de mest innovative organisasjonene. Det meste av litteraturen kommer ikke fra offentlig sektor og helsevesenet. De få studiene som dekker denne konteksten er imidlertid i overensstemmelse med de store funnene fra andre bransjer.
Maher, Plsek og Bevan har funnet felles temaer på tvers av ulike studier i disse syv dimensjonene:
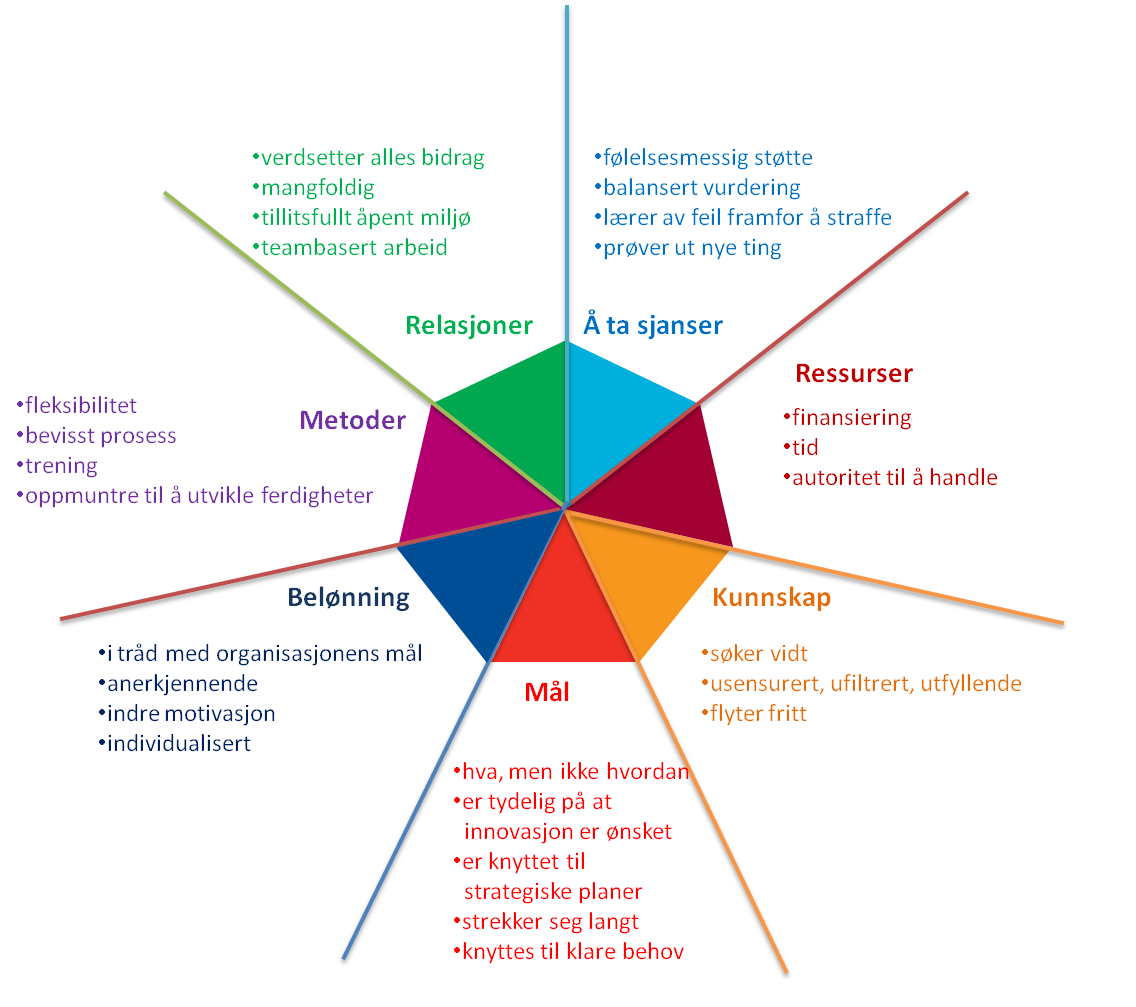
Å ta sjanser
- Dette handler om å skape et klima i organisasjonen hvor folk føler seg frie til å prøve ut nye ideer.
- Samtidig som det er viktig å ikke ta unødvendige sjanser, finner en sunn organisasjonskultur en balanse hvor man unngår å avvise ideer for tidlig fordi man overdriver risikoen.
- Dette krever ledere som er raske til å gi følelsesmessig støtte til dem som er villig til å prøve noe nytt, uansett om ideen blir en suksess eller ikke.
- Ledere i innovative organisasjoner viser at de er mer opptatt av å lære av feil enn av å straffe dem som gjorde feilene.
Ressurser
- Personer opplever å ha autoritet og autonomi til å arbeide videre med innovative ideer.
- Tilgang til nødvendige økonomiske ressurser, samt at man tilrettelegger tid til å prøve ut ideene i praksis, viser at ledelsen tar innovasjon seriøst.
Kunnskap
- Bred tilgang til kunnskap både utenfra og innenfra systemet er drivstoffet for innovasjon.
- Kunnskapen bør være lett tilgjengelig og overførbar, og formidles på en troverdig måte.
- Fordi man ikke vet på forhånd hva slags kunnskap som kan stimulere en innovativ ide, vil det hemme innovasjonen hvis kunnskap sensureres, filtreres eller er for knapp.
Mål
- Ledere på alle nivåer bør signalisere at innovasjon er sterkt ønsket ved å sette høye mål på bestemte områder og utfordre andre til å finne ut hvordan visjonen skal realiseres.
- Ved å tydeliggjøre de strategiske prioriteringene og hvilken stor betydning det vil ha å oppnå disse for de ulike partene, understrekes behovet for innovasjon.
- Det advares mot at ledelsen går utover å sette overordnede mål ved å spesifisere hvordan målene skal nås, fordi det vil hemme nytenkning.
Belønning
- Belønning for innovasjon er symboler og ritualer for å anerkjenne innovativ praksis.
- Det er mer effektivt å gi ofte uttrykk for anerkjennelse enn å gi økonomisk belønning.
- Dette signaliserer den store betydningen det har at personer eller team anstrenger seg for å bidra til at organisasjonen oppnår sine strategiske mål.
- Den beste måten å oppmuntre til økt innsats med innovasjon er å styrke den enkeltes indre motivasjon. Det forutsetter at man virkelig forstår hva som driver den enkelte og ikke tror at det finnes en tilnærming som passer for alle.
Metoder
- I velfungerende organisasjoner er innovasjon et resultat av at man bruker praktiske innovasjonsmetoder fleksibelt.
- Det er like naivt å tro at innovasjon skjer av seg selv som at man kan ha økonomisk kontroll uten styringsverktøy.
- Selv om alle er i stand til å tenke innovativt, er de fleste av oss blitt sosialisert til å være mer konservative i tenkningen på arbeid - særlig i helsevesenet hvor så mye kan gå galt.
- Ledere må derfor være bevisste på hvordan de kan fremme evne og kapasitet til kreativ nytenkning gjennom å oppmuntre til å utvikle slike ferdigheter.
Relasjoner
- Innovative ideer er sjelden et produkt fra en genial person - selv om det kan virke sånn. Ved å gå skikkelig inn det viser det seg at ideen har blitt utviklet over tid og at mange har bidratt i prosessen. Alles bidrag må verdsettes.
- Miljøer hvor folk jevnlig støter på ulik tenkning fra svært forskjellige mennesker med ulik bakgrunn og meninger, gir et godt vekstgrunnlag for innovasjon.
- Å bli eksponert for noe er ikke det samme som å bli stimulert; man må oppleve at man har en felles hensikt og er på et felles lag.
- Arbeidsmiljøet må preges av åpenhet, slik at de som tenker annerledes får tillit til at deres ideer vil bli verdsatt og forfulgt videre, og ikke bare vil bli argumentert imot.
Disse syv dimensjonene i kulturen gir ledere perspektiver for å se hvordan de kan legge forholdene til rette for innovasjon.
 Verktøy for å kartlegge kulturen
Verktøy for å kartlegge kulturen
Tenk på de syv dimensjonene som et slags vindu eller åpning hvor de innovative ideene enten kan flyte fritt eller blir stanset. Jo større åpningen er, desto mer innovasjon flyter gjennom systemet eller organisasjonen. Radardiagrammet under illustrerer dette.
- Skalaen går fra -5 til +5 og gjenspeiler graden av det som hemmer eller fremmer.
- En verdi på 0 indikerer at ferdigheter, systemer og erfaringer på dette området verken hemmer eller fremmer innovasjon.
- Negativ skåre indikerer at den nåværende adferd og praksis hemmer forbedring.
- Positiv skåre indikerer at den nåværende adferd og praksis fremmer forbedring.
Skårene settes inn på hver dimensjon og linjene mellom dem danner portalen.
Hvordan man leser radardiagrammet
Eksempelet ovenfor fremstiller en kultur hvor det er tydelige mål for innovasjon (+4), ganske sterke belønninger (+3), ganske bra ressurser for innovasjon (+2) og støttende relasjoner (+2).
Det ser bra ut så langt.
Verktøyene, prosessene og metodene i organisasjonen verken hemmer eller fremmer innovasjon (0), noe som kan være greit, men det styrker ikke arbeidet. Det som gir sterkest grunn til bekymring er at det å ta sjanser motvirkes (-2) og at mangel på kunnskap (-2,5) hindrer forbedringer.
Konklusjonen er at til tross for tydelige mål og belønningsstrukturer, vil de andre faktorene i kulturen hindre forbedringsarbeidet. Eller med andre ord; portalen er ikke akkurat særlig åpen for en fri flyt av ideer. Lederne i denne organisasjonen har en jobb å gjøre for å skape bedre forhold for forbedring, og da må de svake dimensjonene styrkes.
Vurdering av forholdene for innovasjon i egen organisasjon
Man kan gå frem på følgende måte for å fylle ut radardiagrammet
- Legg til rette for et dialogmøte i organisasjonen.
- Beregn 1½ –2 timer.
- 10–150 mennesker kan delta.
- Sørg for deltakelse fra alle faggrupper og deler av organisasjonen.
- Start med å forklare betydningen av en innovativ kultur og en kort gjennomgang av de syv dimensjonene.
- Den øverste lederen bør starte møtet, men det bør ledes av en erfaren prosessleder, for eksempel fra FOU-avdelingen. Det kan oppstå følelsesladede diskusjoner når personalet deler sitt syn på kulturen, og det er derfor best at andre enn lederen leder møtet for å sikre at alle føler seg trygge og føler seg hørt.
- Personalet inndeles i små grupper på 6–8 personer ut ifra like roller (for eksempel egne grupper for sykepleiere, leger og administrativt personale).
- Gruppelederen ber først den enkelte om å sette en skåre på alle dimensjonene. Deretter diskuterer deltakerne i hver gruppe seg frem til en felles skåre på hver dimensjon. Det er ofte lett å bli enige om skåren i en liten gruppe, fordi folk med samme type jobb har en tendens til å oppleve kulturen likt.
- Innsikt og ulike synspunkter utvikler seg ofte når de små gruppene gir tilbakemelding i plenum. Gruppelederen bidrar til å trekke frem ulikheter og likheter for å skape en overordnet fremstilling for hele systemet eller organisasjonen, sammen med notater som gjenspeiler diskusjonen.
- I den neste runden i diskusjonen kan personalet komme med innspill om hva de ønsker at ledere skal gjøre for å styrke kulturen for innovasjon.
- Lederne bør møtes etter denne diskusjonen for å gå gjennom personalets vurderinger og innspill. Dette sammenholdes med tipsene for å styrke dimensjonene som beskrives senere i denne fremstillingen.
Fordelene ved denne måten å vurdere kulturen på
- Gir en rask vurdering av kulturen i organisasjonen slik den oppleves av de som deltar i den.
- Diskusjonen får frem en dyp forståelse.
- Det å samle folk vil skape et miljø for tverrfaglig læring, noe som henger umiddelbart sammen med relasjons-dimensjonen i rammeverket.
- Deltakerne vil forstå at ledergruppa vektlegger å skape en støttende kultur for forbedringsarbeid.
Ta i betraktning
- Små grupper er kanskje ikke representative for den store organisasjonen eller systemet.
- Denne tilnærmingen gir en subjektiv bedømming som er vanskelig å sammenligne over tid.
- Fremstillingen kan bli skjev hvis noen dominerende personer påvirker gruppeprosessen sterkt.
 31 tips for å skape en kultur for innovasjon
31 tips for å skape en kultur for innovasjon
Hvis dere som ledere har fått medarbeidere til å vurdere kulturen i egen organisasjon eller system, kan ledergruppen diskutere hva som bør gjøres videre. Man ser ofte at noen få dimensjoner bør styrkes for å forbedre kulturen for innovasjon.
Foreslått framgangsmåte
Hvis dere allerede har gjennomført en vurdering av organisasjonens kultur, kan dere bruke denne fremgangsmåten:
1. Se gjennom resultatene av hele vurderingen.
Se på de dimensjonene som har en positiv skåre og på de som trenger forbedringer. Snakk om hva dere kan gjøre for å ivareta de områdene hvor det er positiv skåre.
2. Se gjennom hver av de dimensjonene som dere ønsker å konsentrere dere om etter vurderingsprosessen.
Ledergruppen bør vurdere om dere bør arbeide for å styrke alle dimensjonene eller bare noen av dem. Det er viktig å ha en klar mening om hvilke områder som dere bør arbeide mest med før dere leser tipsene, fordi det vil hjelpe dere til å holde fast i hva som virkelig vil skape en forskjell. Unngå å rette oppmerksomheten mot et tips som virker interessant, men som ikke bør prioriteres for virkelig å skape en forskjell.
3. Les alle tipsene som kan styrke den dimensjonen som dere skal konsentrere dere om – for å se på mangfoldet av tiltak som dere kan prøve.
Diskuter følgende i ledergruppa:
a. Hva er den grunnleggende ideen/forståelsen bak dette tipset?
b. Hvordan tror vi det ville fungert i vår kontekst?
c. Hvordan kan vi tilpasse det så det passer hos oss?
d. Hvordan kan vi kombinere tanker fra ulike tips i å skape noe som er unikt for vår situasjon?
e. Hvilke andre ideer har vi i tillegg til de som står i denne veilederen?
f. Hvordan kan vi praktisk implementere noe? Hvem bør vi samarbeide med for å gjøre dette?
Tenk nøye gjennom dette. Deres kontekst er vesentlig. Vær fleksible og tilpasningsdyktige i tenkningen.
4. Bruk en systematisk, reflekterende utviklingsmetode for å prøve ut tiltakene, for eksempel PDSA-sirkelen
Når man skal prøve ut noe for å skape endringer i en organisasjon, vet man aldri om det virker før man har prøvd det. Det anbefales å planlegge og gjennomføre en liten test av tiltaket.
Prøv det for eksempel ut i et område, med et team eller i en avdeling i bare én uke. Be om tilbakemelding fra personalet om det har effekt. Reflekter over læringen og gjør eventuelle nødvendige justeringer i tiltakene før dere prøver det ut igjen. Kanskje bør man prøve det ut i en større skala for å spre forbedringene.
1. Tips for å styrke kulturen knyttet til det å ta sjanser
Hvis personalet ikke opplever at lederne støtter det å ta sjansen på å prøve noe nytt, kan de få inntrykk av at det ikke støttes. Her er noen enkle løsninger:
- Vær åpen på hvordan det å ta sjanser blir vurdert i organisasjonen. Vurder hvordan du kan holde medarbeidere informert om dette.
- Offentliggjør nye ideer som prøves ut, beskriv de forventede fordelene og risikoene, og hvilken rolle ledelsen skal ha i å støtte utprøvningen.
- Fortell om vanskelige beslutninger i ledelsen om å støtte pilotprosjekter og nye måter å arbeide på.
- Snakke åpent om innovative ideer med personalet før du er sikker på om de virker.
Etabler en prosess for å publisere og lære av ideer som ikke ble vellykkede.
Gjør det til en rutine og alminneliggjør det å snakke om ideer som har blitt prøvd uten hell. Arbeid ut ifra en forståelse om at den eneste måten å virkelig mislykkes er å mislykkes i å lære av det som ikke fungerer. Det er sløsing av ressurser hvis man ikke snakker om og lærer av erfaringer om det som ikke fungerte slik som man hadde håpet.
Gjør alt du kan for å sørge for følelsesmessig støtte for de som driver med forbedringsarbeid.
Ledere kjenner enkeltpersoner og team som driver med nyskaping og holder personlig kontakt med dem. Gå ut i personens arbeidsmiljø eller til avdelingen og teamet og vis din interesse. Vis at du vet hva de driver med, spør hva de lærer av det og hva du kan gjøre for å hjelpe dem. Hold kommunikasjonen åpen gjennom jevnlige besøk eller telefoner.
Snu en kultur med negativ, verstefall-tenkning ved å etablere nye måter å snakke sammen når nye ideer presenteres.
Når en ny idé presenteres, kan folk være raske til å fokusere på det som kan gå galt. Be om holdbare bevis for effekten av den nye ideen eller si at det neppe vil fungere under visse omstendigheter. Ta ledelsen for å snu denne adferden og tenkningen ved å oppføre deg annerledes og be andre gjøre det samme. Når nye ideer presenteres bør de møtes slik:
- Lag en regel om at fordelene med ideen skal beskrives kort før man starter diskusjonen på hva som kan gå galt.
- Vær åpen for at den nye ideen kanskje ikke passer for alle pasientgrupper eller situasjoner. Sørg imidlertid for at diskusjonene handler om fordelene for de fleste, fremfor at man ikke kan prøve ut ideen fordi den ikke passer til alle i enhver situasjon. Lag et opplegg som passer for 80 prosent av pasientene i organisasjonen og at dere må hjelpe noen pasienter på andre måter.
- Spør etter dokumentasjon på at dagens praksis fungerer. Be om at den nye ideen skal bli vurdert etter omtrent de samme kravene til bevis som dagens praksis.
Ikke bruk humor for å lette på stemningen når man diskuterer risiko knyttet til en ny idé. Det virker nesten aldri og har ofte motsatt effekt.
Hvis du hører noen snakke på en sarkastisk måte eller bruker galgenhumor når man vurderer risikoen ved noe som skal utprøves, bør du si fra umiddelbart i en seriøs tone at nytenkning er nødvendig.
Spre positiv informasjon om innovasjon som drives.
Når du prøver ut noen av disse tipsene kan du legge merke til at din nye adferd kan oppleves overraskende av noen. Det vil alltid skape litt snakk i organisasjonen. Dette vil ha en positiv effekt på å forbedre forholdene for innovasjon, siden snakk er den mest effektive interne kommunikasjonen i enhver organisasjon.
2. Tips for å styrke kulturen knyttet til ressurser
Styrk forventningene hos enkeltpersoner og team så de føler at de har autoritet til å gjennomføre forbedringer. Prøv å forstå hvorfor hvis de opplever at de mangler autoritet.
Vet du årsakene til at personalet kanskje ikke føler seg i stand til å implementere nye ideer? Mange ledere gjør ikke det og kjenner heller ikke til den prosessen medarbeiderne må gjennomgå for å få lov til å prøve ut noe nytt. Ta en stikkprøve under møter med enkeltpersoner eller på runder der du møter medarbeidere. Spør dem om hvilke forslag til forbedringer de har som de føler at de ikke får lov til å prøve ut. Vis tydelig at du ønsker å få åpne tilbakemeldinger. Vær påpasselig med å gi støtte og vis interesse for deres ideer og de problemene de møter. Vær også forberedt på å gjøre noe og kommunisere tilbake til medarbeiderne for å styrke deres opplevelse av innflytelse i forbedringsarbeidet.
Flytt strategisk viktige anstrengelser med innovasjon til formelle prosjekter i organisasjonen som har definerte ressurser.
Den mest åpenbare måten å skaffe ressurser til innovasjon er å fokusere på forbedringsarbeid der det allerede finnes ressurser. Hvis dere for eksempel har noen som arbeider med pasientsikkerhet, kan de utfordres til å heve ambisjonsnivået betydelig ved å tenke annerledes på dette.
Knytt innsatsen med innovasjonsarbeid til metoder som kan redusere sløsing og frigjøre ressurser.
I en kontekst med begrensede ressurser kan det være nødvendig å skape handlingsrom for innovasjon ved å starte med forbedring av produktiviteten og deretter overføre noen av de innsparte ressursene til arbeidet med å utvikle nye ideer. I denne prosessen er det viktig å anerkjenne medarbeidernes innsats både hva gjelder reduksjon av sløsing og innovasjon.
Søk etter ressurser fra utradisjonelle steder.
Ved å tenke litt utenfor boksen vil du kanskje oppdage at det finnes ressurser til innovasjon som du kan benytte. Ved for eksempel å søke om å delta i et pilotprosjekt i et nasjonalt eller regionalt initiativ, eller søke bevilgninger fra stiftelser eller organisasjoner som Helse og rehabilitering. Lokal industri, universiteter, organisasjoner innen frivillig arbeid og andre kan kanskje være villige til å bidra med tid og kunnskap i arbeidet med innovasjon.
3. Tips for å forbedre kulturen knyttet til kunnskap
Start en satsing hvor ledere og medarbeidere støttes i å lete etter kunnskap og ideer utenfor helsetjenesten. Disse kan tilpasses for å løse viktige utfordringer i organisasjonen.
Vi har alle ukentlig flere gode opplevelser med folk, tjenester og butikker, der vi som kunder opplever god flyt, møter mennesker som gir svært gode opplevelser eller ser høy grad av produktivitet via teknologi eller utforming av arbeid. Ledere kan hente ut mange ressurser ved å rette søkelys mot medarbeidernes opplevelser og på behovet for å anvende ideer og prinsipper som hentes utenfor helsetjenesten. En generell økt interesse for dette kan være nyttig, men det er mest effektivt hvis man avgrenser søket. For eksempel; denne måneden skal vi lete etter ideer utenfra som kan tilpasses for å gi våre brukere større tilgjengelighet til våre tjenester utenfor vanlig åpningstid.
Oppmuntre medarbeiderne til å se etter og dele nye ideer fra andre organisasjoner, avdelinger eller samarbeidspartnere i tjenestekjeden.
Be ledere på ulike nivå om å søke regelmessig ut for å hente ideer fra andre områder og også oppfordre til raskere spredning av innovasjon og bekjempe janteloven som holder dyktige folk nede – slik vi så altfor ofte ser.
Jevnlig deling og feiring av innovasjon som allerede skjer i organisasjonen eller systemet.
For eksempel kan dere opprette en årlig innovasjonsdag eller rette søkelyset mot kvalitetsutvikling i interne nyhetsblader, der team, avdelinger og organisasjoner forteller om noen av sine mest innovative måter å løse problemer på.
Spre informasjon fra styret og bruk kunnskap fra arbeidsstyrken til å støtte styret.
Reflekter over hvordan kunnskapen som styret innehar kan spres for å stimulere til bredere tenkning og skape en større ønske om forbedring. Denne delingen bør også gå fra de ansatte til styret ved at de får høre om avdelinger, team eller enkeltpersoner som har oppdaget noe som setter dem i stand til å utmerke seg på en spesiell måte som bør spres.
4. Tips for å forbedre kulturen knyttet til mål
Identifiser de strategiske målområdene der det er et klart behov for innovasjon og der små forbedringer innenfor den tradisjonelle måten å arbeide på ikke er tilstrekkelig. Spre tydelig informasjon om dette.
Små kontinuerlige forbedringer er en vanlig tilnærming for å nå målområder i helsevesenet, men de kan også skape en selvtilfredshet slik at man ikke utfordrer den nåværende tenkningen. Det er ikke virkelig innovativt og gir ikke noe gjennombrudd i resultatene. Nøkkelen til å sette mål som stimulerer til innovasjon er å være tydelig på å definere hva og hvorfor, men uten å spesifisere hvordan.
Fastsett utfordrende temaer i organisasjonen som krever innovative ideer på områder hvor det er spesielle behov.
Denne direkte tilnærmingen bygger på det forrige tipset, men går ett skritt videre ved å lage en liste for innovasjon. Listen bør være spesifikk og inneholde maksimalt fem til syv temaer. Eksempler kan være: Vi ønsker innovasjon som for eksempel vil redusere graviditet hos tenåringer med 70 prosent og nye tilfelle av diabetes med 50 prosent.
Sette høye mål i et språk som spør «Hvordan kan vi...?»
I mange organisasjoner er det underforstått at det vil gi negative konsekvenser hvis man ikke oppnår de fastsatte formål eller mål, selv om man nesten har klart det. Den naturlige reaksjonen på dette er at man unnlater å sette seg i situasjoner der man kan mislykkes. Ofte blir det brukt mer energi på å tenke ut argumenter mot slike mål enn å utvikle innovative ideer. En enkel måte å unngå dette på er å uttrykke innovasjonsmål og formål som spørsmål som begynner med; «Hvordan kan vi...?»
Her er et eksempel: «Vi har oppnådd vårt mål om 18 ukers venteliste, så hvordan kan vi redusere den til det halve igjen?» Dette inviterer til undersøkelser og kreativitet, og ikke motstand og diskusjon.
Utvikle mål, kontrakter, årsrapporter, personlige utviklingsplaner og stillingsbeskrivelser som utfordrer medarbeidere til å prøve ut en rekke innovative ideer årlig og rapportere tilbake om hva de har lært.
Dette tipset foreslår at det overordnede målet om innovasjon gjenspeiles overalt. Men unngå å utsette folk for frustrasjon og følelse av å ikke lykkes. Hvis man setter slike mål, må man samtidig sikre at man bygger opp medarbeideres ferdigheter og verktøy, og sikre at de opplever at de har makt og mulighet til å iverksette sine ideer.
Test ut oppslutningen om organisasjonens mål ved å spørre medarbeiderne hvor de mener at innovasjon er mest nødvendig.
Hensikten er å se om du kommuniserer klart nok for å rette deres oppmerksomhet mot behovet for innovasjon. Hvis de gjengir de områdene ledelsen har valgt ut for innovasjon, har dere lyktes med å kommunisere disse godt. Ellers har dere ikke fullt ut utnyttet kraften med å sette mål i arbeidet med å utvikle en kultur for innovasjon.
5. Tips for å forbedre kulturen knyttet til belønning
Prøv å forstå og arbeide med den indre motivasjonen hos innovatørene.
Ledere trenger et repertoar av måter for å gjenkjenne prestasjoner og måter å matche disse for å forstå hva som er meningsfullt for hver person du vil anerkjenne. De fleste mennesker gjør ikke det de gjør bare for å få mer penger.
Hva motiverer deg? - Mange klinikere synes at økonomisk belønning for innovasjon bør gå til utstyr eller en videre styrking av tjenestene, fordi deres verdier er sterkt knyttet til omsorgen for pasientene. - En klinisk sykepleier som utviklet et avfallssystem for nåler, satte stor pris på at hun fikk hjelp til å skrive en artikkel som ble publisert i et fagtidsskrift. Dette var noe hun følte at hun ikke klarte alene, men hun ble veldig stolt over å få navnet sitt i bladet. - Medlemmer av et team fikk støtte til delta på en konferanse om innovasjon og forbedring. De opplevde dette så storartet at de snakket i lang tid om konferansen og de nye ideene de hadde hørt om. Mange hadde søkt hvis denne anerkjennelsen var tilgjengelig for flere. |
For å få innsikt i andres indre motivasjon, kan ledere innlede samtaler om dette når de møter grupper med ansatte. Slike åpne diskusjoner starter gjerne med spørsmål som:
- Hva er den beste anerkjennelsen dere har fått noen gang i en arbeidssituasjon?
- Hva bør vi gjøre for å få dere til å føle dere verdsatt for og støttet i det arbeidet dere har gjort?
Lag strukturer og prosesser som setter kolleger, pasienter og pårørende i stand til å fremheve innovasjon.
Ikke tenk på belønning og anerkjennelse bare som noe som kommer ovenfra eller noe som kommer fra en ekstern organisasjon. For mange medarbeidere er det å bli anerkjent av kolleger, pasienter eller pårørende veldig viktig og meningsfullt. Kommentarer fra pasienter eller pårørende kan innarbeides i interne nyhetsbrev, lokalavisen eller man kan arrangere en intern prisutdeling.
Anerkjenn og belønn mislykkede forsøk på innovasjon ved å feire læringsutbyttet.
Å feile er en integrert del av en innovasjonsprosess, under forutsetning av at det sees på som en mulighet for læring og et bidrag for å komme videre i prosessen. Det er viktig å unngå at de som har prøvd på noe uten å lykkes ikke blir latterliggjort, for ellers vil de kanskje ikke prøve seg på innovasjon igjen. Uansett hva ledere bestemmer seg for å gjøre for å belønne innovasjon i teamet, organisasjonen eller systemet, må de forsikre seg om at de lager noe som også verdsetter forsøk på å lære. Når man i kulturen like gjerne kan snakke om disse eksemplene som de vellykkede innovasjonene, har dere virkelig kommet et langt stykke på vei til å skape en innovativ kultur for innovasjon.
Store priser og konkurranser skaper noen få vinnere, men også mange tapere. Alle forbedringer og forsøk bør belønnes.
Etabler fornuftige, tydelige og synlige kriterier for hva dere definerer som innovasjon eller et forsøk på å lære og anerkjenne alle de som faller innenfor kriteriene. Hvis 37 eksempler er innenfor kriteriene, bør alle anerkjennes likt. Hvis bare to faller innenfor kriteriene, bør disse anerkjennes og flere forsøk bør etterlyses.
6. Tips for å forbedre dimensjonen med metoder
Utvikle en kjerne av folk som kan fremme kreativ tenkning og innovative prosesser.
Alle kan tenke kreativt. Ved å stille ressurser for veiledning og opplæring til rådighet for å bygge opp kompetanse hos ansatte, sendes det et tydelig signal om at det er ønskelig med innovative ideer. Dette er en naturlig utvidelse av forbedringsteam, rådgivere og verktøy som brukes av mange organisasjoner.
Krev at de som arbeider med innovasjon søker veiledning for å undersøke hvor innovative deres ideer egentlig er og hvordan de kan bli enda mer nyskapende.
Se på hver enkelte idé for endring som du blir vist som et øyeblikk med læring, der du har en mulighet for å videreutvikle kulturen for innovasjon. Hvis noen ber om støtte, selv om det bare er om din tillatelse til å prøve ut noe, bør du oppfordre dem til å be om veiledning for å utvikle sine tanker enda mer.
Få innovasjon inn i det daglige arbeidet til medarbeiderne. NSH-guiden Tenke annerledes beskriver et verktøy som kalles "Å bryte reglene". Dette kan lett integreres i dagliglivet i en organisasjon eller et system. Utfordre personalet til å merke seg alle uskrevne regler og tradisjonene de opplever gjennom en måned eller to. En enkel måte å finne disse er å forestille seg at man er en mann fra Mars som er totalt ukjent med det som skjer i helsevesenet og som stiller mange spørsmål om hvorfor ting er som der er. For eksempel; «Hvordan kan det ha seg at pasienter som kommer blir bedt om å vente i et venterom, når de faktisk kommer for å treffe en lege?» Svaret kunne vært; «Vi må styre flyten eller strømmen på en måte.» Hvor responsen kunne vært; «Er et venteområde den eneste måten man kan styre en flyt på? Hvordan kunne dette gjøres annerledes? Hva gjør de andre steder?» Dette inviterer til samtaler om organisasjonen med ny tenkning, der vi søker etter konstruktive og innovative måter for å bryte regelen om at man alltid må ha venterom for pasientene. |
Introduser nye verktøy og metoder for innovasjon regelmessig. Spre enkel informasjon om hvordan de kan brukes og på hvilke områder de er nyttige.
Hvis dere allerede har brukt noen verktøy for å stimulere kreativ tenkning og innovasjon, eller dere har implementert noen av tipsene over, bør dere planlegge hvordan dere skal opprettholde oppmerksomheten på innovasjon ved å introdusere nye verktøy og metoder. Dette viser at dere legger stor vekt på ny tenkning. Gjør det enkelt og prøv å introdusere nye verktøy og metoder som en naturlig del av det daglige arbeidet.
Et eksempel på frustrasjon som skyldes mentale modeller: Velfungerende team. Hvis min mentale modell av team er et mannskap på en seilbåt der jeg er kapteinen som roper ut ordre som jeg forventer at du følger, mens din modell av team er et fotballag hvor alle løper rundt og sparker ballen til hverandre for å skape muligheter, vil vi ikke jobbe godt sammen. Du vil bli frustrert over at jeg er for styrende og jeg vil frustreres over at du oppfører deg som om jeg burde sparke ballen over til deg. |
7. Tips for å forbedre kulturen knyttet til relasjoner
Skap mange muligheter for at ulike personer kan arbeide sammen og lære mer om hverandres måter å tenke på.
En av de enkleste tingene ledere kan gjøre for å bygge opp relasjoner som understøtter innovasjon, er å skape stadige flere muligheter for tverrfaglig interaksjon. Gi en utfordring til et tverrfaglig team med sykepleiere, leger, ledere, kjøkkenpersonell og portører og sørg for gode fasiliteter. Be dem samle seg om hvordan de kan skape et åpent og tillitsfullt miljø preget av nysgjerrighet og respekt for hverandre. Du kan få helt andre ideer enn fra grupper med bare en yrkesgruppe.
Bruk ett av de mange instrumentene som finnes for å kartlegge personlig stil som en måte å verdsette ulikhetene mellom seg selv og andre som noe forfriskende og nyttig.
Det finnes en rekke enkle instrumenter for å kartlegge personlige stiler som gir en struktur og et språk for å utforske hverandres ulikheter på en mer objektiv måte. Ett eksempel er Myers-Briggs Type Indikator, personalavdelingen din vil kjenne til andre. Kunnskapen og læringspotensialet fra slike øvelser er uvurderlig og skaper store diskusjoner om teambygging. Denne prosessen gir alle en større verdsetting av ulikheter innen teamet, man unngår mulige frustrasjoner og får større forståelse i arbeidet framover.
Start en kontinuerlig dialog om hva teamarbeid er og hvordan det ser ut når det preges av et tillitsfullt og åpent miljø.
En annen type ulikhet i team er det som kalles mentale modeller; bilder som individer naturlig skaper i sitt indre når de hører et ord. Hvis individer har ulike mentale modeller, kan det føre til konflikter og frustrasjoner når de prøver å arbeide sammen.
Få med utenforstående personer inn i teamet for å få med deres helt ulike synspunkter.
Med utenforstående menes for eksempel brukere av tjenestene, pårørende, personer i lokalsamfunnet, folk fra privat sektor, noen som vet lite om hvordan dere gjør tingene for tiden, universitetsstudenter, designere, ingeniører og familiemedlemmer. Sørg for å forberede medarbeiderne dine på hvordan de skal ta imot disse nye teammedlemmene. Hvis de nye synspunktene blir tatt imot med genuin åpenhet, nysgjerrighet og et ønske om å se hvor det fører oss, kan vi få frem nye tilnærminger til problemstillingene.
Tilrettelegg for at personalet kan observere hverandre, ha kortvarige hospiteringer og lengre utlån av ansatte for å øke personers oppmerksomhet og verdsetting av ulike måter å tenke og arbeide på.
Slike strukturer bidrar til at medarbeidere utvikler en bredere tenkemåte gjennom at de får se tjenestene fra andres perspektiver. Eksempler kan være å få en lege til å følge etter en sykepleier i én time, eller en finanssjef til å følge etter en portør. Dette kan gi ny innsikt i hvordan man sammen kan gjøre ting annerledes til beste for pasienter og pårørende, så vel som for hverandre.
Vedlegg: Utsagn i et spørreskjema om innovasjonskultur
Å ta sjanser
1. Min nærmeste overordnede støtter meg hvis jeg vil prøve noe nytt.
2. Hvis jeg forslår en ny ide som mislykkes, vet jeg at jeg ikke vil bli sett ned på.
3. I min avdeling er den generelle tendensen å prøve ut nye ting framfor å holde på det gamle.
4. De øverste lederne er villige til å ta sjanser på nye ideer som kan gjøre tingene bedre.
Ressurser
5. Min nærmeste overordnede gir meg tid til å arbeide med en lovende ny ide.
6. I min avdeling finner vi de ressursene vi trenger for å finansiere innovative ideer.
7. Jeg føler at jeg har rimelig myndighet til å prøve ut en innovativ ny ide.
8. De øverste lederne sørger for at det både er tilgjengelig tid og penger for å støtte innovasjon.
Kunnskap
9. Hvis jeg ikke har den informasjonen jeg trenger, føler jeg meg komfortabel med å spørre min nærmeste overordnede om det.
10. Vi holdes generelt informert om det som skjer i andre avdelinger som påvirker vårt arbeid.
11. Det finnes mye informasjon tilgjengelig for meg om hva andre organisasjoner gjør for å møte de samme utfordringene som vi har.
12. De øverste lederne deler informasjonen åpent som er viktig for meg og mitt arbeid.
Mål
13. Jeg vet hva de prioriterte målene er i min avdeling.
14. Min nærmeste leder er tydelig på at innovative ideer er svært ønskelig.
15. Prioriterte forbedringsområder blir presentert for meg uten at løsningene er bestemt, slik at jeg får gode muligheter til å bidra med mine egne ideer.
16. De øverste lederne har tydelig uttrykt at innovativ ny tenkning er nødvendig for å møte noen av målene for vår organisasjon.
Belønning
17. Jeg er sikker på at jeg vil få anerkjennelse eller ros fra min nærmeste overordede hvis jeg sender en ny ide videre.
18. Anerkjennelsen vi får her for å komme med nye ideer motiverer meg personlig til å bli mer innovativ.
19. Vi feirer det og takker når noen har prøvd ut en ny ide, selv om den ikke var det man vanligvis tenker på som vellykket.
20. De øverste lederne søker aktivt ut og anerkjenner innovativ tenkning.
Verktøy
21. Min organisasjon har lært meg å bruke metoder som støtter kreative, nye måter å tenke på.
22. Min avdeling bruker visse metoder for å skape kreative ideer for å imøtekomme de utfordringene vi har.
23. Jeg er i stand til å skape kreative ideer.
24. De øverste lederne demonstrerer aktivt innovativ og ny tenkning gjennom eget arbeid.
Relasjoner
25. I min organisasjon blir folk som tenker annerledes respektert for sine synspunkter.
26. Teamene jeg jobber i består oftest av folk med en blanding av ferdigheter og stiler.
27. Generelt er det en stor grad av ærlig og åpen kommunikasjon mellom avdelingene.
28. De øverste lederne viser legger til rette for et høyt nivå av samarbeid og tillit mellom kollegaer.
Overordnet
29. Min avdeling har en underliggende kultur som fremmer innovasjon.
Verktøy for kartlegging
Flytskjema
Sist faglig oppdatert: 26.09.2019
Prosesser med ulik detaljeringsgrad
En arbeidsprosess består av en rekke med handlinger som er nødvendige for å løse en definert arbeidsoppgave. Prosessene dreier seg ofte om brukerens / pasientenes forløp og omhandler alle kontakter, aktiviteter, hendelser og vurderinger som skjer underveis.
Et flytskjema er et kart over en arbeidsprosess. Kart kan ha ulik typer målestokk og detaljeringsgrad, og slik er det også med prosesskart:
- Man kan tegne overordnede kart som viser hele forløpet / flyten på tvers av flere enheter eller organisasjoner, uten å fokusere på detaljene. Dette er nyttig for å se helheten mellom de ulike delene i forløpet og for å prioritere hvor i forløpet det er størst behov for å tegne detaljer, det vil si den delen av prosessen hvor man tror det er størst behov for forbedringer. Feil og uheldige hendelser oppstår ofte i overganger mellom tjenestene
- De viktigste prosessene innenfor en enhet kalles hovedprosesser, og omhandler hva som skjer med brukerne / pasientene inne på en enhet. I tillegg regnes også andre viktige prosesser som å løse kjerneoppgavene i en organisasjon som hovedprosesser; for eksempel kommunikasjon og informasjonsflyt, opplæring og kompetansehevning eller rekruttering av medarbeidere (Øgar og Hovland, 2004).
- Hovedprosessene er satt sammen av flere delprosesser, for eksempel arbeid med individuell plan, utredning eller medikamenthåndtering.
- På et enda mer detaljert nivå kan man kartlegge en aktivitet, som for eksempel et behandlingsmøte eller innhenting av informert samtykke.
Hvorfor tegne flyt?
Som verktøy i kvalitetsutvikling er flytskjemaet nyttig av mange grunner:
- Helhetsforståelse. Bruk av flytskjema er et verktøy for å oppnå en felles forståelse av hvordan arbeidsprosessene foregår i dag og hvordan de kan forbedres.
- Felles systemforståelse. Ved å tegne flytskjema får man større forståelse for hverandres arbeid og at man må samarbeide for å skape gode tilbud til pasienter / brukere.
- Systemfokus - ikke personfokus. Ved å fokusere på brukernes / pasientenes prosesser og ikke den enkelte tjenesteyter eller profesjon, oppnår man lettere en felles forståelse av hvordan arbeidsprosessen bør være og man unngår at man angriper hverandre og går i forsvar osv.
- Synliggjøre dagens praksis. Gjennom flytskjema synliggjøres dagens praksis. Det utløser ofte mange overraskelser og diskusjoner, og bidrar til bevisstgjøring både når det gjelder handlinger, målsettinger og forforståelser og verdier som ligger til grunn for arbeidsprosessene.
- Planlegge helt nye prosesser. Man kan å bruke flytskjema for å planlegge fremtidige prosesser, for eksempel ved omorganisering eller i utviklingen av helt nye tilbud.
Avklaringer før man tegner flyten
- Hvem er involvert i denne prosessen? Det er nødvendig at alle involverte parter deltar når man skal tegne en prosess som angår dem, av grunner som er beskrevet i forrige punkt. Pasienten / brukeren er jo oftest hovedpersonen, så det anbefales å invitere med noen representanter.
- Når man tegner en prosess kan man velge ulike perspektiver på den, avhengig av hva som er målet med forbedringsarbeidet (for eksempel bedre kontinuitet eller reduksjon av feil). Det er viktig at man er enige om formålet først.
- Man bør også være enige om å først tegne prosessen slik den fungerer i dag og ikke hvordan den burde være.
- Man tegner oftest prosessen ut fra pasientens/ brukerens perspektiv, men det er også mulig å velge andre perspektiv, for eksempel ulike yrkesgruppers arbeid i en prosess hvis dette er mer hensiktsmessig ut fra formålet.
Hvordan gå frem når man lager flytskjemaet
- De fleste foretrekker å kladde flytskjemaet ved hjelp av gule klistrelapper som man fester på et flipover-ark. Lappene kan flyttes rundt i flytskjemaet under arbeidets gang til man har blitt enige om hvordan prosessen ser ut. Deretter kan man bruke dataprogrammer, som Microsoft Word eller PowerPoint, for å tegne flyskjemaet elektronisk.
- Bestem prosessens start- og sluttpunkt, dvs hva som skal inngå i skjemaet. Skriv prosessens navn øverst på arket som en overskrift og dater flytskjemaet.
- Bestem hvilket detaljnivå flytskjemaet skal ha. Begynn gjerne med ett overordnet flytskjema som viser hele forløpet / flyten og fordyp dere siden i de delene av prosessen som dere vil fokusere mer på.
- Bruk gjerne symbolene beskrevet i neste punkt når du tegner prosessen.
- Få med hvem som er ansvarlig for de ulike elementene i hver boks (dvs husk både subjekt + predikat). Eks. Legen undersøker.
- Mens prosessen kartlegges kommer det ofte opp ideer om hvordan den kan forbedres. Det kan være lurt å skrive ned disse ideene, slik at man kan ta stilling til dem siden. Gode ideer kan illustreres med et eget symbol, for eksempel en snakkeboble som vist i neste punkt.
- Når man kartlegger prosesser, dukker det ofte opp mange uklarheter / ting man lurer på. Slike ting kan også markeres med et eget symbol, for eksempel en sky som vist under. Det er viktig at man setter av tid til å avklare alle disse punktene senere,for eksempel på personalmøter.
- Når dere har blitt enige om hvilke gule lapper som skal stå hvor, setter dere på piler for å vise prosessens retning.
- Renskriv det ferdige flytskjemaet, gjerne i Word eller Powerpoint ved hjelp av autofigurer (se avsnitt nedenfor).
- Analyser flyten (se avsnitt nedenfor)
Symboler i flytskjema
Betydningen av symbolene i et flytskjema er standardiserte. Nedenfor finner du noen av de mest brukte figurene i et flytskjema.
I tillegg er det presentert tanke- og snakkebobler som uttrykk for spørsmål og forslag til prosessen.

Analyse av flyten
Det er nyttig å reflektere sammen over det flytskjemaet som er laget. Man ser etter forskjellige ting når man tegner og analyserer, avhengig av hva som er målet med forbedringsarbeidet. Her er noen eksempler:
- Virkningsfulle tjenester: Er den kunnskapen som brukes foreldet? Vet vi at prosessen er kunnskapsbasert? Gjør alle det samme eller tilfeldigheter som rår? Har vi samme forståelse av det vi gjør?
- Trygge tjenester: Hvor kan det oppstå feil? Hvordan kan feil forebygges?
- Styrke brukerne: Hvor i prosessen har brukerne innflytelse over valg som gjøres i dag? Hvor og hvordan gir vi informasjon? Og hva med de pårørende? Hvordan opplever pasienter og pårørende prosessen, og hvordan kan vi involvere dem i forbedringsarbeidet? Hvor kan vi styrke brukerne?
- Tjenester som er samordnet og preget av kontinuitet: Er ansvar, myndighet og samhandling tydelig avklart? Er det unødvendige gjentakelser, ventetid? Hvor er det flaskehalser? Har man samme holdninger? Hvordan opplever brukerne dette?
- Utnytte ressursene på en god måte: Brukes alles kompetanse på den beste måten? Kan arbeidsoppgavene omfordeles? Er ressursene godt prioritert?
- Tilgjengelige tjenester og rettferdig fordeling: Hvordan er prioriteringer foretatt? Hvilke utfordringer ser vi for å sikre tilgjengelige tjenester og rettferdig fordeling?
Marker gjerne svarene på disse spørsmålene inn i flytskjemaet eller skriv dem inn på siden av arket.
Etter hvert blir flytskjemaet slik man ønsker at arbeidsprosessen skal være. Da er alle skyene / uklarhetene forduftet, og man har bygget om prosessen for å nå de målene man er enige om. Dette kan så danne utgangspunkt for et handlingsprogram/sjekkliste.
Å lage flytskjema på data
Det å tegne selve flytskjemaet i ulike dataprogrammer er ganske lett. Erfaringsmessig vil et flytskjema endre seg ganske mye underveis i arbeidet, så det anbefales å markere hvilken versjon det er med dato. Nedenfor finner du beskrivelse av hvordan du kan lage flytskjema i Microsoft PowerPoint, Excel og Word. Disse programmene er del av standard Microsoft Officepakke. Det er selvfølgelig mulig å lage flytskjema i annen programvare også.
NB: Husk at flytskjemaet er et arbeidsredskap og ikke trenger å være perfekt eller «riktig» utformet. Det viktigste er at skjemaet gir en felles forståelse av den arbeidsprosessen som er i fokus. Det er bare å være kreativ og bruke farger eller andre virkemidler i analysearbeidet.
På Microsoft Office Online finnes enkle og brukervennlige oppskrifter på norsk på hvordan du kan:
- Tegne et flytskjema i Word, Excel og PowerPoint
- Endre et flytskjema i Word, Excel og PowerPoint
Eksempel:
En psykiatrisk døgnenhet ved Universitetssykehuset i Nord-Norge ønsket å prøve ut brukerstyrt innleggelse, det vil si at brukeren gjennom avtale har mulighet for å innlegge seg selv ved direkte henvendelse til Døgnenheten, - og slik dreie brukermedvirkning til brukerstyring. Arbeidsgruppa hadde med seg en bruker av tjenestetilbudet som deltok svært aktivt gjennom hele prosjektarbeidet.
For å kartlegge hvordan senterets strukturplan i forhold til innleggelser fungerer fra et brukerperspektiv, utarbeidet prosjektgruppen et flytskjema fra brukeren ønsker innleggelse til svar foreligger. Flytskjemaet ble utarbeidet ut fra erfaringer beskrevet av brukeren i gruppa og kvalitetssikret ved fremlegg for inneliggende pasienter i døgnenheten.

For å sikre en felles forståelse ble flytskjemaet analysert og drøftet i senterets avdelingsråd,
personalmøter i Døgnenheten, Akutt-teamet, Poliklinikken og i møter med inneliggende pasienter i døgnenheten. Dette ga senteret følgende felles erkjennelse og utgangspunkt for forbedring:
- At brukernes behov må aksepteres som legitime behov
- At brukeren har mulighet for å innlegge seg selv når vedkommende kjenner et behov for det.
- At tilbudet organiseres slik at den kan avklare den enkeltes behov og som kan møte de behovene som er tilstede.
- Medvirke til at brukernes erfaring om egen mestring av sykdom blir anvendt og synliggjort.
Dette arbeidet er hentet fra gjennombruddsprosjektet ...med pasientens øyne...
Andre måter å tegne prosesser på
Siri Eggesvik viser hvordan tjenestedesignere tegner flyt i denne Vimeo-filmen:
undefined Foto: FolkehelseinstituttetFokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju . Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Validerte spørreskjema
Sist faglig oppdatert: 08.01.2018
Dersom du planlegger egne lokale brukerundersøkelser, kan det av flere grunner være fornuftig å vurdere å bruke ferdig utviklede og dokumenterte spørreskjemaer i stedet for å utvikle et eget skjema. Vår erfaring er at det er svært ressurskrevende å utvikle gode spørreskjemaer for brukerundersøkelser, og det krever spesifikk kompetanse som ikke finnes ved alle helseinstitusjoner.
Kunnskapssenteret har utviklet mange spørreskjemaer for å måle brukeres erfaringer med helsetjenesten i ulike typer institusjoner. Disse spørreskjemaene har dokumentert kvalitet (valide og reliable).
Alle våre spørreskjemaer er tilgjengelige som PDF-filer, og kan fritt benyttes eller tilpasses lokale formål.
Validerte spørreskjema fra Kunnskapssenteret:
- Brukererfaring i helse- og omsorgssektoren, inkludert spørreskjema (Spørreskjemabanken)
Se også:
Artikkelen ble først publisert 27.10.2009. Oppdatert 2.3.2015.
Anerkjennende Intervju (AI)
Sist faglig oppdatert: 26.09.2019
David Cooperriders forskning viser at man lærer best av situasjoner hvor man har lykkes. Det som fungerer godt i organisasjonen forsterkes når man fokuserer på det, og det utløses kreativitet og endringsvilje. I tradisjonelt forbedringsarbeid er det lange tradisjoner for å se etter problemer, undersøke omfanget av disse, finne årsakene og utvikle en ny praksis hvor man løser problemene.
Appreciative Inquiry (AI) er en tilnærming innen organisasjonsutvikling hvor man tror at den beste måten å løse problemer på er å ta utgangspunkt i det som fungerer.
De grunnleggende antakelsene som AI hviler på
- Bak et hvert problem ligger et ønske om noe bedre – utforsk og utvikle ønsket
- Et problem er aldri konstant - ta utgangspunkt i det som fungerer
- Spørsmålene skaper svar - spør om det som gir liv og energi
- Organisasjoner og mennesker søker alltid etter vekst - gi næring til dette behovet
- Prosess og resultat henger sammen – involver flest mulig i prosessen
Under «Overordnede metoder» på våre nettsider vil du finne Anerkjennende organisasjonsutvikling (AI) som kan brukes til utviklingsarbeid. Her beskrives bruk av Anerkjennende Intervju (AI) som verktøy i arbeidet med planleggingsfasen i Modell for kvalitetsutvikling.
Her beskrives bruk av AI som verktøy i arbeidet med planleggingsfasen i Modell for kvalitetsutvikling.
Det er nyttig av flere grunner:
- Man identifiserer og ivaretar de kloke grepene som gjøres når arbeidet er på sitt beste, samt hvilke forutsetninger som gjorde dette mulig. Dette kan forstekes og bygges inn i planlegging av ny praksis.
- Ved å anerkjenne det gode arbeidet som allerede gjøres styrkes bevisstheten om dette, man får lyst til å gjøre mer av det og eventuell motstand mot forbedringsarbeidet reduseres.
- Man dukker ned i den uformelle organisasjonens kultur ved å løfte fram engasjement, opplevelser, verdier mm og dette øker sjansene for at man skaper vedvarende forbedringer.
Hvordan / framgangsmåte
- Man kan gjøre dette ved å bevisstgjøre personalet om at problemet ikke er konstant og at de ofte lykkes. Hva gjør de da? Se eksempelet fra Ballerup kommune under.
- Man kan også legge til rette for å gjennomføre parvise intervjuer á 10-15 minutter, etter en intervjuguide som man har utviklet på forhånd. Spørsmålene dreier seg om når man opplevde at prosessen man ønsker å forbedre fungerte aller best og ga mest verdi og energi til pasienter, ansatte, ledere og organisasjonen. Etterpå arbeider man videre i grupper hvor man deler de gode erfaringene ved hjelp av korte oppsummeringer. Deretter diskuterer man hva som er de kloke grepene og forutsetningene for å lykkes. Dette skrives ned og samles inn.
Eksempler
1. Flytte fokus til alle de gangene det går bra; hva gjør dere da?
Ballerup kommune i Danmark har arbeidet for å sikre at alle medisindosene ble utdelt på en sykehjemsavdeling. De tegnet en stor kalender for en måned som de hang opp på vaktrommet. Personalet skulle sette et rødt kryss hvis de ikke hadde fått delt ut medisinene og et grønt kryss hvis det var gjort. På en måned skulle det deles ut 1116 doser. Den første måneden var det 50 røde kryss. Personalet reflekterte over at dette skyltes ulike typer avbrudd. Diskusjonen var til å begynne med preget av forsvar og at det ikke var noe de kunne ta ansvar for. Men da veilederen flyttet fokuset til alle de grønne kryssene og spurte hvordan de fikk det til, endret dette seg og de ble klar over at de selv hadde løsningene. Den neste måneden var det kun 10 røde kryss og den tredje måneden var det bare 3. De opplevde også at kulturen endret seg til at dette måtte de sørge for at ble gjort. De har fortsatt med målingene i 1½ år og i de siste 6 månedene har det i snitt vært 2 glemte medisindoser per måned.
2. AI-fokus i refleksjonsgruppe
For å bedre holdninger på et sykehjem, fikk personalet tilbud om å delta i en refleksjonsgruppe. De valgte å droppe fokuset med hvordan man skulle takle vanskelige pasienter, og ba den enkelte om å fortelle en historie der de hadde lyktes med å styrke brukerne. Hva gjorde du / andre? Hvordan reagerte pasienten? Hvordan var dette for deg osv? Ved å analysere disse erfaringene, utviklet de en sterkere etisk bevissthet om dette og personalet var veldig fornøyde med denne formen for veiledning. At en av dagpasientene deltok i gruppa var også en positiv faktor som bidro til at man holdt seg til det positive.
3. Parvise intervjuer om kloke grep og forutsetninger for å lykkes
Et psykiatrisk senter ønsket å styrke brukermedvirkning, fleksibilitet og lavterskel tilbudet i tjenestene. De hadde en fagdag som startet med foredrag bla om Appreciative Inquiry. Deretter arbeidet personalet med parvise intervjuer, gruppediskusjoner og plenumsfremlegg ut fra en guide (se vedlegg i Word- eller OpenDocument-format) som også hadde tidsangivelser for å sikre at alle kom til ordet og at tidene ble holdt. Hovedpunktene i guiden var
- Parvise intervju om gode erfaringer (2 x 10 min)
- Presentasjon av hverandres historier for gruppa (3 min / historie)
- Prioritering av en historie som legges fram i plenum
- Identifisering av kloke grep og forutsetninger for å lykkes i par
- Framlegg og refleksjoner i gruppa over hvordan tjenestene vil kunne være om et par år hvis den ble preget av de ideene og mulighetene som var kommet fram
- Parvise refleksjoner over hva en selv kan gjøre og hva man vil starte med i løpet av nærmeste framtid
4. En ledergruppe ønsket å styrke sin ledelse. Dagen var lagt opp på samme måte som i eksempel 3, men også med fokus på nærværstrening. Se guide om AI og ledelse (se vedlegg i Word- eller OpenDocument-format).
5. En kommune ønsker å skape en kultur for innovasjon. De vil involvere ledere og ansatte gjennom å bruke AI hvor alle forteller som sin beste erfaring med innovasjon.
Kultur for innovasjon
Sist faglig oppdatert: 10.11.2015
Dimensjonene danner et rammeverk som ledere kan bruke som et diagnostisk verktøy til å vurdere og styrke kultur for nyskaping innen og på tvers av egne organisasjoner.
De 7 dimensjonene ved en innovativ organisasjonskultur
-
Risikotaking
Handler om å etablere et organisatorisk klima hvor folk føler at de kan prøve ut nye ideer. Ledere i innovative organisasjoner viser at de er mer interessert i å lære av feil enn å straffe. -
Ressurser
Dette dreier seg om ressurser i den bredeste forstand av ordet: Klimaet for innovasjon forbedres dersom medarbeiderne vet at de har ressursene, myndigheten og selvstendigheten til å sette i verk innovative ideer, samt at de har de økonomiske midlene for å støtte arbeidet. -
Kunnskap
Kunnskap er drivstoff for innovasjon. Vi skaper bedre forutsetninger for innovasjon når informasjon, både innenfra og utenfor organisasjonen, er samlet, lett tilgjengelig, raskt å overføre og ærlig kommunisert. -
Mål
Å sette mål kan støtte innovasjon. Ledere på alle nivåer bør signalisere at innovasjon er svært ønskelig ved å sette ambisiøse mål innen spesifikke områder og utfordre organisasjonen til å finne måter å realisere målene på -
Belønning og anerkjennelse
Et belønningssystem vil oppmuntre medarbeidere til innovativ atferd. Belønningene må appellere til medarbeidernes egen motivasjon - enten det dreier seg om synlighet og anerkjennelse, eller andre goder og fordeler. -
Verktøy og metoder
I organisasjoner som yter godt er innovasjon et produkt av bevisst bruk av praktiske verktøy og metoder. Ledere må vurdere hvordan de bygger organisasjonens evne og kapasitet til innovasjon gjennom metoder og verktøy for kreativ tenkning, ledelse og gjennomføring. -
Relasjoner
En innovativ idé er sjelden et produkt fra et enslig geni. Man vil finne grobunn for innovasjon i miljøer der ansatte rutinemessig blir utsatt for et bredt spekter av annerledestenkning, fra mange ulike mennesker med forskjellig bakgrunn og synspunkter.
Det er verdt å merke seg at studier viser at ledere har en uforholdsmessig stor effekt på kulturen i organisasjoner og systemer. Gjennom sin adferd kan ledere skape forhold som enten hemmer eller fremmer innovasjon (Smith et al. 2008).
Litteratur
Maher Lynn (2010) Creating the culture for innovation, Health service review, May 2010, s. 8-9.
Smith, M, Busi, M, Ball, P, Van Der Meer, R (2008) Factors influencing an organisation's ability to manage innovation: A structured literature review and conceptual model, International Journal of Innovation Management,12(4):655-676.)
Litteraturtips
Lynn Mahers presentasjon om Innovasjonskultur fra International Forum on Quality and Safety 2010: «Creating the Culture for Innovation».
Strategisk analyse (SWOT-analyse)
Sist faglig oppdatert: 07.07.2016
Man kan bruke SWOT-analyse
- For å kartlegge og analysere organisasjonens status som del av en plan- og strategiprosess.
- For å kartlegge og analysere styrkene og svakhetene ved prosesser og prosjekter.
- For å kartlegge og analysere styrkene og svakhetene ved et tiltak før beslutning om iverksetting.
- Sammen med andre verktøy, for eksempel ROS-analyse, for å identifisere forbedringsområder i organisasjonen.
Interne og eksterne faktorer
SWOT -analysen grupperer nøkkelinformasjon i to hovedkategorier:
Interne faktorer
- Potensielle interne sterke sider. Sterke sider eller styrker er positive egenskaper, noe organisasjonen er god til og som kan gi trygghet internt i organisasjonen i forhold til måloppnåelse.
- Potensielle interne svakheter. Svakheter er det organisasjonen mangler eller utfører dårlig i forhold til måloppnåelsen.
Eksterne faktorer
- Potensielle eksterne muligheter som bør ivaretas i framtiden.
- Potensielle eksterne trusler eller hindringer som organisasjonen kan støte på hvis man søker å realisere foreliggende muligheter.
Målet for en SWOT-analyse er å identifisere de viktigste interne og eksterne faktorene som er avgjørende for å nå organisasjonens mål. De samme faktorene som i forhold til ett sett mål kan representere styrker eller muligheter, vil i en annen sammenheng kunne fremstå som svakheter eller trusler.
Man kan lete etter mulige interne svakheter og sterke sider bl.a. ved å fokusere på:
- Ressurser: finansielle, kompetansemessige eller bygningsmessige
- Verdiforankring
- Visjoner
- Metoder
- Service
- Materiell
- Effektivitet
- Tilgjengelighet
- Kvalitet
- Ansatte / personell
- Ledelse
- Ventetid
- Kapasitet
- Informasjon
- Endringsevne/ -vilje
- Omdømme
Man kan lete etter muligheter eller trusler bl.a. ved å fokusere på:
- Politiske og lovmessige rammer og betingelser
- Økonomiske rammer
- Utviklingsmuligheter, for eksempel tilgang på prosjektmidler
- Forventninger fra samarbeidsparter
- Teknologiutvikling
- Brukernes behov/ etterspørsel
- Arbeidsmarkedet
- Befolkningens forventninger
- Andre organisasjoner eller avdelingers handlinger
Fremgangsmåte
- Definer analyseområdet, dvs. hvilket av organisasjonens mål som organisasjonen skal analyseres i forhold til.
- Lag firefelts tabell jfr. malen. Bruk gjerne store ark eller tavle. Gjennomfør en idédugnad for hver kvadrant. Vær ærlig og realistisk i forhold til hva som er svakheter og styrker, muligheter og trusler. La alle komme med sine momenter, plassert i den kolonnen de ønsker. Ikke diskuter plassering, problemstillinger, løsninger eller tiltak.
- Vurder forslagene som er kommet frem gjennom idédugnaden. Slå sammen like, sjekk ut om det er felles forståelse for momentene. Fortsatt ingen diskusjoner om løsninger!Lag gjerne en prioritert liste for hver kvadrant der det viktigste punktet kommer først.
- Veien videre: En SWOT-analyse forutsetter brukernes evne til å gjøre den til et verktøy for å utvikle strategier. Tanken bak modellen er at en bør bygge opp organisasjonens strategier på det organisasjonen gjør best, og unngå strategier som er sterkt avhengig av områder hvor organisasjonen er svak.
En naturlig oppfølging av denne analysen kan være å ha en kreativ prosess hvor man utvikler muligheter og handlingsstrategier fremover. Det vil da være naturlig å stille følgende spørsmål:
- Hvordan kan vi bruke våre sterke sider?
- Hvordan kan vi forbedre svakhetene våre?
- Hvordan kan vi utnytte hver mulighet?
- Hvordan kan vi best møte de ulike utfordringene/ ”truslene"?
Dersom man ser på analysen i et tradisjonelt forbedringsperspektiv, vil det være naturlig å gripe tak i de svake sidene og gjennomføre forbedringsprosesser for å utjevne svakhetene, eller ta utgangspunkt i de sterke sidene og videreutvikle disse. Da kan det være nyttig å vurdere verktøyer som idédugnad, fiskebeinsdiagram, paretoanalyse for det videre arbeidet.
Begrensninger og fallgruver
SWOT-analyse er et verktøy for kategorisering og analysen også har sine begrensninger. Det er viktig å være oppmerksom på følgende ved gjennomgang av ulike SWOT-analyser:
- Ikke lag analysen før dere har definert mål. Dersom målet ikke er definert og tydelig for deltakerne kan bidragsyterne ha ulike mål i tankene under prosessen og resultatet kan bli lite hensiktsmessig.
- I SWOT blir ikke svakheter og styrker, muligheter og trusler vektet eller gradert. En bør være klar over dette slik at en ikke uten videre “balanserer” en sterk trussel med en svak mulighet.
- Muligheter utenfor organisasjonen kan ofte bli forvekslet med organisasjonens sterke sider. Her gjelder det å ha tungen rett i munnen og holde kategoriene atskilt.
- SWOT-analyser er av og til forvekslet med mulige strategier. SWOT beskriver nåsituasjonen, mens strategiene beskriver vurderingene som fører til valgene man faktisk tar for fremtiden. En SWOT-analyse kan gjerne føre til strategiske valg, men det er neste steg etter selve analysen.
- I konfliktfylte sammenhenger kan det være lurt at en nøytral person leder prosessen.
Litteratur
- John M. Bryson, in Defining Public Administration: Selections from the International Encyclopedia of Public Policy and Administration, ed. Jay M. Shafritz (Boulder, CO: Westview Press, 2000) p.211
- Kyrkjebø, Jane Mikkelsen , Kvalitetsutvikling i helsetjenesten, Fagbokforlaget (1998)
- Kvalitetsstyrte helseorganisasjoner- Til deg som medarbeider, Statens helsetilsyns utredningsserie, nr 3-98.
Verktøy for analyse
Fiskebeinsdiagram
Sist faglig oppdatert: 26.10.2016
Som ved flere av de andre kvalitetsverktøyene brukes diagrammet til å visualisere og organisere ideer og kunnskap. Den typiske anvendelsen av verktøyet er når en leder ber om hjelp av sitt team til å løse et problem. Ved å samle gruppens/ teamets ideer på en systematisk måte legger man til rette for den riktige diagnosen på problemet. En person tegner diagrammet på en tavle etter hvert som innspillene kommer. Teamet hjelper ved å komme med innspill og etter hvert vil hele diagrammet bli fylt ut.
Du kan bruke verktøyet når du vil
- Kartlegge mulige årsaker til et sammensatt problem.
- Synliggjøre sammenhengen mellom årsak/virkning.
- Legge grunnlaget for datainnsamling ved å identifisere mulige målepunkter.
- Systematisere hoved- og biårsaker for å få en mer helhetlig forståelse av et problem/ område.
Fremgangsmåte
1. Bestem det området du vil kartlegge (fokusområdet).
2. Plasser fokusområdet i en tekstboks til høyre, på enden av ”hovedbeinet”.
3. Hovedkategoriene av mulige årsaker blir tegnet som bein ut til siden av ”hovedbeinet”. De fem M- er: Menneske, maskin, miljø, metode og materiale er ofte et godt utgangspunkt for arbeidet med hovedkategoriene. Man kan selvfølgelig endre kategorienes navn etter hvert som arbeidet skrider frem. Nøkkelen er å ha fra tre til seks slike hovedkategorier som tar i seg alle de mulige årsaksfaktorene.
4. La deretter gruppen ha en idédugnad for å identifisere og definere alle de potensielle kilden til problemet.
5. De mulige årsaksfaktorene legges til som nye ”årsaksbein”.
6. Dette fortsetter så lenge som det er mulig å bryte ned faktorene ytterligere. Den praktiske maksimumsdybden av dette ”fiskebeinstreet” er vanligvis fire eller fem nivåer. Når fiskebeinsdiagrammet er ferdig så vil man ha et ganske fullstendig bilde av hva som er årsaken til problemet man ønsker å belyse.
7. Når alle fiskebein er på plass vil man gå over til en diskusjon av hvilke faktorer som er den største årsaken til problemet/området man fokuserer på. Disse årsakene blir markert og indikerer hva man må ta tak i for å løse/redusere problemet.
8. Gå gjennom hvert av de ytterste punktene/ beina, og sjekk at de utgjør årsaker som er spesifikke, målbare og kontrollerbare. Dersom de ikke er det, må man undersøke punktet, omformulere det og dele det opp i flere faktorer. Dette gjøres inntil alle ytterpunktene er spesifikke, målbare og kontrollerbare.
Betraktninger
- Fordeler: Kan med fordel anvendes til å forenkle idé- og utredningsprosesser gjennom å ha fokus på de aktuelle spørsmålene.
- Ulemper: Kan bli veldig komplekst. Det kan også være vanskelig å finne relasjonene mellom visse områder og få dem ned på papiret.
- Å bruke fiskebeinsanalyse kan være et nyttig ledd i en større prosess. Veien videre er ofte forbedringstiltak. Dersom du skal sette i gang forbedringer er det viktig å gjøre før og ettermålinger. Nyttige verktøy kan for eksempel være spørreskjema, SPC og paretoanalyse.
Litteratur
- Nancy R. Tague’s The Quality Toolbox, Second Edition, ASQ Quality Press, 2004, side 247-249.
- Statens helsetilsyns utredningsserie 3:98 Kvalitetsstyrte helseorganisasjoner - til deg som medarbeider.Kyrkjebø, Jane Mikkelsen , Kvalitetsutvikling i helsetjenesten, Fagbokforlaget (1998)
(Artikkelen ble første gang publisert i 2007)
Paretoanalyse
Sist faglig oppdatert: 10.05.2016
Paretoanalyse er et prioriteringsverktøy i forbedringsarbeid for å kunne skille "de vitale få" årsakene til problemene fra "de trivielle mange". Ofte skyldes 80 % av problemene 20 % av årsakene; derfor kalles dette også 80/20-regelen. Ved å finne de årsakene som skaper flest problemer og feil og gjøre noe med dem, får man mest effekt av forbedringstiltakene.
Pareto-prinsippet sier at i enhver gruppe av forhold som bidrar til en felles effekt, er det et fåtall av forholdene som bidrar til det meste av effekten. Det har sitt navn etter den italienske økonomen og sosiologen Wilfredo Pareto som på slutten av 1800-tallet beskrev at omlag 20 % av befolkningen eide om lag 80 % av jordeiendommene. Siden er det vist at det i svært mange forhold er en slik fordeling. Joseph M. Juran testet denne modellen innen kvalitetsarbeid og fant at fordelingen av årsaker til feil har et liknende mønster. Det gjelder å finne de viktigste årsakene til feil og svakheter og gjøre noe med dem, for da får man mest effekt av forbedringstiltakene.
Når kan Paretoanalyse brukes?
- Når man har et problem med mange mulige årsaker
- Når man vil finne hovedårsakene til problemet
- Når man vil finne ut hvor man vil sette inn ressursene for å redusere problemet og forbedre prosessen
- Illustrasjoner og modeller
Ved en Paretoanalyse lages det et Pareto-diagram som består av en x-akse med de ulike faktorene vi skal analysere satt opp som stolper rangert etter størrelse – de høyeste plasseres til venstre. Et Pareto-diagram kan se slik ut (obs: høyre akse er annerledes enn venstre akse):
Fordeler og ulemper med Paretoanalyse
Fordeler:
- Hjelper til å identifisere de betydningsfulle faktorene
- Bidrar til fokusering på viktige forhold i forbedringsarbeidet
Ulemper:
- Faktorer som er sjeldne, men som gir store negative konsekvenser, kan bli skjøvet ut av fokus
Fremgangsmåte
- Velg et forbedringsområde som skal analyseres
- Identifiser årsakene til problemet ved idedugnad eller ved eksisterende data
- Velg måleenhet og tidsperiode
- Samle data i faktorer/kategorier/årsaker
- Tegn diagram hvor x-aksen er ulike faktorer/kategorier/årsaker, ve. akse er antall eller prosent for hver faktor, mens høyre akse er akkumulert prosent.
- Lage et stolpediagram med avtagende høyde på stolpene fra venstre mot høyre
- Tegne et linjediagram i samme aksesystem av akkumulerte prosenter
- Man kan dra en linje fra 80 % på y-aksen fram til linjediagrammet og fra skjæringspunktet loddrett ned til x-aksen.
- Analyser diagrammet og finn ut hvilke faktorer/kategorier/årsaker som skal rettes på først. Husk at noen ganger skal en faktor pga stor betydning håndteres raskt selv om den forekommer sjelden.
Praktisk eksempel
Ved en operasjonsavdeling ønsket de å vurdere tiltak for å redusere antall strykninger på operasjonsprogrammet. De registrerte alle årsaker til alle strykninger i 2005. Av 22 tenkte muligheter for strykninger opptrådte 17 i løpet av året.
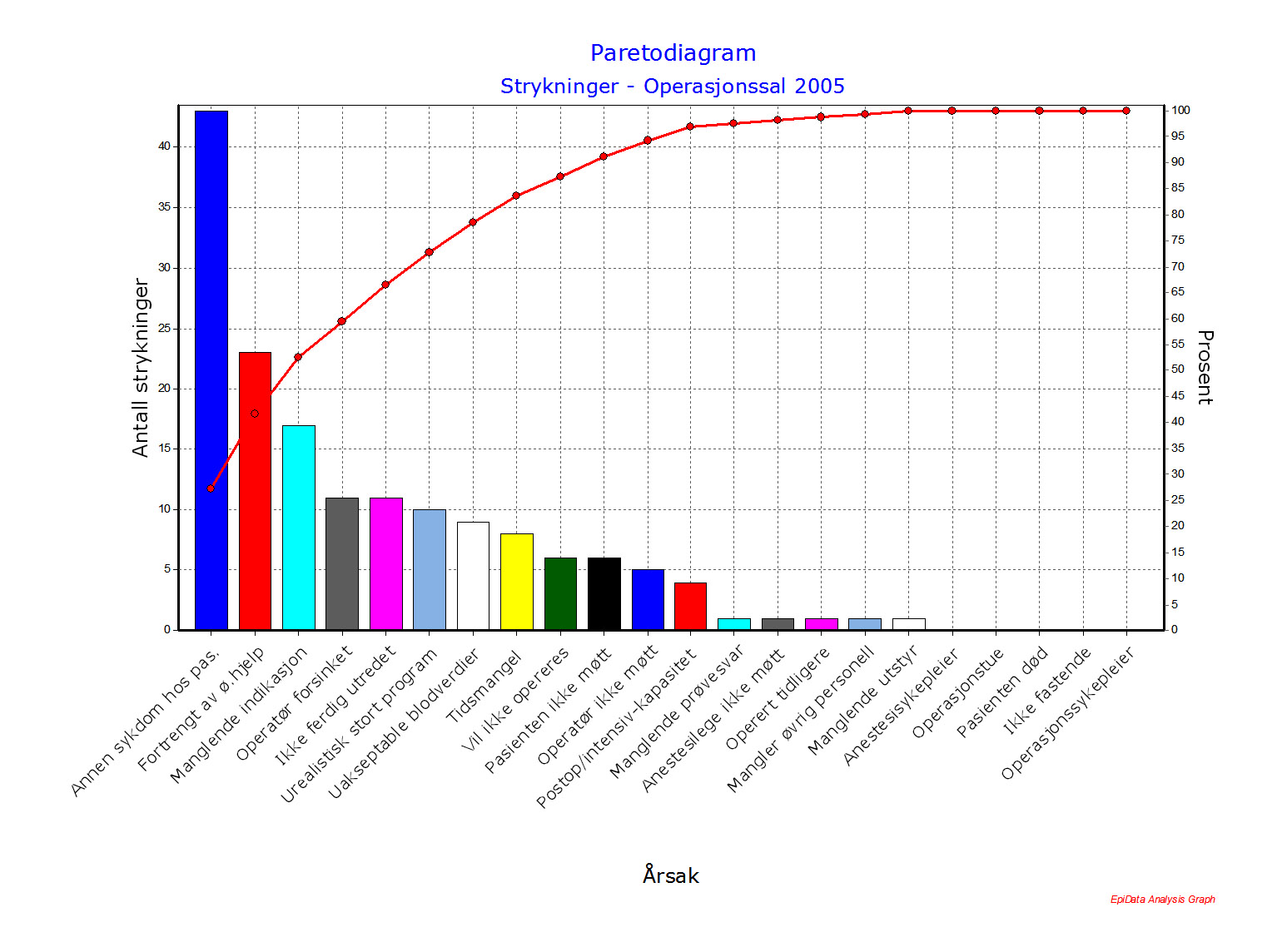
Diagrammet over er laget i programvaren EpiData Analysis, som er gratis og som kan lastes ned på www.epidata.dk. Brukerveiledning og mer informasjon om programvaren finner du på Folkehelseinstituttets nettsider..
ROS-analyse
Sist faglig oppdatert: 07.07.2016
ROS-analysen er i hovedsak en kvalitativ risikovurdering, bygget på faglig skjønn og erfaring. Det har vist seg å være et effektivt verktøy for å definere forbedringsområder.
Begreper
- Risiko er et uttrykk for den fare som uønskede hendelser representerer for mennesker, miljø og materielle verdier. Risikoen uttrykkes ved sannsynlighet for og konsekvensene av de uønskede hendelsene.
- Sårbarhet er et uttrykk for et systems evne til å fungere og oppnå sine mål når det utsettes for påkjenninger.
Hvorfor ROS-analyse
- For å oppfylle en rekke lover og forskrifter som stiller krav om gjennomføring av risikoanalyser, både i forhold til beredskap og kartlegging av behov for forbedring. (Se også Forskrift om internkontroll i sosial- og helsetjenesten)
- For å styrke virksomhetens risikostyring. Det betyr å identifisere og analysere risiko.
- For å bevisstgjøre de ansatte om risiko og sårbarhet i egen virksomhet og motivere for nødvendig endring og forbedring.
- For å vurdere om ny teknologi eller teknikker skal tas i bruk, både i forhold til tekniske og menneskelige faktorer.
- For å redusere uønskede hendelser, dersom den følges opp av konkrete forebyggende tiltak
Fremgangsmåte og betraktninger
- Definer et analyseområde, dvs et organisatorisk, geografisk eller funksjonelt nivå som skal analyseres. Involver flest mulig som er berørt av det gitte området for best mulig kartlegging.
- Definert de uønskede hendelsene som kan inntreffe. Hver uønskede hendelse konkretiseres og formuleres så presist som mulig.
- Gjennomfør en analyse av hver hendelse ut fra punktene nedenfor. Lag gjerne et standardskjema / standardoppsett som er felles for analysen av alle hendelsene.
- Mulige årsaker til hendelsene listes opp. For hver årsak beskrives de eksisterende og nye forebyggende tiltak.
- Hvor ofte inntreffer hendelsen? Angi hyppighet hvis det er gjort målinger (f.eks. avviksregistrering).
- Konsekvensene av den uønskede hendelsen beskrives. Definer dette for ulike konsekvensområder, som for eksempel pasient, personell, materiell, tjenesteproduksjon og nærmiljø.
- Skadebegrensende tiltak, eksisterende og nye mulige tiltak beskrives.
- Risikoanalyse basert på vurdering av sannsynlighet og konsekvens: Anslå sannsynligheten og konsekvensen for at hendelsen kan inntreffe. På bakgrunn av anslått sannsynlighet og konsekvenser anslås risikoen for den uønskede hendelsen. Tabell 1 nedenfor viser eksempel på en slik risikoanalyse kan gjøres. (klikkbart til eksempelet)
- Risikoreduserende tiltak foreslås i prioritert rekkefølge av den som utfører analysen.
- Skaff oversikt over de ulike hendelsene som er blitt beskrevet, og sorter dem ut fra risikonivå, årsaksfaktorer, foreslåtte tiltak og/ eller tema.
- Analyser hendelsene. Vurder om ansvarsforholdene er klart nok definerte. Analysen vil være en del av grunnlaget når ansvarlig leder tar beslutning om videre oppfølging og tiltak. SWOT-analyse kan være et nyttig verktøy i arbeidet med å planlegge tiltak.
Betraktninger
- Forberedelser: En god forankring i ledelsen er avgjørende. Det er ledelsen som har ansvaret for kartleggingen av organisasjonens risiko og sårbarhet, og ledelsens engasjement vil være nødvendig for å gi kartleggingen legitimitet i resten av organisasjonen.
- Ofte vil det være nødvendig med en person som kan gi veiledning og være pådriver i avdelingene. Dette behovet reduseres etter hvert som avdelingene blir kjent med verktøyet.
- ROS-analysen forutsetter regelmessig oppfølging. Nye faktorer som teknologi, endret ressursgrunnlag og nye oppgaver kan endre grunnlaget for analysen.
Risikoanalyse/-matriser
Risikoanalyse er basert på skjønn, og prøver å forutse hendelser frem i tid. Det er nyttig at de som sitter nær problemet gjør en vurdering av risiko, at risikoen synliggjøres og dermed kan gi grunnlag for prioritering av tiltak. En skal imidlertid være forsiktig med å tillegge risikoanalysen et høyere presisjonsnivå enn den faktisk har.
Risikoanalyser gjøres ulikt på forskjellige steder. Her følger et eksempel på hvordan man kan gå frem for å gjøre en risikoanalyse med en matrise med 4 x 4 nivåer for å vurdere risiko basert på sannsynlighet og konsekvens. I det vedlagte eksempelet (vedlegg) fra Sørlandet sykehus HF er det brukt en matrise med 3 x 3 nivåer, mens man andre steder også bruker matriser med 5 x 5 nivåer.
Tabellen viser sannsynligheten for at en hendelse inntreffer vurdert opp mot konsekvensene den får dersom den inntreffer. Det gis en skår for hvordan man vurderer konsekvensene og for sannsynligheten for hendelsen og disse summeres til et tall som uttrykk for risiko:
Konsekvens:
- Katastrofalt Skår =4
- Kritisk Skår =3
- Farlig Skår =2
- Lite farlig Skår =1
Sannsynlighet:
- Svært sannsynlig (hendelsen inntreffer flere ganger hvert år): Skår =4
- Meget sannsynlig (hendelsen inntreffer årlig eller sjeldnere) Skår =3
- Sannsynlig (hendelsen inntreffer en gang pr 10 år eller sjeldnere): Skår =2
- Lite sannsynlig (hendelsen inntreffer en gang per 50 år eller sjeldnere): Skår =1

Skår for konsekvens og sannsynlighet summeres. Dersom hendelsen får skår :
- 6-8 (rød farge) vurderes risikoen som høy. Høy risiko vil som oftest kreve strakstiltak.
- 4-5 (oransje farge)som middels. Risikoreduserende tiltak skal vurderes ved middels risiko.
- 2-3 (grønn farge) som liten. Ved liten risiko er det ofte ikke nødvendig å iverksette risikoreduserende tiltak, så fremt krav i lov og forskrift er oppfylt.
I eksempelet er det angitt verdier for de ulike gradene av konsekvens og sannsynlighet. Her er det også ulik praksis.
- Fordelen med å angi veiledende verdier er at de ulike aktørene skal ha et mest mulig likt vurderingsgrunnlag for sammenliknbare hendelser.
- Ulempen ved å angi slike veiledende verdier er at ulike hendelser med ulikt ”akseptnivå” kanskje ikke egner seg til å bli vurdert etter samme skala. Vurderingen vil dermed kunne bli misvisende
(Første gang puiblisert 2007)
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
Strategisk analyse (SWOT-analyse)
Sist faglig oppdatert: 07.07.2016
Man kan bruke SWOT-analyse
- For å kartlegge og analysere organisasjonens status som del av en plan- og strategiprosess.
- For å kartlegge og analysere styrkene og svakhetene ved prosesser og prosjekter.
- For å kartlegge og analysere styrkene og svakhetene ved et tiltak før beslutning om iverksetting.
- Sammen med andre verktøy, for eksempel ROS-analyse, for å identifisere forbedringsområder i organisasjonen.
Interne og eksterne faktorer
SWOT -analysen grupperer nøkkelinformasjon i to hovedkategorier:
Interne faktorer
- Potensielle interne sterke sider. Sterke sider eller styrker er positive egenskaper, noe organisasjonen er god til og som kan gi trygghet internt i organisasjonen i forhold til måloppnåelse.
- Potensielle interne svakheter. Svakheter er det organisasjonen mangler eller utfører dårlig i forhold til måloppnåelsen.
Eksterne faktorer
- Potensielle eksterne muligheter som bør ivaretas i framtiden.
- Potensielle eksterne trusler eller hindringer som organisasjonen kan støte på hvis man søker å realisere foreliggende muligheter.
Målet for en SWOT-analyse er å identifisere de viktigste interne og eksterne faktorene som er avgjørende for å nå organisasjonens mål. De samme faktorene som i forhold til ett sett mål kan representere styrker eller muligheter, vil i en annen sammenheng kunne fremstå som svakheter eller trusler.
Man kan lete etter mulige interne svakheter og sterke sider bl.a. ved å fokusere på:
- Ressurser: finansielle, kompetansemessige eller bygningsmessige
- Verdiforankring
- Visjoner
- Metoder
- Service
- Materiell
- Effektivitet
- Tilgjengelighet
- Kvalitet
- Ansatte / personell
- Ledelse
- Ventetid
- Kapasitet
- Informasjon
- Endringsevne/ -vilje
- Omdømme
Man kan lete etter muligheter eller trusler bl.a. ved å fokusere på:
- Politiske og lovmessige rammer og betingelser
- Økonomiske rammer
- Utviklingsmuligheter, for eksempel tilgang på prosjektmidler
- Forventninger fra samarbeidsparter
- Teknologiutvikling
- Brukernes behov/ etterspørsel
- Arbeidsmarkedet
- Befolkningens forventninger
- Andre organisasjoner eller avdelingers handlinger
Fremgangsmåte
- Definer analyseområdet, dvs. hvilket av organisasjonens mål som organisasjonen skal analyseres i forhold til.
- Lag firefelts tabell jfr. malen. Bruk gjerne store ark eller tavle. Gjennomfør en idédugnad for hver kvadrant. Vær ærlig og realistisk i forhold til hva som er svakheter og styrker, muligheter og trusler. La alle komme med sine momenter, plassert i den kolonnen de ønsker. Ikke diskuter plassering, problemstillinger, løsninger eller tiltak.
- Vurder forslagene som er kommet frem gjennom idédugnaden. Slå sammen like, sjekk ut om det er felles forståelse for momentene. Fortsatt ingen diskusjoner om løsninger!Lag gjerne en prioritert liste for hver kvadrant der det viktigste punktet kommer først.
- Veien videre: En SWOT-analyse forutsetter brukernes evne til å gjøre den til et verktøy for å utvikle strategier. Tanken bak modellen er at en bør bygge opp organisasjonens strategier på det organisasjonen gjør best, og unngå strategier som er sterkt avhengig av områder hvor organisasjonen er svak.
En naturlig oppfølging av denne analysen kan være å ha en kreativ prosess hvor man utvikler muligheter og handlingsstrategier fremover. Det vil da være naturlig å stille følgende spørsmål:
- Hvordan kan vi bruke våre sterke sider?
- Hvordan kan vi forbedre svakhetene våre?
- Hvordan kan vi utnytte hver mulighet?
- Hvordan kan vi best møte de ulike utfordringene/ ”truslene"?
Dersom man ser på analysen i et tradisjonelt forbedringsperspektiv, vil det være naturlig å gripe tak i de svake sidene og gjennomføre forbedringsprosesser for å utjevne svakhetene, eller ta utgangspunkt i de sterke sidene og videreutvikle disse. Da kan det være nyttig å vurdere verktøyer som idédugnad, fiskebeinsdiagram, paretoanalyse for det videre arbeidet.

Begrensninger og fallgruver
SWOT-analyse er et verktøy for kategorisering og analysen også har sine begrensninger. Det er viktig å være oppmerksom på følgende ved gjennomgang av ulike SWOT-analyser:
- Ikke lag analysen før dere har definert mål. Dersom målet ikke er definert og tydelig for deltakerne kan bidragsyterne ha ulike mål i tankene under prosessen og resultatet kan bli lite hensiktsmessig.
- I SWOT blir ikke svakheter og styrker, muligheter og trusler vektet eller gradert. En bør være klar over dette slik at en ikke uten videre “balanserer” en sterk trussel med en svak mulighet.
- Muligheter utenfor organisasjonen kan ofte bli forvekslet med organisasjonens sterke sider. Her gjelder det å ha tungen rett i munnen og holde kategoriene atskilt.
- SWOT-analyser er av og til forvekslet med mulige strategier. SWOT beskriver nåsituasjonen, mens strategiene beskriver vurderingene som fører til valgene man faktisk tar for fremtiden. En SWOT-analyse kan gjerne føre til strategiske valg, men det er neste steg etter selve analysen.
- I konfliktfylte sammenhenger kan det være lurt at en nøytral person leder prosessen.
Litteratur
- John M. Bryson, in Defining Public Administration: Selections from the International Encyclopedia of Public Policy and Administration, ed. Jay M. Shafritz (Boulder, CO: Westview Press, 2000) p.211
- Kyrkjebø, Jane Mikkelsen , Kvalitetsutvikling i helsetjenesten, Fagbokforlaget (1998)
- Kvalitetsstyrte helseorganisasjoner- Til deg som medarbeider, Statens helsetilsyns utredningsserie, nr 3-98.
Verktøy for nytenking og enighet
Fokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju . Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Hjemmesiden til Bruker spør bruker
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Tenkehattene
Sist faglig oppdatert: 29.10.2019
«De seks tenkehattene» er et enkelt verktøy som tar utgangspunkt i arbeidet til Edward de Bono. De Bono, som har bakgrunn fra medisin og psykologi, er en ledende internasjonal autoritet på kreativ tenkning og tenkeferdigheter.
Når man bør bruke verktøyet
For å oppnå forbedringer i tjenestene, må vi endre måten vi gjør ting på. Dette innebærer å finne på og vurdere nye ideer.
«De seks tenkehattene» kan hjelpe til med å utvikle vår forståelse av en problemstilling, finne ideer og bidra til å finne ut om ideene er gjennomførbare. Du kan bruke arbeidsmåten til ethvert tema som krever å bli belyst fra ulike perspektiver.
Særlig når en står overfor komplekse situasjoner, er det nyttig å kunne ta i bruk de ulike mønstrene for tenkning, én etter én.
Ett perspektiv om gangen
De Bonos seks hatter representerer kunstige forskjeller i felles tankemønstre. De seks tenkehattene er utformet slik at alle tenker parallelt med bare én hatt eller ett perspektiv om gangen.
Eksempler på bruk av hattene:
- Et medlem i en organisasjon foreslår en ny måte å gjøre ting på (grønn hatt), men blir ofte møtt med en kritisk innvending lagt frem av andre medlemmer av teamet (svart hatt). Om dette blir et tilbakevendende mønster kan det sette stopper for kreative og nytenkende prosesser i organisasjonen.
- En annen organisasjon kan kanskje ha lett for å sette i verk ideer uten å tenke kritisk gjennom konsekvensene, og dermed bruke mye energi uten å oppnå de ønskede resultatene.
De ulike perspektivene er nyttige og nødvendige i prosessen. Ved å strukturere de kreative prosessene og vurdere flere perspektiver, kan du og teamet ditt se ideene fra et balansert synspunkt, og ta de beste og mest levedyktige ideene videre.
Man definerer selv hvilke perspektiver en skal innta og i hvilken rekkefølge. I løpet av prosessen går man gjennom alle perspektivene.
De seks hattene
 | Hvit hatt bidrar til å skaffe informasjon om tilgjengelig kunnskap.
|
 | Grønn hatt hjelper til å få frem nye ideer i en kreativ fase:
|
 | Gul hatt innebærer å vurdere ideene positivt:
|
 | Svart hatt innebærer å vurdere mulige feil og hendelser som kan oppstå.
|
 | Rød hatt innebærer en følelsesmessig og verdimessig vurdering.
|
 | Blå hatt innebærer en logisk/ rasjonell vurdering: Her samles synspunkt og bidrag fra ulike deltakerne.
|
Slik kan du bruke verktøyet
- Begynn med å organisere arbeidet (blå hatt).
- Bli enige om hvem som skal lede gruppen.
- Definer hvilken problemstilling dere skal jobbe med.
- Bli enige om den mest nyttige rekkefølgen av hatter å bruke:
- Noen hatter har naturlige motsetninger: gult er positivt, mens svart har mer negative aspekter. Rødt er følelsesdrevet, mens hvitt er faktadrevet.
- Et generelt tips er at hvis du bruker én hatt, bør du også bruke motsatt hatt for å skape balanse.
- En nyttig sekvens av hatter og hattebytte for idéhøsting kan være: grønn, gul, svart, hvit og til slutt den røde og blå for å vurdere om ideen skal videreutvikles fremover.
- Bli enige om hvor lang tid man skal bruke på hver hatt. Leder styrer tidsbruken.
- Det er best med en tidsfrist for hver hatt, slik at folk vet at diskusjonen vil komme rundt til deres ønskede perspektiv snart. Bruk gjerne ca 4-5 minutter for hver hatt og gjenta deretter sekvensen om nødvendig.
- Diskuter problemstillingen og mulige løsninger ut fra hvert perspektiv. Still ledende spørsmål for å aktivere ulike hatter:
- Hva er fakta? Hva vet vi? (hvit)
- Hva synes du om dette? Hva er din magefølelse? (rød)
- Hva kan gå galt? (svart)
- Lag en liste over alle fordelene (gul)
- Finnes det en annen måte å se dette på? (grønn)
- Kan du oppsummere våre funn så langt? Hva synes mest fornuftig ut fra det vi vet nå? (blå)
- Om du går tom for ideer bør dere vurdere å bruke den kreative grønne hatten for å komme videre.
- Bruk gjerne hatter på nytt dersom du mener at videre leting er nødvendig.
- Vi vil ofte ha naturlige preferanser for en type hatt, men alle vil ha nytte av å praktisere ulike tenkemåter. Fraråd derfor folk fra å karakterisere seg selv som en spesiell hatt.
- De seks hattene kan brukes i ulik rekkefølge ut fra ulike situasjoner.
- Verktøyet kan også brukes av enkeltpersoner for å generere ideer eller ta avgjørelser.
- Uten tidsstrukturen og varsel for når en skal skifte hatt/perspektiv, er det en fare for at samtalen blir «sittende fast». Når du har sett på en situasjon for lenge ut fra et bestemt perspektiv er det viktig å prøve på andre hatter.
Veien videre
- Etter å ha gjennomgått alle ideer ved hjelp av de seks hattene vil vi ofte sitte igjen med noen få som det kan være realistisk å prøve ut. Gjør gjerne flere småskalatester etter PDSA-sirkelen.
- Verktøyet kan også kombineres med en strategisk (SWOT)-analyse.
Litteratur
de Bono, Edward (1987). Six Thinking Hats. London: Penguin.
de Bono, Edward (2006). Seks tenkehatter. Oslo: Flux forlag
Maher, Lynn et.al. (2008). Hvordan tenke annerledes om det alle ser [kompendium/hefte]. Oslo: Nasjonalt kunnskapssenter for helsetjenesten.
Idédugnad
Sist faglig oppdatert: 07.07.2016
Idédugnad brukes
- Når det er ønskelig å skaffe seg et mangfold av ideer
- Når det er ønskelig å utløse kreativitet og originale ideer
- Når det er ønskelig å skape et bredt engasjement i hele personalgruppen
Typiske situasjoner er
- I et personalmøte når man ønsker å trekke flest mulig ansatte inn i et forbedringsarbeid
- I innledningen av et forbedringsarbeid, når man ønsker å få ideer til hva man trenger å forbedre
- Når man har avklart hva som skal forbedres, men vil ha flest mulig ideer på hvordan forbedringene skal skje
Fremgangsmåte
Nødvendig materiale: tavle eller flippover, tusj, tape og veggplass.
- Klargjør hensikten med idédugnaden.
- Gjennomgå reglene:
- Ikke kritiser andres ideer, ikke diskuter eller evaluer ideene
- Ingen ideer er dumme. Jo villere, jo bedre i denne fasen
- Alle ideer tas vare på.
- Det er lov å bygge videre på/utvide andre ideer, slå ideer sammen og også dele opp ideer og bruke deler av andres ideer som egne
- Skriv ned hver idé på tavle eller flippover. (ved å skrive ideene på post-it lapper under idédugnaden kan det følges opp med et affinitetsdiagram siden)
- La alle etter tur presentere en idé. Fortsett prosessen til alle har fått tømt seg for sine ideer.
- Gå gjennom de ideene der dette trengs for å få en felles forståelse. Dette løses best ved å spørre hva, hvorfor og hvordan. Sørg for at alle er omforent i forståelsen av ideene som er kommet opp
- Tillat et minutts stillhet så alle kan samle tankene om ideene som er utarbeidet
- Gå gjennom ideene for å se om noen hører sammen og overlapper hverandre.
- Skill ut de beste ideene for videre bearbeiding. Dette kan skje ved stemningsvurdering eller dersom det er vanskelig å se hvem som har størst oppslutning, ved å stemme over det.
Betraktninger
- Deltakerne kan gå fort tom for ideer. Gi tid, våg å la det være stille og la folk tenke. Oppfordring om å bygge på andres ideer setter ofte i gang nye innspill.Det er tre mulige tilnærminger for selve innsamlingen av ideer. Fritt fram vil skape størst spontanitet, kreativitet og gjøre det enklest å bygge på andres ideer. Ulempen er at enkeltindivider lettere kan dominere, mange kan snakke i munnen på hverandre og ideer kan gå tapt.
- Strukturert gjøres ved at det går på rundgang å komme med sine forslag. Alle vil delta og det er lettere å konsentrere seg om det andre kommer med av innspill. Ulempen vil være at man kan få lite fremdrift, det er vanskeligere å bygge på andres ideer og det kan være flaut å si pass, mens andre har masse ideer igjen. Se for øvrig nominell gruppeteknikk.
- Skriftlig gjør at følsomme forslag ift vanskelige temaer lettere kan komme fram. Kan brukes i større grupper hvor vi har erfaring for at mange ellers er passive. Svakheten er her at det kan være vanskelig å bygge videre på andres ideer. Dette kan kompenseres for ved å gå gjennom alle forslagene og åpne for en ekstra runde for assosiasjoner fra andre ideer.
- Uansett hvilken tilnærming man velger er det viktig å gi deltakerne tid og ro til å tenke før innsamling av ideer begynner.
- I noen arbeidsmiljøer ser man lett begrensningene. Dersom det lett kommer opp kritikk og innvendinger er det viktig å minne om kjørereglene.
- Deltakerne kan gå fort tom for ideer. Gi tid, våg å la det være stille og la folk tenke. Oppfordring om å bygge på andres ideer setter ofte i gang nye innspill.
Visuell utforskning - bilder som kreativt verktøy
Sist faglig oppdatert: 26.09.2019

Bruk av bilder er et kreativt verktøy for å utforske ulike typer problemstillinger. Bildene brukes som metaforer, uttrykker deltakernes holdninger til temaet som gjelder og inspirerer til assosiasjoner og ideer. Dermed aktiviseres den nonverbale, intuitive tenkningen.
Deltagerne i visuell utforskning involveres i en aktiv dialog for å få en felles forståelse av en kompleks situasjon. Dette skaper et godt grunnlag for å ta beslutninger i forbedringsarbeidet.
Når kan man bruke dette verktøyet?
Det kan for eksempel være for å:
- utvikle en visjon
- avklare problemstillinger og forstå den sammenhengen de er i
- få fram hvordan de opplever at prosjektet de deltar i fungerer og eventuelt hva de trenger veiledning på
- få fram hvordan de opplever at samarbeidet innad i forbedringsteamet fungerer
- få fram holdninger til et fenomen, for eksempel brukermedvirkning eller samhandling
- beskrive hvordan kulturen oppleves
- få fram opplevelser av en situasjon, for eksempel hva som er det beste og det vanskeligste med den jobben den enkelte har
Bildene kan også brukes som et ledd i å tenke annerledes (se verktøyet «Tilfeldige ord, bilder eller objekt» på side 18 i rapporten «Hvordan tenkte annerledes om det alle ser »).
Bildene
Det bør være mange bilder tilgjengelig å velge fra, slik at deltakerne har gode muligheter for å finne et bilde som treffer det som er viktig for dem.
Forarbeid
Vi fastsetter problemstillingen for arbeidet (se over). Oppgaven spesifiseres som tydelige spørsmål. Hvis temaet er vårt er arbeid med kvalitetsutvikling, kan man for eksempel be dem velge bilder som viser:
- styrker og svakheter ved vårt arbeid med kvalitetsutvikling
- den viktigste utfordringen vi står overfor
- hvordan kvaliteten på tjenestene har vært (fortid), er (nåtid) og bør være (framtid)
- hvordan brukernes behov blir møtt / ikke møtt
Man bør ha et stort rom med plass til å legge bildene utover bordet eller gulvet.
Dersom det er mange deltakere er det fint med grupperom, evt. gruppebord i plenum.
Tidsbruk for en sesjon er ca. 90 minutter, men er avhengig av antall deltakere, hvor mange bilder hver deltaker skal velge og hvor grundig man går inn i den felles diskusjonenen.
Hvordan gjør man det?
- Bildene legges utover gulvet.
- Lederen for samlingen forklarer oppgaven og hensikten med den.
- Alle deltakerne blir bedt om å velge ut et eller flere bilde(r) hver som de intuitivt forbinder med oppgaven.
- De instrueres i å ikke snakke sammen mens de velger bilder. Rolig instrumental bakgrunnsmusikk kan være bra.
- En deltaker viser bildet til de andre i gruppen og beskriver sine assosiasjoner til bildet. På denne måten uttrykkes metaforer og holdninger til temaet.
- De andre i gruppen forteller hvilke assosiasjoner de har til dette bildet, og fokus er her på utforskning av perspektiver og mulige betydninger, ikke å gi råd eller løse problemer. Beregn ca 5 minutter pr. bilde.
- Denne prosessen gjentas til alle har fått vist fram sitt bilde. Be dem reflektere over mønstre og forbindelser som oppstår i dialogen for å utvikle en felles forståelse.
- Hvis det er en større samling, kan man be hver gruppe velge ut ett bilde som de presenterer i plenum.
- En person bør ha rolle som sekretær og skrive ned framleggene.
- Dialogen bør fortsette i plenum med spørsmål som
- Hva oppdaget dere i forhold til emnet?
- Hvilke forskjellige oppfattelser ble uttrykt i gruppene?
- Hva var verdifullt i denne prosessen?
Mange vil ønske seg en fargekopi av bildene de valgte, og den som leder sesjonen kan gjerne skanne inn eller kopiere de valgte bildene.
Kilde:
Paulus C.A. & Hordt D.M. (2001). Visual Explorer. En visuel tilgang til komplekse udfordringer (brukermanual)
Dialogkonferanse
Sist faglig oppdatert: 01.06.2016
Dialogkonferanser er både en metode for brukermedvirkning og en måte å organisere læringsprosesser på innen organisasjoner, og mellom organisasjoner og deres brukere.
Metoden brukes for å utvikle betingelsene for et mer likeverdig samarbeid mellom f.eks. brukere og ansatte. Vekten legges da på opplæring og metodetrening, organisasjonsutvikling og lederutvikling.
Metoden bidrar til å bryte ned skillet mellom ulike maktposisjoner. Et bærende prinsipp er likeverdighet og møtet skal være av ikke-hierarkisk karakter. En viktig målsetning er å tilrettelegge for at alle skal få ordet, også de vanligvis ikke tar ordet og de som ikke har så høy status. Metoden kan brukes i forhold til ulike målgrupper og sammenhenger. Dialogkonferansen blir en anledning til å gi alle berørte parter muligheter til innflytelse i beslutningsprosesser.
Metoden brukes også for å sette i gang et praktisk utviklingsarbeid sammen med brukerne eller innbyggerne. Metoden kan da brukes i en oppstartkonferanse eller for evaluering av utviklingsarbeidet.
Bakgrunn
Dialogkonferanse har røtter i aksjonsforskning. Utgangspunktet er at forskningen alene ikke kan forvalte den fulle sannhet om et (sosialt) fenomen eller problem, eller oppskriften på hvordan problemet skal løses. Man må gå inn i et samspill med de som har kunnskap om fenomenet/problemet.
I Norge er det særlig Arbeidsforskningsinstituttet (AFI) som har utviklet og anvendt dialogkonferanse som metode innen organisasjonsutvikling (1). Konferanseformen er videreutviklet og anvendt som metode i kvalitetsutvikling, spesielt for å sikre brukermedvirkning og fremme samarbeid på tvers av organisasjoner. Dialogkonferanser er også mye brukt i helsefremmende og forebyggende arbeid (2).
Hva skjer på dialogkonferansen?
Felles for alle dialogkonferanser er at de er sammensatt av sesjoner som er bygd opp rundt samme lest. En sesjon behandler et tema og består av tre ulike trinn:
- Konferanseledelsen gir korte instruksjoner i plenum om hvilket tema som skal diskuteres, hvilken gruppesammensetning som benyttes og hvilke spilleregler som skal gjelde for arbeidet i gruppene.
- Deltagerne arbeider i grupper. Strukturerte arbeidsmetoder, som for eksempel nominal gruppeprosess, brukes som regel i minst ett av gruppearbeidene. Alle gruppene arbeider med det samme tema i hver sesjon. Resultatet av arbeidet i gruppene skrives ned, og man forbereder presentasjoner.
- Gruppene rapporterer så i plenum. Rapportørene velges av gruppene selv. Framleggene er meget korte (2-3 minutter) og understøttes av lysark eller flipover-ark. Det legges ikke opp til spørsmål eller diskusjon i tilknytning til framleggene, bortsett fra nødvendige tillegg fra egen gruppe om åpenbare feil og mangler.
Denne strukturen gjør det mulig for konferansedeltagerne å bruke mesteparten av tiden i grupper uten at det går ut over den interne sammenhengen i konferansen.
Ulike faser i arbeidet med dialogkonferanse
Arbeidet med å arrangere en dialogkonferanse kan beskrives i fem faser:
Fase 1. Forberedelse
Fase 2. Planlegging og opplæring
Fase 3. Gjennomføring av dialogkonferansen
Fase 4. Etterarbeid og tilbakemelding fra dialogkonferansen
Fase 5. Evaluering og videreføring
Fase 1. Forberedelse
Bred forankring
Forankring handler om å skape forståelse og reell støtte samt formelle beslutninger på ulike nivåer og blant de ulike interessentene som skal delta i arbeidet (for eksempel fagforeningene og brukerorganisasjonene). Det kan da være lurt å tenke over hvor initiativet til utviklingsarbeidet kommer fra (utenfra, fra grasroten eller fra toppen i organisasjonen?) og hvor det vil trenges ekstra støtte. Det er helt nødvendig at prosessen har støtte og legitimitet hos alle involverte parter.
I denne fasen av prosjektet bør man vurdere behovet for en styringsgruppe som kan bistå prosjektleder og arbeidsgruppen med både forankring, fokus og rettledning.
Dialogkonferanser har mye til felles med organisasjonsutviklingsarbeid. Det kan ikke skje uten støtte og aktiv deltagelse fra organisasjonens formelle ledere. Dersom det er den formelle ledelsen som tar et initiativ til denne måten å jobbe på, vil man raskere kunne jobbe mot hele organisasjonen.
Felles forståelse
Det er viktig å ha en klar beskrivelse av hva hensikten med dialogkonferansen er, slik at alle involverte parter har en felles enighet om dette. Det å skape en felles forståelse av hensikten er en viktig del av forankringsprosessen.
Skal konferanse bidra til ny kunnskap og resultere i nye tiltak eller ny praksis er bred deltagelse en forutsetning.
Fase 2. Planlegging og opplæring
Måten selve konferansen blir organisert og utformet på vil variere alt etter hvem som er målgruppen, hvor mye tid og ressurser man har til rådighet og hva slags kompetanse deltakerne har.
Tema og metode
En konferanse kan vare fra 4 timer til 2 dager. På en konferanse som varer 4 timer kan man behandle ett tema (for eksempel nåsituasjonen). På en konferanse som varer en dag rekker man vanligvis å behandle to tema. En vanlig tematisk progresjon på en konferanse er å gå fra tema som omhandler nåsituasjon til tema som omhandler en framtidig ønsket situasjon, og/eller ideer om hva som kan gjøres for å skape forbedringer.
I planleggingen må man ta stilling til hvor mange problemstillinger/ tema som skal behandles, valg av metoder i gruppearbeidet, samt forholdet mellom gruppearbeid og plenumsaktiviteter.
Rekruttering og opplæring av gruppeledere
Et viktig steg i planleggingen er rekrutteringen av ressurspersoner til å være gruppeledere for dialogkonferansen. Det er naturlig at gruppelederne utgjør et representativt utvalg av deltakerne på dialogkonferansen.
For å skape trygge gruppeledere og gode gruppeprosesser bør man ha en dags opplæring til å gjennomgå hensikt, deres rolle, metoden og de verktøyene man planlegger å bruke. Hvis man skal bruke en intervjuguide på dialogkonferansen, bør gruppelederne prøve ut guiden som skal brukes under selve konferansen. Dette vil være nyttig læring for gruppelederne, samtidig som de kan komme med verdifulle forslag til forbedringer av guiden. I tillegg vil man kunne tilpasse og utvikle selve konferansekonseptet. Opplæringen bidrar til kompetansebygging blant gruppelederne og deres organisasjoner og sprer metoden.
For å skape trygghet og grunnlag for en god dialog må alle møtes med vennlighet og behandles med respekt. Man må aktivt arbeide for å redusere de barrierene som hindrer folk fra aktiv deltagelse.
Deltakere og gruppesammensetning
Man bør vurdere om man skal ha homogene grupper (pasienter/pårørende i egne grupper og ansatte i andre) eller blandede grupper (brukere, medarbeidere, politikere og ledere). Homogene grupper kan gi større trygghet og er nyttig for å beskrive hvordan man opplever nåsituasjonen, noe man ofte gjør i første del av konferansen. For å skape en forståelse på tvers av gruppene er det imidlertid ofte best å blande gruppene.
Følgende momenter er viktige:
- Hvor mye tid man skal bruke på de ulike fasene i prosessen?
- Planlegge tid og bestille sted
- Praktisk forarbeid som å sende ut invitasjoner og registrere påmeldinger
- Forberede etterarbeid og evaluering av konferansen.
Se sjekkliste for forarbeid til dialogkonferans (PDF)
Fase 3. Gjennomføring av dialogkonferansen
Innledningsvis bør deltakerne ønskes velkommen (5 minutter), gjerne ved brukerrepresentant og toppleder. Deretter bør det være en kort innledning med rammer, hensikt, gjennomgang av dagen ved leder for konferansen og gjerne et dikt eller lignende for å skape en god stemning.
I en dialogkonferanse vil mesteparten av tiden brukes til gruppearbeid og oppsummering. For at gruppene skal fungere bør det settes av tid til presentasjonsrunder i gruppene. Dette ledes av gruppeleder/dialogvert.
Tidsplanlegging er viktig. Alle deltagerne må få den tida de er lovet og det må legges til rette for en god dialog. Det er fort gjort at noen snakker bort all tiden og at andre må nøye seg med å lytte til dem. Det samme gjelder for framleggene i plenum; alle gruppene må slippe til.
Se sjekkliste for gjennomføring av dialogkonferanse (PDF)
Fase 4. Etterarbeid og tilbakemelding fra dialogkonferansen
Etterarbeidet er viktig for at man skal oppnå et godt resultat av dialogkonferansen, og man bør raskt komme i gang med dette mens stoffet og inntrykkene er ferske. Lysarkene renskrives og systematiseres sammen med listene av kloke grep og råd fra alle gruppene. Noen ganger er det hensiktsmessig å etterlyse de gode historiene fra dem som fortalte disse og bistå i å skrive disse på en enkel og god måte. Oppsummer deltagernes evalueringer av konferansen.
Kort tid etter at konferansen er gjennomført bør deltakerne få tilbakemelding på hva man kom fram til. Dersom det skal settes i gang tiltak, bør det i tillegg gis tilbakemelding om hva som kommer til å skje og når man kan forvente å få resultater.
Det er et etisk ansvar forbundet med å sette i gang prosesser der det skapes forventninger om endringer. Disse forventningene må så langt som mulig innfris. Dette er et viktig lederansvar.
Dersom konferansene ikke trekker noen klare konklusjoner om hvordan man skal jobbe videre bør det gis en skriftlig tilbakemelding til deltagerne om hva slags prosedyre man har for videre oppfølging av arbeidet.
Se sjekkliste for etterarbeidet til dialogkonferanse (PDF)
Se forslag til evalueringsskjema (PDF)
Fase 5. Evaluering og videreføring
Evaluering bør skje fortløpende i alle faser av planlegging og gjennomføring. I tillegg er det også viktig å gjøre en systematisk og helhetlig oppsummering av prosessen som har vært.
Det vil som oftest være fornuftig med et møte med ressurspersonene i etterkant for at de skal bidra til evalueringen. En dialogkonferanse er ofte begynnelsen på en prosess og det som har kommet frem på konferansen er gjerne retningsgivende for veien videre. Det er viktig at representanter for alle gruppene som har vært med i prosessen trekkes inn i det oppsummerende evalueringsarbeidet. Det at alle involverte føler eierskap til prosessen vil bidra til at endringer vil bli varige.
Kilder og referanser
- Arne Ebeltoft. Dialogkonferanser. Rapport nr. 1, 1991. Arbeidsforskningsinstituttet.
- Arntzen A, Hauger B (2003). Fra monolog til dialog, i Hans A. Hauge og Maurice Mittelmark: Helsefremmende arbeid i en brytningstid. Fagbokforlaget, 2003, Bergen
Artikkelen ble først publisert i 2007. Oppdatert mai 2016.
Nominell gruppeteknikk (NGT)
Sist faglig oppdatert: 07.07.2016
NGT kan brukes i forbedringsarbeid:
- Når det er vanskelig å velge hvilken idé som skal brukes og det er ønskelig med en demokratisk prosess for å få fram resultatet.
- Når noen gruppemedlemmer er mer pratsomme eller dominerende enn andre.
- Når noen gruppemedlemmer tenker bedre i stillhet.
- Når man ønsker at alle medlemmene skal delta.
- Når gruppen generer få ideer.
- Når alle eller noen gruppemedlemmer er ny i teamet.
- Når temaet er kontroversielt eller det er en store motsetninger i gruppen
Fremgangsmåte og betraktninger
Nødvendig materiell: papir og penn til hver deltaker, flippover, tusj, tape.
- Avklar roller: hvem leder, hvem leser opp lappene, hvem skriver på flippover
- Skriv på en tavle/flippover den oppgaven som skal løses. Beskriv temaet for brainstormingen. Klargjør temaet inntil man har en felles forståelse.
- Hvert gruppemedlem tenker ut og skriver ned så mange ideer som mulig innenfor et begrenset tidsrom, for eksempel 5-10 minutter. Hver ide skrives på en egen lapp.
- Lappene samles inn, "stokkes" og leses opp.
- Ideene fra lappene skrives på et ark. Ved flere ark, henges arkene opp på veggen, så alle ideene er synlige.
- Ingen diskusjon er tillatt.
- Det er deretter mulig å komme med nye ideer etter å ha fått assosiasjoner.
- Gå gjennom hver ide i tur og orden. Opphavsmann har rett til å endre ordlyden.
- Ideer kan bare strykes fra listen når alle er enige, men forsøk å slå sammen like forslag. Hver idé gis ett nummer.
- Alle gis i en runde anledning til å argumentere inntil 30 sekunder for en ide.
- Det kan prioriteres hvilke av ideene man synes er best på følgende måte:
- del ut fem blanke kort eller lapper til hver deltaker.
- hver deltaker velger de fem beste idéforslagene og rangerer dem ved:
- å først velge det beste som gis fem poeng.
- deretter det dårligste som gis ett poeng.
- så det beste av de tre gjenværende som gis fire poeng.
- fordel så de siste to på tre og to poeng.
- samle inn kortene, og systematiser og summer opp poeng for hver idé.
- Man kan velge å gi poeng både i forhold til hvor god ideene er, og hvor gjennomførbare de er.
- skriv opp de tre- fem beste forslagene på et eget ark og synliggjør hvor mange 5’ere de har fått.
- Gå gjennom og diskuter disse forslagene nøye, la "for" og "i mot" få plass.
- Bli enige om hvilke forslag det først skal arbeides med i det videre arbeid(høyest poengsum ligger best an i utgangspunktet).
- Er det vanskelig å få god avklaring, kan prosessen gjentas med de 3-5 forslagene som har fått flest poeng.
Betraktninger
- Vær tydelig på hva som er temaet for NGT og hvordan oppgaven skal løses. Er dette uklart kan mange ha vanskelig for å følge med og oppleve at det er demokratisk. Legg gjerne noen ark med beskrivelse av NGT på bordet der gruppa sitter.
- Diskusjonen bør være likt fordelt mellom alle de gjenværende 3-5 forslagene. Lederen må ikke tillate diskusjonen til å utvikle seg til forhandlinger eller argumentering. Diskusjonens primære oppgave er klargjøring og ikke å løse uenighet og motsetninger i gruppen.
- Hold alle forslagene synlig. Det er viktig at ikke noe blir opplevd tilsidesatt i de innledende rundene.
- Ikke sats på at en person kan klare alle oppgavene. Det er fort gjort å snuble. Det beste er tydelig oppgavefordeling på forhånd.
Litteratur
- Nancy R. Tague’s The Quality Toolbox, Second Edition, ASQ Quality Press, 2004, side 96-99.
- Bjarne Berg Wig, kvalitetsforbedring som håndverk, ISBN 82-7821-001-2
(Først publisert i 2007)
Konsensusprosesser
Sist faglig oppdatert: 07.07.2016
Konsensus betyr enighet. Formaliserte prosesser kan benyttes for å tydeliggjøre og ha åpenhet om hvem som skal delta i prosessene, hva det skal fokusere på, og i hvilken grad enighet oppnås. Formaliserte konsensusprosesser er en flertrinns evalueringsprosess. Det er vanlig å skille mellom Nominal Group Technique, Delphi-prosesser og Rand/UCLA-metodikk.
Nominal Group Technique
Nominal Group Technique (NGT) er en form for konsensusprosess som er klart strukturert, og hvor deltakerne møtes. Den kan benyttes i grupper av ulike størrelser og har til formål å sikre at ulike synspunkter blir hørt og vurdert. Det finnes ulike varianter av metoden som er mindre strukturerte. Idèmyldring, eller brainstorming, kan sees som en avart av NGT.
Delphi-prosesser
Delphi-prosess er fellesbetegnelse på konsensusprosesser hvor det forutsettes at deltakerne ikke møtes. Det foregår derfor ikke noen direkte interaksjon mellom deltakerne. Hovedprinsippet er at en gruppe eller et fagmiljø fungerer som tilrettelegger og at man søker å dokumentere grad av uenighet innenfor utvalgte områder. Ved hjelp av spørreskjema rangeres og vurderes tiltak/indikator. Svarene analyseres og struktureres i første runde. Utfall av prosessen formidles til fagmiljøet for fornyet evaluering. Prosessen gjentas to til tre ganger.
Rand/Ucla Metodikk
Rand/Ucla-metodikk (Rand/Ucla appropriateness method - RAM) innebærer en systematisk utvikling av tiltak/indikatorer. Hovedprinsippet er å koble evidensbasert kunnskapsgrunnlag med ekspertuttalelser/meninger for å gi retningslinjer for best mulig praksis. Metodikken forutsetter et forarbeid av en tilrettelegger som administrerer og dokumenterer prosessene. Utgangspunktet er en systematisk litteraturoversikt om aktuelt tiltak/indikator. Den danner grunnlag for rangering av en ekspertgruppe.
Mer fullstendig dokumentasjon:
Formaliserte konsensusprosesser, veiledning ved vanskelige valg?
Notat fra Nasjonalt kunnskapssenter for helsetjenesten, 2009.
Affinitetsdiagram/grupperingsverktøy
Sist faglig oppdatert: 10.05.2016
Affinitetsdiagram brukes:
- Etter brainstorming/ idédugnad hvor man skal sortere elementene for å skape en felles oppfatning om disse som grunnlag for veien videre.
- Når en skal sortere/gruppere data, som for eksempel resultater etter en åpen spørreundersøkelse.
Fremgangsmåte
Nødvendig materiale: Post it-lapper eller tilsvarende, penn eller tusj, stor arbeidsflate (vegg, bord eller gulv).
- Del ut post-it lapper til alle deltakerne. Bli enige om maksimum antall ord på hver lapp.
- På hver lapp skrives så ideene, årsakene eller løsningene fra idédugnaden eller de dataene / innspillene dere ønsker å sortere.
- Spre lappene vilkårlig ut over en stor arbeidsflate slik at alle lappene er synlig for alle deltakerne. Hele teamet samles rundt lappene og deltar i det neste steget.
- Gå gjennom alle lappene på arbeidsflaten og avklar hvordan den enkelte lapp/ide, årsak, løsning skal forstås.
- Se etter ideer/tema som på en eller annen måte synes å ha sammenheng med hverandre, og plasser dem ved siden av hverandre i grupper/områder.
- For at alle skal delta på lik linje er det viktig at ingen snakker under denne delen av prosessen:
- Alle deltakerne er med på å plassere lappene, gjerne etter tur.
- Det er lov å flytte en lapp som er plassert i en gruppe til en annen. Om en ide passer i to grupper kan man lage en ekstra lapp.
- Gjenta til alle lappene er gruppert. Det er lov å ha noen enslige lapper som ikke synes å kunne grupperes med andre.
- For å få så god tid som mulig på dette viktige punktet, og få med flest mulig av medarbeiderne, kan lappene henges opp på et fellesområde og grupperingen kan finne sted over flere dager.
- Nå kan teamet igjen snakke og for eksempel diskutere overraskende mønstre og spesielle grunner for å flytte kontroversielle lapper. Når grupperingen er ferdig velges det en overskrift for hver gruppe/ kategori. Se etter en lapp som sammenfatter gruppens hovedidé og plasser den som overskrift øverst i gruppen. Om det ikke allerede finnes en slik lapp så kan man lage den. Det er ofte lurt å fremheve denne lappen med en annen farge.
- Det kan være nyttig og se etter nivåforskjeller mellom gruppene/områdene, er det noen som er overordnet andre? Se også etter sammenhenger og motsetninger.
- Det kan være nyttig å rangere gruppene etter viktighet, avhengig av hva man skal bruke analysen til.
- Er det vanskelig å bli enige kan man gjennomføre følgende prosess: Hver enkelt prioriterer ved å sette poeng fra 3 (viktigst) til 1(minst viktig) på de tre grupper/områder vedkommende synes er viktigst. Deretter summeres poengene, og den gruppen som får høyest poengsum prioriteres i det videre arbeidet.
Betraktninger
- Affinitetsdiagram prosessen lar deltakerne bevege seg utover sin vanlige tenkemåte og forhåndsdefinerte kategorier og utløser dermed kreativitet og ny kunnskap.
- Det er viktig å:
- Ikke plassere lappene i en bestemt rekkefølge fra starten.
- Ikke bestemme kategorier og overskrifter på forhånd.
- Ikke sensurere hverandre.
- De fleste som bruker denne teknikken er overrasket over hvor verdifullt og virkningsfullt verktøyet er. Prøv det med åpent sinn.
Fordeler:
- Skaper engasjement og slipper til ideer fra alle gruppemedlemmene.
- Gjør det vanskeligere for enkeltpersoner å dominere gruppa og resultatet.
- Gir god oversikt over det som i utgangspunktet kan være sammensatte og uklare tema/områder.
Ulemper:
- Det kan i noen sammenhenger oppleves vanskelig å lage naturlige grupper/områder.
- Verktøyet forutsetter at alle gruppemedlemmene deltar og benytter anledningen til å påvirke hvilke områder som for eksempel skal prioriteres i forbedringsarbeidet.
Litteratur:
- Nancy R. Tague’s The Quality Toolbox, Second Edition, ASQ Quality Press, 2004, side 96-99.
- Kyrkjebø, Jane Mikkelsen , Kvalitetsutvikling i helsetjenesten, Fagbokforlaget (1998)
Verktøy ved utprøving
Sjekkliste og skåringsskjema
Sist faglig oppdatert: 26.09.2019
Sjekklister er nyttige verktøy for å sikre gode arbeidsprosesser. Sjekklisten fungerer som en huskeliste. Sjekklisten kan også videreutvikles til å bli et skåringskjema for å måle programoppfyllelse, det vil si i hvilken grad man følger programmet. Sjekklister har vært brukt i innen luftfart i flere generasjoner og bruk av sjekkliste for trygg kirurgi kan redusere komplikasjoner og død etter operasjoner betydelig.
Når brukes sjekklister?
- For å redusere muligheten for feil og variasjon i prosesser og bidra til å sikre jevn kvalitet uavhengig av tidspunkt, stressnivå og hvem som utfører arbeidet
- I avdelinger med stor gjennomstrømning av personell eller der det er mange som utfører de samme oppgavene
- For å sikre god koordinering og gjennomføring, særlig der flere er involvert. Sjekklisten kan si noe om hvem som skal utføre handlingen og når den skal gjennomføres
- For å innføre nye prosesser ifm forbedringsarbeid
- Under utførelse av prosedyrer
Hvordan utvikles sjekklister?
Utviklingen av sjekklister bør sees i lys av Modell for kvalitetsforbedring. Punkter som er relevante i arbeid med å utvikle sjekklister er:
- Husk god forankring i ledelsen, fagmiljøet og hos andre berørte parter.
-
Det er viktig at fagpersoner er med å utvikle sjekklister, at de får innflytelse i arbeidsverktøyet er avgjørende for at det blir tatt i bruk.
-
Klargjør kunnskapsgrunnlaget, inkludert eventuelle eksterne krav (lover, forskrifter, faglige veiledere/retningslinjer og politiske vedtak) og interne krav (prosedyrer, rutiner og etiske regler). Hvis det finnes faglige veiledere/retningslinjer på et område er dette eksterne føringer som må tas hensyn til i utarbeidelsen av sjekklister. Se blant annet Helsebibliotekets sider om faglige retningslinjer.
- Det kan være lurt å kartlegge dagens arbeidsprosess i et flytskjema og reflektere over denne.
- Bli enige om hvordan prosessen skal være.
- Standardiser prosessen i et program /prosedyre.
- Utarbeid sjekklisten som en huskeliste:
- Få med viktig informasjon, som tidsfaktorer, rekkefølge, plassering og hvem som er ansvarlig.
- Lag en kolonne hvor man haker av etter hvert som man gjør tingene med dato og signatur, eller har vurdert punktet i sjekklisten som uaktuelt.
- Gjør den enkel, oversiktlig og forståelig med tanke på dem som skal bruke den.
- Skriv veiledende tekster, som når og i hvilke situasjoner sjekklisten skal brukes.
- Sjekklisten prøves først ut. Det innhentes tilbakemeldinger for justering av sjekklisten i både innhold og form.
- Implementer sjekklisten og gjør den tilgjengelig for alle som på et tidspunkt vil kunne bruke den.
- Legg sjekklisten inn i relevant fagsystem til at den blir lett tilgjengelig og la den bli del av pasientens journal der det er hensiktsmessig.
- Det er viktig at én person har ansvaret for å revidere sjekklisten etter hvert som det skjer endringer i prosessene /prosedyrene, med bakgrunn i f. eks endringer i lover, forskrifter, ressurser, kunnskapsgrunnlaget med mer.
- Se beskrivelse av skåringskjema for å kunne måle hvilken grad sjekklisten følges.
Skåringskjema
Når sjekklisten er utarbeidet, kan den videreutvikles til et skåringskjema for å måle i hvilken grad man følger arbeidsprosessen; dvs et verktøy for å måle programoppfyllelse.
Det er ofte de som gjennomfører prosessen som bruker skåringskjema. Den får da ofte en dobbelt funksjon; huskeliste og måleverktøy. Skåringskjema kan også være et nyttig verktøy ved revisjoner.
- Ta utgangspunkt i sjekkliste slik det er beskrevet tidligere.
- Klargjør formålet med undersøkelsen/ målingene.
- Vurder om alle punktene i sjekklisten er nødvendige å ha med i skåringskjemaet.
- De valgte punktene setter man opp i liste, med mulighet for avkryssing på en skala, samt et kommentarfelt. Vanlige svaralternativer er:
- Gjennomført= 1
- Ikke gjennomført= 0
- Ikke aktuelt= 1
- Test ut skjemaet på et lite utvalg, samle inn tilbakemeldinger og gjør endringer dersom det er behov for det.
- Man kan regne ut programoppfyllelsen i prosent ved å summere poengene i hver sjekkliste x 100 og dele på antall punkter i sjekklisten. For eksempel vil 16 poeng av 20 mulige gir 80 % programoppfyllelse.
- Analyser dataene. Dersom du bruker statistisk prosesskontroll (SPC) registreres resultatene fra skåringskjemaene kronologisk slik at man kan sette resultatene opp i tidsserier. Hvordan er tendensen, er den stigende, synkende eller stabil? Er det stor eller liten variasjoner mellom de ulike prosessene?
- Se også på variasjoner for hvert av punktene for å finne hvor ofte punktene gjennomføres helt, delvis eller ikke i det hele tatt.
Det vedlagte eksempelet viser en sjekkliste for gode pasientforløp som fylles ut av pasientens primærkontakt i forbindelse med utskrivning og oppfølging etter innleggelse i sykehus eller kommunal institusjon.
Trygg kirurgi – sjekkliste
Sist faglig oppdatert: 26.04.2017
Verdens Helseorganisasjon (WHO) har sammen med en internasjonal ekspertgruppe utviklet en sjekkliste for trygg kirurgi, «Surgical Safety Checklist», som skal være et hjelpemiddel for å redusere forekomst av skader og komplikasjoner i forbindelse med kirurgiske inngrep. Sjekklisten ble testet i en multi-nasjonal pilotstudie hvor en betydelig reduksjon av komplikasjoner og dødsfall i forbindelse med kirurgi ble rapportert.
Norsk versjon
Den norske sjekklisten og veilederen er utarbeidet av Nasjonal enhet for pasientsikkerhet i samarbeid med Helse Førde HF/Helse Vest RHF. Den tar utgangspunkt i WHOs sjekkliste og den tilretteleggingen som er laget for England og Wales.
Forberedelse, time-out og avslutning
Sjekklisten for trygg kirurgi er 3-delt:
- Forberedelse
- Rett pasient
- Rett inngrep
- Rett operasjonsfelt og side
- Time-out
- Presentasjon av operasjonsteam med navn og funksjon
- Repetisjon av pasient-ID, prosedyre, operasjonsfelt og -leie.
- Gjennomgang av risikofaktorer
- Infeksjonsforebyggende tiltak
- Tromboseprofylaks
- Avslutning
- Oppsummering av hvilke inngrep som er gjort
- Opptelling av instrumenter og kompresser m.m.
- Merking av prøvemateriale
- Oppsummering av postoperativ behandling
- Problemer med utstyr som det må varsles om?
Hvorfor bruke sjekklisten – tips til undervisning og implementering
- WHO Surgery Safety Checklist: «How to do the Checklist» (video, 3:42 min)
- WHO Surgery Safety Checklist: « How not to do the Surgical Safety Checklist » (video, 1:29 min)
- E.R. (Emergency Room) : scene fra den kjente amerikanske TV-serien som illustrerer behovet for sjekklister under kirurgi (video, 4:32)
- The Institute for Healthcare Improvement (IHI) : Her finner du blant annet en startpakke for implementering av sjekklisten og flere andre nyttige lenker. (NB: flere av ressursene krever innlogging)
- «Rejsen» : Engelsk film om sjekklisten produsert av The Alliance for the Safety of Patients (UK) med støtte fra The Health Foundation (UK) og The Department of Health (UK) (video, 22:09 minutter, danske tekster)
- Patientförsäkringens nettsider gir enkel tilgang til sjekklister, bruksanvisninger, tips mm.
Litteratur
- Haynes AB, Weiser TG, Berry WR, Lipsitz SR, Breizat AH, Dellinger EP et al. A surgical safety checklist to reduce morbidity and mortality in a global population . New England Journal of Medicine 2009; 360 (5):491-499
- Lauvrak V, Jeppesen E, Krogstad U. WHO sjekkliste for trygg kirurgi . Metodevarsel nr 1 - 2010. Oslo: Nasjonalt kunnskapssenter for helsetjenesten. ISBN 978-82-8121-321-0
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
Verktøy for evaluere og videreføre
Hvordan skape vedvarende forbedringer?
Sist faglig oppdatert: 26.09.2019
Her presenteres et kort framstilling av arbeidet «Sustainability» fra NHS, Institute for Innovation and Improvement i Storbritannia (2004 og 2007). Maher, Gustafson og Evans har utviklet materialet gjennom analyse av forskningsprosjekter og relevant litteratur fra ulike land, på forskjellige fagområder, i organisasjoner og på ulike organisatoriske nivåer. Gjennom en syntese av disse prosjektene har forfatterne kartlagt og analysert faktorer som har avgjørende innflytelse på tvers av organisasjoner. Modellen kan derfor brukes i andre organisasjoner enn i det britiske helsevesenet.
Modell for vedvarende forbedring illustrerer at de ti faktorene fordeler seg på tre områder; ansatte og ledere, prosessen og organisasjonen. (Figur 1)

Figur 1: Modell for vedvarende forbedring illustrerer kompleksiteten i forbedringsarbeid og hvilke faktorer som må ivaretas.
Forfatterne har også skrevet en omfattende veileder om hvordan man kan styrke faktorene som gjengis i kortversjon på disse sidene.
200 ledende fagfolk har vektet hvilken betydning hver faktor vanligvis har i prosent, men dette vil selvfølgelig variere noe avhengig av hva man arbeider med. (se Figur 2, 3 og 4). Ut fra denne vektingen er det utviklet et skåringsark som kan eventuelt kan brukes til å vurdere hvor sannsynlig det er at man lykkes, og hvilke faktorer man eventuelt må forsterke. Man kan også velge å bruke modellen og verktøyet som en huskeliste over hva man bør ivareta.
- Modellen viser hvilke faktorer som må ivaretas for å lykkes i arbeidet med gjennomføring, videreføring og spredning.
- Måleverktøyet kan brukes for å vurdere i hvilken grad man ivaretar faktorene og hvilke man bør arbeide systematisk med.
- Guiden beskriver hvordan man kan arbeide for å styrke faktorene.
Definisjon på vedvarende forbedringer: Når nye arbeidsmetoder og forbedringer blir normen, det er den måten vi gjør tingene her hos oss. Det er ikke bare arbeidsprosessen og resultatene, men også holdninger og atferd som er fundamentalt endret. Videre er systemet forandret, slik at det understøtter forbedringene. Med andre ord er forbedringen blitt integrert i den vanlige måten å jobbe på, istedenfor å oppleves som en ekstra arbeidsprosess.
Prosess

Figur 2: Faktorer knyttet til den nye prosessen som må ivaretas for å lykkes. Tallene viser hvilken betydning den enkelte faktor vanligvis har for å lykkes.
1. Fordeler - i tillegg til fordelene for pasientene
Sannsynligheten for å opprettholde varig endring av praksis økes markant hvis de ansatte opplever fordeler med forandringen – både for pasientene, seg selv og hele organisasjonen.
Dette er viktig fordi det retter oppmerksomheten mot den effekten som forandringen har på personalets roller og ansvarsområder. Man må vise hvilke positive effekter arbeidet har og peke på hvilke områder som må følges opp.
Dette kan ivaretas gjennom å
- være tydelig på hva som er formålet med forandringen
- be personalet bidra med sine vurderinger, ideer og holdninger
- handle ut ifra det
Personalet kan merke fordelene ved at oppgaver er blitt lettere å utføre, eller at de er mer tilfredse med arbeidet. Omvendt er det mindre sjanse for å lykkes med å opprettholde varige forbedringer hvis arbeidet oppleves som mer komplisert eller tyngre.
Det er viktig at forbedringsteamet har fokus på de faktiske forbedringene både før, under og etter prosjektet. Dette kan for eksempel gjøres slik:
- kartlegge arbeidsoppgavene før endringer gjøres, gjennom å tegne et flytskjema over arbeidsprosessen.
- bruke loggbok en gang i uken hvor personalet beskriver sin opplevelse av endringsarbeidet og arbeidsmiljøet.
- bruke medarbeiderundersøkelser for å kartlegge hvordan personalet opplever forbedringsarbeidet. Dette kan gjøres gjennom et enkelt barometer hvor de for eksempel vurderer arbeidsmiljøet eller arbeidsbelastningen på en skala fra 1-10.
- gjennomføre fokusgruppeintervjuer, hvor temaet kan være medarbeidernes opplevelser av prosjektet og forslag til forbedringer.
- bruke rollespill hvor medarbeiderne kan spille pasienter for å se på tjenestene med deres øyne.
Underveis i prosjektet kan det også være nødvendig å se på tidsrammen; er den realistisk eller må den justeres?
For at de ansatte skal oppleve forbedringsarbeidet som positivt, er det vesentlig å ta tak i problemer som oppstår. Ved å finne løsninger og iverksette disse raskt, markerer ledelsen vilje til å støtte endringsarbeidet.
2. Troverdige resultater blir dokumentert
Det er viktig å sikre god dokumentasjon for at forandringen fører til bedre resultater, og gjøre bruk av metoder som er forståelige og troverdige for alle involverte parter. God dokumentasjon vil skape støtte, aksept og engasjement.
Dette kan ivaretas gjennom å:
- synliggjøre forskjellene mellom den eksisterende og den nye praksisen
- identifisere fordelene for pasienter, ansatte og organisasjonen som helhet
- formidle dette på måter som tilsvarer målgruppenes behov
Følgende spørsmål er viktig å få svar på og informere om:
- hvem som har behov for å få presentert den nødvendige dokumentasjonen?
- hvilke sentrale resultater som skal formidles?
- hvordan data skal kommuniseres?
- hvordan datainnsamlingen som skal dokumentere den ønskede effekten foregår?
For at de ansatte skal få øye på fordelene, kan prosjektleder benytte seg av:
- fortellinger
- bruk av ordrette sitater – gjerne med bilde av den som har uttalt seg
- kvantitative målinger framstilt i tidsserier – gjerne analysert med Statistisk prosesskontroll (SPC)
3. Tilpasningsevne ved utskiftninger av personal eller ledelse, samt ved endringer i organisasjonen
Forbedringsprosjekter blir ofte for personavhengige og dør ut hvis for eksempel prosjektleder skifter arbeidsplass. Det kan forebygges ved at forbedringene blir nedfelt i rutiner og retningslinjer som integreres i det daglige arbeidet.
Denne faktoren er spesielt viktig i tre situasjoner:
- når man ønsker å adoptere og tilpasse en idé fra andre
- i perioder med omorganiseringer/uro i organisasjonen
- hvis man senere ønsker å forbedre prosessen ytterligere
I forbedringsarbeid er det nyttig å lære av og å la seg inspirere av andre organisasjoner som har funnet løsninger på de utfordringene man selv står overfor. Det viktigste er å overføre nøkkelelementene, mens detaljene i løsningene alltid må tilpasses hver enkelt organisasjon.
Forbedringsteamet må stille relevante spørsmål:
- På hvilke områder er organisasjonene like – og ulike – når det gjelder struktur, prosess og kultur?
- Hva er de mest sentrale oppgavene i utviklingsarbeidet?
- Hvordan kan vi tilpasse prosessene fra én organisasjon til en annen?
Når man organiserer et forbedringsarbeid og etablerer et forbedringsteam, bør man vurdere hvilken personlig kompetanse og rolle de ulike deltakerne har. Noen kan være gode på design av prosjektet, andre kan ha sin styrke i implementering eller i å sørge for at den nye praksisen opprettholdes.
Det er viktig å sikre at ledelsen anerkjenner og støtter prosjektet, og sammen med prosjektteamet arbeider for å skape en kultur som motiverer til kontinuerlige forbedringer.
4. Utviklingen blir målt
Det er viktig at organisasjonen har bygd opp et system som kontinuerlig og effektivt måler hvordan prosessene som er forbedret fungerer. Gjennom dette kan man tidlig oppdage problemer som oppstår eller se tilbakefall til gammel praksis. Fortløpende tilbakemelding til alle involverte parter gir inspirasjon til videre forbedringsarbeid.
Det gjør man på følgende måte:
- definer noen enkle målepunkter som avspeiler om man når målsetningen for arbeidet
- integrerer rutiner i hverdagen for å måle utviklingen kontinuerlig
- gjør det enklest mulig, slik at det ikke tar unødvendig tid og folk gir opp
- data framstilles fortløpende i tidsserier for å illustrere og dokumentere utviklingen
- bruk av «datavegg» med skriftlig informasjon som viser status på arbeidet til ledere og ansatte
- sitater fra enkeltpersoner kan supplere
- gjør fortløpende analyser som kan avdekker årsakene til problemer som oppstår
- sørg for rask og presis tilbakemelding til de involverte, slik at man effektivt kan ta tak i de identifiserte problemene
Ansatte og ledere

Figur 3: Faktorer knyttet til ledelse og ansatte som må ivaretas. Som den prosentvise vektingen viser regnes ledelsens engasjement som de viktigste faktorene.
5. Involvering og opplæring av personalet
Dette handler om at nøkkelpersoner på alle nivåer i organisasjonen får mulighet til å arbeide med forbedringsarbeid som angår dem. De må involveres helt fra starten av prosjektet og få nødvendig kompetanse til å arbeide på den nye måten.
Dersom personalet føler seg inkludert og verdsatt vil de være mer motiverte til å investere krefter i arbeidet, mens motstand vil skade prosessen. Å involvere defineres som å motivere, informere og gi medarbeiderne kompetanse til å bidra aktivt i forbedringsarbeidet. Dette er en av de største utfordringene i kvalitetsutvikling av helsetjenesten.
Dette kan ivaretas gjennom å:
- organisere forbedringsarbeidet i tverrfaglige team som representerer ulike nivåer
- spørre, lytte, anerkjenne og følge opp de problemstillingene som personalet kommer med
- sørge for hyppig informasjon og kommunikasjon om prosjektet – tilpasset de forskjellige målgruppenes behov
Eksempler på grep for å involvere personalet:
- fokusere på forbedringsarbeidet i veiledningsgrupper
- invitere de medarbeiderne som er mest skeptiske til en personlig samtale for å få fram deres motforestillinger og forventninger og anerkjenne deres bidrag til å fokusere på mulige fallgruver
- finne frem til de mest engasjerte medarbeidere og be om ideer til hvordan deres engasjement kan spres
- være tydelig for personalet at det er ønskelig at de involverer seg i prosjektet
- parvis dialog og refleksjon over temaet på personalmøter
6. Holdninger og motivasjon hos personalet
Kontinuerlig forbedring er nødvendig for å holde tritt med den faglige utviklingen. Mange mener imidlertid at det har vært nok omorganiseringer og endringer i helsetjenesten og at disse ikke har ført til noe positivt. Det er viktig å ta tak i slike holdninger. Å bygge ned motstand til forandringer og styrke personalets opplevelse av eierskap er grunnleggende fordi negative holdninger fører til negative resultater. Man kan oppnå et ønsket resultat ved å:
- ha regelmessige møter for å avdekke bekymringer og barriærer
- anvende data og fortellinger for å vise den positive effekten av forbedringsarbeidet
- delegere ansvar som kan sette personalet i stand til å gjøre justeringer i tråd med endringene
Ved rigid motstand kan det være klokt å bruke et eksternt blikk på organisasjonen.
7. Den overordnede ledelsens engasjement
Denne faktoren regnes som en av de aller viktigste. For å mobilisere støtte og bygge ned motstand, må ledere på alle nivåer inngå aktivt i et gjensidig og respektfullt samspill med medarbeiderne og ta ansvar for å skape vedvarende forbedringer.
Å involvere den øverste ledelsen er viktig til at forbedringene legitimeres og prioriteres. Flere undersøkelser peker på at et sterkt lokalt lederskap er avgjørende for å lykkes med forbedringsarbeidet. Engasjementet må fortsette etter at prosjektperioden er avsluttet.
For å få den øverste ledelsen involvert, kan prosjektleder benytte noen av disse grepene:
- sende regelmessig informasjon i den formen som de aktuelle lederne ønsker (e-post/notat)
- muliggjøre ledelsens involvering ved kort og presis informasjon på ledermøter
- sørge for at ledelsen forstår viktigheten av sitt engasjement ved å sette utviklingsarbeidet på dagsorden og fungere som formidler til øverste leder
- gi ledelsen anerkjennelse for sitt engasjement og understreke betydningen av dette
- forankre arbeidet i strategi, visjon og virksomhetsplan
8. Den kliniske ledelsens engasjement
De kliniske lederne er viktige og innflytelsesrike aktører i endringsarbeid. Uten deres støtte er det vanskelig å lykkes, og de må forstå betydningen av egen rolle som pådrivere i prosjektet.
Det kan oppnås ved å informere lederne gjennom hele prosessen og tydeliggjøre hvilke fordeler prosjektet har for pasientene, personalet og organisasjonen.
Disse tre faktorene er sentrale for å sikre støtte fra de kliniske lederne:
- at de deltar aktivt i å planlegge gjennomføringen av forbedringene
- at de tror det er realistisk for dem å utføre de aktivitetene som skal til for å skape vedvarende forbedringer
- at de tror på at forandringene er forbedringer – og helst forenkler arbeidet
Arbeidet bør oppleves som forenelig med nåværende visjoner, verdier og praksis. Dessuten er det viktig at endringene lar seg prøve ut i mindre skala før de implementeres.
Organisasjon

Figur 4: Faktorer knyttet til organisasjonen som må ivaretas. Tallene illustrerer betydningen disse to faktorene vanligvis har.
9. Forbedringsarbeidet må henge sammen med strategisk målsetting, verdigrunnlag og kultur
Forbedringsarbeidet bør være i samsvar med organisasjonens strategiske målsetting, verdigrunnlag og kultur. Hele personalet og spesielt den øverste ledelsen bør erkjenne denne sammenhengen og de fordelene arbeidet gir.
Kultur omfatter verdier, oppfatninger og normer i organisasjonen som påvirker handlinger og atferd hos ledere og medarbeidere. Tre perspektiver kan være hensiktsmessige:
- kultur dreier seg om hvordan ting gjøres på en konkret arbeidsplass
- arbeidsformene i teamene styres i stor grad av felles uskrevne regler
- kultur avspeiler de tingene som tidligere har fungert bra
Organisasjonens tidligere erfaringer med endringsarbeid er viktig. Hvis en organisasjon har dårlige erfaringer med å vedlikeholde forbedringer, er det nødvendig å avdekke årsakene til dette.
Andre faktorer som kan ha betydning for å lykkes er:
- organisasjonens verdier
- personalets atferd
- eksisterende politikk og regler
- belønning av medarbeidere som bidrar aktivt til forbedringene
- uformelle og formelle nettverk
- holdninger til risiko og læring
Dersom organisasjonen tidligere har mislyktes i å implementere endringer, bør man legge ekstra stor vekt på å trekke personalet med fra første stund. Det dreier seg om å utvikle en felles identitet og sørge for at den felles visjonen løftes høyt opp. De gjennomførte endringstiltakene må tydeliggjøres, og man må vise hvordan de nye tiltakene støtter opp om målet som personalet er blitt enige om. Dersom organisasjonen ikke har utarbeidet en felles visjon og kartlagt kulturen, kan det være første skrittet på vei mot å utvikle et felle eierskap til forbedringsarbeidet.
10. Infrastrukturen støtter forbedringene
Prosjektledelsen bør ivareta de planlagte og gjennomførte endringstiltakene i organisasjonens systemer og infrastruktur.
Det kan oppnås ved å:
- gjennomgå og tilpasse funksjonsbeskrivelser og ressursbruk som viser at dette er den måten vi arbeider på her. Dette bør gjøres i samarbeid med personalavdelingen.
- utarbeide mest mulig spesifikke og målbare prosedyrer.
Man bør reflektere over hvilke positive og negative sider det har for personalet å endre arbeidsmåte, og hvordan dette kan ivaretas.
Endringsarbeid betyr ofte at mennesker skal samhandle med nye personer eller faggrupper eller gjøre ting på nye måter. Det kan gi endringer i hierarkiet, sammensetning av kompetanse eller ansvar. Medarbeiderne kan miste kontakten med gode kollegaer som de har arbeidet tett sammen med. Ansatte bør delta i å finne løsninger på hvordan slike utfordringer kan løses.
Kommunikasjonslinjene i prosjektet bør vise hvem som skal ha jevnlig informasjon, og hvilken kanal som skal brukes. For personalet er e-post ofte en god kanal for å kommunisere hyppig og presist.
I prosjektperioden tilføres ofte organisasjonen ekstra ressurser. Det er meget viktig å planlegge for videreføring av den nye arbeidsmåten helt fra prosjektet starter, slik at det ikke kommer som noen overraskelse.
Lær mer
Maher, Gustafson & Evans: «Sustainability» fra National Health Service, Institute for Innovation and Improvement, Storbritannia (2004 og 2007).
Annen forskning på dette området
Konsmo, Nordheim og de Vibe: Evaluering av 80 samhandlingsprosjekter - nøkler for å lykkes, Notat fra Kunnskapssenteret, 2013
Brandrud, A. S., Schreiner, A., Hjortdahl, P., Helljesen, G. S., Nyen, B. & Nelson, E. C.(2011). Three success factors for continual improvement in healthcare: an analysis of the reports of improvement team members. BMJ Quality & Safety, 20(3), 251-259. doi: 10.1136/bmjqs.2009.038604
Fokusgruppeintervju
Sist faglig oppdatert: 10.12.2019
Intervjuene bør ha en uformell form og det legges til rette for at deltakerne skal snakke sammen og komme med egne tema og innspill. Ved at deltakerne diskuterer antar man at det fremkommer en annen type informasjon enn om man velger å intervjue deltakerne hver for seg.
Når brukes fokusgruppeintervju?
- Fokusgruppene er velegnet til å finne forbedringsområder ut hva brukerne, pårørende eller andre opplever eller savner, samt gi ideer til hva som bør gjøres annerledes.
- For å avklare og belyse et bestemt emneområde gjennom en samtale. Poenget med at samle en gruppe i stedet for åt intervjue deltagerne enkeltvis, er at deltakerne forholder seg til hverandres meninger.
- Som oppfølging og utdyping av kvantitative brukerundersøkelser. Fokusgrupper gir mulighet for at komme dypere og mere konkret ned i kvalitative problemstillinger enn man kan gjennom åpne spørsmål i spørreskjemaundersøkelser.
- For å få respons på ideer eller som del av utvikling av nye tiltak.
- Metoden kan brukes som en løpende kvalitetsvurdering av tjenestene og kan legge til rette for organisasjonslæring gjennom dialog mellom brukere og ansatte.
Forarbeid
Et vellykket forarbeid innebærer at man vurderer følgende:
Formålet
Hva ønsker man å oppnå innsikt i og hva skal man fokusere på?
Brukermedvirkning
Hvis det er brukere / pårørende som skal intervjues, bør man vurdere om det er mulig å involvere en eller flere representanter for disse i planlegging og gjennomføring.
Hvem skal lede intervjuet?
Det kan være krevende å lede fokusgrupper (være moderator) og det anbefales derfor at den som leder gruppen har god opplæring i metoden. Brukere kan også læres opp til å være moderator (se www.kbtmidt.no).
Hvem som skal delta
Sammensetning av deltakerne bestemmes i stor grad av problemstillingen som skal undersøkes og tilgjengelighet av aktuelle informanter. Bruk av fokusgrupper er en kvalitativ metode og dette innebærer at rekruttering av deltakere ofte baseres på et strategisk utvalg. Dette betyr at forskerne definerer hvilke ulike typer av informanter som er nødvendige for å belyse problemstillingen fra ulike perspektiver. Typene av informanter kan representere ulike roller, ulike typer kunnskap, e.l. Avhengig av problemstillingen må man ta stilling til om det skal benyttes «rene» eller «blandede» grupper. For eksempel kan det være uheldig å blande ledere og medarbeidere i samme gruppe dersom man skal diskutere arbeidsmiljø. Andre ganger ønsker man å blande ulike typer informanter i samme gruppe for å tilstrebe større variasjon i erfaringer/kunnskap. Utvalget bør være bredt nok til at det representerer de viktigste perspektivene på den problemstillingen man skal diskutere.
Formålet med fokusgruppene påvirker hvor mange deltakere og fokusgrupper som er nødvendig. Brukes gruppene som en kilde til informasjon og idéskaping i et utviklingsarbeid trenger man færre grupper enn om man skal gjennomføre systematisk evaluering eller forskning. Forskning krever at det gjennomføres tilstrekkelig antall fokusgrupper til at man er sikker på at meningsinnholdet man kartlegger ikke vil endre seg vesentlig ved å arrangere flere grupper.
Hvor bør det foregå?
Det er viktig med god tilgjengelighet og at lokalet er velegnet og hyggelig.
Invitasjon
Deltakerne bør få en skriftlig invitasjon. I noen sammenhenger kan det være nødvendig å tilby transport.
Intervjuguide
Man lager en tematisk guide med åpne spørsmål eller emner. En god guide er vanligvis en liste med spørsmål eller punkter under en rekke overordnede emner. Samtalen i gruppen kan gjerne utvikle seg bort fra temaene i intervjuguiden og det er ordstyrerens rolle å forfølge de relevante sporene som deltakerne kommer inn på.
På bånd eller notater?
For å få med alle poengene kan det være nyttig å ta opp fokusgruppen på bånd. Dette må i så fall klareres med deltakerne på forhånd og båndet må slettes så snart man har fått skrevet ut resultatene. Alternativet er å ha en person til stede som er ansvarlig for å notere ned hva deltakerne sier. Det er svært vanskelig å lede gruppen og samtidig få med seg alle viktige innspill.
Gjennomføring
Skape en god atmosfære
Dette legger grunnlaget for gode resultater. Mottagelsen, rommet, bevertningen og så videre må være gjennomtenkt. Hvis man tar opp lydbånd, bør man gjøre prøveopptak på forhånd for å sikre at lyden er god nok.
Åpen innledning
Det er hensiktsmessig å først be deltakerne om å snakke løst og fast om temaet for å få tak i spontane tanker og meninger. Deretter kan man lede diskusjonen inn på spesielle deler av temaet.
Styring av temaene
Det er viktig at diskusjonene er åpne nok til at deltakerne kan utveksle erfaringer og kommentere hverandres synspunkter. Den som intervjuer skifter tema når det virker som om deltakerne har snakket seg tomme eller gjentar seg selv.
Gruppedynamikk
Det er en utfordring å lede fokusgruppeintervjuet, fordi man har ansvar for å holde balansen i gruppen. Det vil si at man skal stimulere fokusgruppen hvis deltakerne går i stå, og man skal blande seg så lite som mulig hvis deltagerne selv er veldig aktive. Samtidig skal man sørge for at samtalen holder seg til fokusgruppens emne, og vurdere om de nye emnene eller vinklene som eventuelt dukker opp i løpet av fokusgruppen skal forfølges eller utdypes. Man har også ansvar for å skape en god gruppedynamikk, hvor alle kommer til orde.
Tid
Det tar en til to timer å gjennomføre et fokusgruppeintervju.
Etterarbeid
Det er viktig å gjøre etterarbeid så tett opp til fokusgruppemøtet som mulig. Først diskuterer man gjennomføringen og hvilke inntrykk man fikk.
Eventuelle lydbånd skrives ut eller man renskriver notater. Dette er et forholdsvis omfattende arbeid.
Deretter gjøres en kvalitativ analyse ut fra de temaene som har kommet opp. Sitater kan være illustrerende og forutsetter at man anonymiserer data som navn, steder, yrkesbakgrunn, etc.
Tre eksempler på fokusgruppeintervju
Eksempel 1: Bruker spør bruker
I Stange kommune er fokusgruppeintervju, gjennom metoden Bruker Spør Bruker, brukt som en del av kommunens arbeid med å gjennomføre brukerundersøkelser som grunnlag for kvalitetsutvikling av tjenester. Intervjuene ble ledet av to brukere med spesiell kompetanse til dette. Det ble gjennomført i alt 9 gruppeintervjuer, hvorav en gruppe fra tjenesteapparatet og resten var brukere. I alt deltok 29 brukere, 8 brukerrepresentanter og 6 representanter fra de ansatte i undersøkelsen. Det ble også avholdt to informasjons- og diskusjonsmøter; ett blant tjenesteutøvere og ett for brukerorganisasjonene. I etterkant ble det avholdt en dialogkonferanse der resultatene ble lagt frem og diskutert. Det er senere opprettet et Brukerråd som jobber med videre oppfølging av resultatene. For å gjennomføre intervjuene erfarte man at det var viktig med god informasjon og god tilrettelegging, blant annet i form av tilbud om transport. (Se rapport av Løken m fl under)
Eksempel 2
Ved en lukket langtidsavdeling på et psykiatrisk sykehus ville de ansatte finne ut hva pasientene ønsket skulle forbedres. De innlagte pasientene var for dårlige til å svare på et spørreskjema, og ass. avdelingssykepleier gjennomførte derfor et enkelt fokusgruppeintervju. Pasientene ble spurt om hva som var vanskeligst ved å være innlagt. Pasientene var enige om at det verste var å vente i månedsvis fra de fikk plass ved en lukket langtidsavdeling til de ble innlagt. Forbedringsarbeidet rettet seg derfor mot å bli kjent med pasienten før innleggelsen, informere om avdelingen og forberede innleggelsen, slik at pasienten følte seg mest mulig trygg i ventetiden.
Eksempel 3
En sengepost skulle prøve ut multidose, dvs. at apoteket leverer legemidlene i små poser med pasientenes navn. For å få frem hvordan de ulike yrkesgruppene erfarte det nye systemet, ble det avholdt et fokusgruppeintervju, ledet av en ekstern konsulent. Underveis kom det frem ulike typer utfordringer. Noen av disse ble løst / oppklart i møtet sammen med en farmasøyt, mens andre ble brakt tilbake til prosjektgruppen for det videre arbeidet med å implementere og spre multidose.
Referanser og lenker
- Lerdal A og Karlsson B. Bruk av fokusgruppeintervju . Sykepleien Forskning 2008 3(3): 172-175
- Løken, Bjørgen, Kaspersen og Westerlund: Undring og Dialog. Hvordan kan brukerundersøkelser være et verktøy for å involvere brukerne og deres organisasjoner i kvalitetsutvikling av tjenester i en kommune? Rådet for psykisk helse, 2006.
- Hjemmesiden til Bruker spør bruker
- Malterud K: Fokusgrupper som forskningsmetode for medisin og helsefag, Oslo, Universitetsforlaget, 2012.
Artikkelen er revidert i 2019 og ble først publisert i 2007
Sjekkliste og skåringsskjema
Sist faglig oppdatert: 26.09.2019
Sjekklister er nyttige verktøy for å sikre gode arbeidsprosesser. Sjekklisten fungerer som en huskeliste. Sjekklisten kan også videreutvikles til å bli et skåringskjema for å måle programoppfyllelse, det vil si i hvilken grad man følger programmet. Sjekklister har vært brukt i innen luftfart i flere generasjoner og bruk av sjekkliste for trygg kirurgi kan redusere komplikasjoner og død etter operasjoner betydelig.
Når brukes sjekklister?
- For å redusere muligheten for feil og variasjon i prosesser og bidra til å sikre jevn kvalitet uavhengig av tidspunkt, stressnivå og hvem som utfører arbeidet
- I avdelinger med stor gjennomstrømning av personell eller der det er mange som utfører de samme oppgavene
- For å sikre god koordinering og gjennomføring, særlig der flere er involvert. Sjekklisten kan si noe om hvem som skal utføre handlingen og når den skal gjennomføres
- For å innføre nye prosesser ifm forbedringsarbeid
- Under utførelse av prosedyrer
Hvordan utvikles sjekklister?
Utviklingen av sjekklister bør sees i lys av Modell for kvalitetsforbedring. Punkter som er relevante i arbeid med å utvikle sjekklister er:
- Husk god forankring i ledelsen, fagmiljøet og hos andre berørte parter.
-
Det er viktig at fagpersoner er med å utvikle sjekklister, at de får innflytelse i arbeidsverktøyet er avgjørende for at det blir tatt i bruk.
-
Klargjør kunnskapsgrunnlaget, inkludert eventuelle eksterne krav (lover, forskrifter, faglige veiledere/retningslinjer og politiske vedtak) og interne krav (prosedyrer, rutiner og etiske regler). Hvis det finnes faglige veiledere/retningslinjer på et område er dette eksterne føringer som må tas hensyn til i utarbeidelsen av sjekklister. Se blant annet Helsebibliotekets sider om faglige retningslinjer.
- Det kan være lurt å kartlegge dagens arbeidsprosess i et flytskjema og reflektere over denne.
- Bli enige om hvordan prosessen skal være.
- Standardiser prosessen i et program /prosedyre.
- Utarbeid sjekklisten som en huskeliste:
- Få med viktig informasjon, som tidsfaktorer, rekkefølge, plassering og hvem som er ansvarlig.
- Lag en kolonne hvor man haker av etter hvert som man gjør tingene med dato og signatur, eller har vurdert punktet i sjekklisten som uaktuelt.
- Gjør den enkel, oversiktlig og forståelig med tanke på dem som skal bruke den.
- Skriv veiledende tekster, som når og i hvilke situasjoner sjekklisten skal brukes.
- Sjekklisten prøves først ut. Det innhentes tilbakemeldinger for justering av sjekklisten i både innhold og form.
- Implementer sjekklisten og gjør den tilgjengelig for alle som på et tidspunkt vil kunne bruke den.
- Legg sjekklisten inn i relevant fagsystem til at den blir lett tilgjengelig og la den bli del av pasientens journal der det er hensiktsmessig.
- Det er viktig at én person har ansvaret for å revidere sjekklisten etter hvert som det skjer endringer i prosessene /prosedyrene, med bakgrunn i f. eks endringer i lover, forskrifter, ressurser, kunnskapsgrunnlaget med mer.
- Se beskrivelse av skåringskjema for å kunne måle hvilken grad sjekklisten følges.
Skåringskjema
Når sjekklisten er utarbeidet, kan den videreutvikles til et skåringskjema for å måle i hvilken grad man følger arbeidsprosessen; dvs et verktøy for å måle programoppfyllelse.
Det er ofte de som gjennomfører prosessen som bruker skåringskjema. Den får da ofte en dobbelt funksjon; huskeliste og måleverktøy. Skåringskjema kan også være et nyttig verktøy ved revisjoner.
- Ta utgangspunkt i sjekkliste slik det er beskrevet tidligere.
- Klargjør formålet med undersøkelsen/ målingene.
- Vurder om alle punktene i sjekklisten er nødvendige å ha med i skåringskjemaet.
- De valgte punktene setter man opp i liste, med mulighet for avkryssing på en skala, samt et kommentarfelt. Vanlige svaralternativer er:
- Gjennomført= 1
- Ikke gjennomført= 0
- Ikke aktuelt= 1
- Test ut skjemaet på et lite utvalg, samle inn tilbakemeldinger og gjør endringer dersom det er behov for det.
- Man kan regne ut programoppfyllelsen i prosent ved å summere poengene i hver sjekkliste x 100 og dele på antall punkter i sjekklisten. For eksempel vil 16 poeng av 20 mulige gir 80 % programoppfyllelse.
- Analyser dataene. Dersom du bruker statistisk prosesskontroll (SPC) registreres resultatene fra skåringskjemaene kronologisk slik at man kan sette resultatene opp i tidsserier. Hvordan er tendensen, er den stigende, synkende eller stabil? Er det stor eller liten variasjoner mellom de ulike prosessene?
- Se også på variasjoner for hvert av punktene for å finne hvor ofte punktene gjennomføres helt, delvis eller ikke i det hele tatt.
Det vedlagte eksempelet viser en sjekkliste for gode pasientforløp som fylles ut av pasientens primærkontakt i forbindelse med utskrivning og oppfølging etter innleggelse i sykehus eller kommunal institusjon.
Statistisk prosesskontroll (SPC)
Sist faglig oppdatert: 22.09.2016
Indikatorovervåkning ved hjelp av SPC har 3 hovedformål:
- Variasjonskontroll: Sikre at prosessen er tilstrekkelig stabil (dvs. uten utilfredsstillende stor variasjon) og dermed tilstrekkelig forutsigbar som forutsetning for å vurdere nivå og utviklingsretning.
- Nivåkontroll: Sikre at det stabile nivået er i overensstemmelse med god praksis – altså at kvaliteten har et tilfredsstillende nivå.
- Forbedringskontroll: Sikre at forbedringer dokumenteres – altså at kvalitetsutviklingen er tilfredsstillende i retning av det bedre.
Tidsserieanalyser har i mange år hatt en stor plass innen mange andre felt som industri og økonomi. I løpet av de siste 20 årene har dette i økende grad blitt brukt også innen helsetjenesten i mange land, særlig i form av den typen for tidsserieanalyse som kalles statistisk prosesskontroll (SPC1).
«Statistisk prosesskontroll (SPC) er en filosofi, en strategi og et sett med metoder for vedvarende forbedring av systemer, prosesser og resultater. SPC-tilnærmingen er basert på å lære av data og har sitt grunnlag i variasjonsteori (forståelse av naturlige og spesielle variasjoner).»
(R.G. Carey)
Mange har hentet kunnskap og inspirasjon fra Raymond G. Carey, som har skrevet lærebøker i SPC og som holdt kurs i Norge i 2003.
Disse nettsidene om statistisk prosesskontroll bygger på kompendiet til Bjørnar Nyen i Kunnskapssenteret, et hefte som i stor grad er basert på Careys bøker og kurs. Eksemplene er stort sett hentet fra forbedringsarbeid i helsetjenesten i Norge. Det er også hentet kunnskap og inspirasjon fra andre.
Vi bruker den engelske forkortelsen SPC som står for «Statistical Process Control».
SQUIRE – retningslinje for publisering av kvalitetsforbedringsprosjekt
Sist faglig oppdatert: 07.07.2016
Mange lands vitenskapelige tidsskrifter har tatt i bruk en retningslinje for publisering av kvalitetsforbedringsprosjekter, kalt SQUIRE-retningslinjer. Den er blitt oversatt til norsk, slik at den kan tas i bruk når norske prosjekter innen kvalitetsforbedring skal publiseres.
- Denne retningslinjen gir et rammeverk for rapportering av formelle, planlagte studier som har som mål å vurdere effekten av tiltak for å bedre kvalitet og sikkerhet i helsetjenesten.
- Selv om det ikke alltid vil være relevant eller mulig å gi informasjon om alle punkter i retningslinjen, oppfordres forfattere til å tenke gjennom alle punktene når de skriver.
- Hver hoveddel (introduksjon, metode, resultater og diskusjon) i en publisert orginalartikkel inneholder vanligvis beskrivelser svarende til de nummererte punktene i retningslinjen. Likevel kan det være nødvendig å gjenta noe som er beskrevet i én hoveddel (f.eks. i introduksjonen) også i en annen hoveddel (f.eks. i diskusjonsdelen).
- For en utdypende forklaring på punktene i retningslinjen, henvises det til: G Ogrinc, S E Mooney, C Estrada, T Foster, D Goldmann, L W Hall, M M Huizinga, S K Liu, P Mills, J Neily, W Nelson, P J Pronovost, L Provost, L V Rubenstein, T Speroff, M Splaine, R Thomson, A M Tomolo, B Watts (2008). The SQUIRE (Standards for Quality Improvement Reporting Excellence) guidelines for quality improvement reporting: explanation and elaboration.
Den norske oversettelsen bygger direkte på den engelske utgaven som dere finner på Squire-statement.org. To forskere har oversatt teksten fra engelsk til norsk. To andre forskere har oversatt den norske utgaven tilbake til engelsk, og denne ble så sammenlignet med den originale. Alle fire har deretter diskutert seg fram til norske formuleringer som innholdsmessig ligger så nær det engelske utgangspunktet som mulig. Den foreløpige norske versjonen ble så sendt 4 personer med kompetanse innen dette området og deres kommentarer ble innarbeidet i den endelige norske versjonen. Dette arbeidet ble ferdigstilt i 2011.
| Tittel og sammendrag | Har dere gitt klar og nøyaktig informasjon til at publikasjonen kan søkes frem, indekseres og raskt gjennomgås? |
| 1. Tittel | a) Viser at det dreier seg om forbedring av kvalitet (definert i den norske kvalitetsstrategien som tjenester som er trygge, virksomme, involverer pasientene og gir dem medvirkning, er samordnet og rettferdig fordelt samt utnytter ressursene på en god måte) |
| 2. Sammendrag | Oppsummerer nøyaktig all nøkkelinformasjon fra de forskjellige delene av artikkelen i abstraktmalen til det ønskede tidsskrift |
| Introduksjon | Hvorfor startet dere? |
| 3. Bakgrunn | Gir en kort og dekkende oppsummering av dagens kunnskap om problemene ved de tjenestene som ønskes forbedret, og beskriver egenskaper ved organisasjoner der problemene forekommer |
| 4. Lokalt problem | Beskriver det spesifikke lokale problemet - eller systemsvakheten - som studien omhandler (kjennetegn og alvorlighetsgrad) |
| 5. Ønsket forbedring | a) Beskriver spesifikk målsetting (prosess- og resultatmål) for den foreslåtte intervensjonen |
| 6. Studiespørsmål | Formulerer presist det primære forbedringsrelaterte spørsmålet og eventuelle sekundære spørsmål som studien av intervensjonen var designet for å gi svar på |
| Metoder | Hva gjorde dere? |
| 7. Etiske problemstillinger | Beskriver etiske aspekt ved gjennomføring og evaluering av forbedringstiltaket og hvordan disse ble håndtert. Personvern, ivaretakelse av deltagernes helse og potensielle habilitetskonflikter blant forfatterne er eksempler på slike etiske problemstillinger |
| 8. Kontekst | Spesifiserer hvordan dere identifiserte og kartla sider ved det lokale tjenestetilbudet som mest sannsynlig ville påvirke endring/forbedring på det aktuelle stedet/stedene |
| 9. Planlegging av intervensjon | a) Beskriver intervensjonen og deltiltakene tilstrekkelig detaljert slik at andre kan gjenta dem |
| 10. Planlegging av studien av intervensjonen | a) Viser hvilke planer man har for å vurdere hvor godt itnervensjonen ble implementert (kvaliteten og omfanget på intervensjonen) |
| 11. Metoder for evaluering | a) Beskriver måleverktøy og prosedyrer (kvalitative, kvantitative eller blandede) som ble brukt for å vurdere): |
| 12. Analyse | a) Angir detaljert hvilke kvalitative og kvantitative (statistiske) metoder som ble brukt for å trekke slutninger med utgangspunkt i dataene |
| Resultater | Hva fant dere? |
| 13. Resultat | a) Kontekst og forberdringstiltak |
| Diskusjon | Hva betyr funnene? |
| 14. Oppsummering | a) Oppsummerer de viktigste fordeler og ulemper ved implementering av intervensjonen og dens deltiltak, samt de viktigste endringer i tjenesteprosesser og kliniske resultater |
| 15. Forholdet til annen dokumentert kunnskap | Sammenholder resultatene i studien med relevante funn fra andre studier. Dette innebærer en bred litteraturgjennomgang. En oppsummeringstabell kan være nyttig for å vise hvordan studien bygger videre på eksisterende kunnskap |
| 16. Begrensninger | a) Vurderer andre forhold enn intervensjonen som kan ha medvirket til resultatene; konfunderende faktorer, skjevhet eller unøyaktighet i design, målinger og analyse (intern validitet) |
| 17. Tolkning | a) Utdyper mulige grunner til forskjell mellom observerte og forventede resultater b) Trekker slutninger som er i samsvar med styrken i funnene angående årsakssammenheng og størrelsen på observerte endringer med særskilt vekt på elementer ved intervensjonen og konteksten som kan ha bidratt til at intervensjonen ble effektiv (eller ikke), og i hvilke settinger intervensjonen mest sannsynlig vil være effektiv c) Foreslår videre endringer som kan bedre effekten i framtidige intervensjoner d) Gjennomgår økonomiske kostnader ved intervensjonen og hvordan totalt medgåtte ressurser ellers kunne vært brukt |
| 18. Konklusjon | a) Vurderer helhetlig praktisk nytte av intervensjonen b) Foreslår hvilke konsekvenser denne studien kan ha for videre forskning på forbedringstiltak |
| Annen informasjon | Var det andre forhold av betydning for gjennomføring og tolkning av denne studien? |
| 19. Økonomisk støtte | Beskriver eventuell økonomisk støtte og hvilken rolle eventuelle bevilgende organisasjoner har hatt i utforming, gjennomføring, fortolkning og publikasjon av studien |
Brukermedvirkning
Sist faglig oppdatert: 27.09.2019
Brukermedvirkning er et sentralt begrep i helse- og omsorgstjenesten. Det er både en visjon – noe å strekke seg etter, et mål, og en demokratisk rettighet. Brukernes rett til medvirkning er dessuten nedfelt i et omfattende lovverk.
Helsedirektoratet beskriver begrepet på følgende måte:
Brukere har rett til å medvirke, og tjenestene har plikt til å involvere brukeren. Samtidig har brukermedvirkning en egenverdi, terapeutisk verdi og er et virkemiddel for å forbedre og kvalitetssikre tjenestene. Brukermedvirkning innebærer at brukeren betraktes som en likeverdig partner i diskusjoner og beslutninger som angår hans eller hennes problem.
Det kan være nyttig å betrakte brukermedvirkning ut fra tre ulike nivå.
Brukermedvirkning på tre nivå
Brukermedvirkning skal skje på flere nivå, og nivåene reguleres av ulike lovverk:
- Individnivå
- Tjeneste-/systemnivå
- System-/politisk nivå
- Individnivå reguleres av Lov om pasient- og brukerrettigheter , og gjelder uavhengig av om tjenestene tilbys i kommune- eller spesialisthelsetjenesten. Loven regulerer blant annet retten til informasjon og retten til å medvirke ved gjennomføring av helse- og omsorgstjenester. Det betyr at den som benytter seg av et tjenestetilbud skal medvirke i valg, utforming og anvendelse av de tilbud som til enhver tid måtte være tilgjengelige, noe som igjen vil innebære økt mestring og kontroll over eget liv.
Retten til individuell plan ved behov for langvarige og koordinerte tjenester hjemles også i denne loven. Tjenestene skal ta utgangspunkt i brukerens egne mål. Fagkompetansen og brukerkompetansen utfyller hverandre.
- På tjenestenivå reguleres brukermedvirkning i Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten : Pasientenes, brukernes og de pårørendes erfaringer skal benyttes til forbedring av tjenestene
- På systemnivå - i spesialisthelsetjenesten, reguleres brukermedvirkning i Lov om helseforetak § 35: Styret skal sørge for at representanter for pasienter og andre brukere blir hørt i forbindelse med utarbeidelse av planer for virksomheten. På kommunalt nivå reguleres brukermedvirkning i Lov om kommunale helse- og omsorgstjenester § 3-10: Kommunen skal sørge for at representanter for pasienter og brukere blir hørt ved utformingen av kommunens helse- og omsorgstjeneste. Brukerorganisasjonene er representert på ulike måter for å ivareta brukernes erfaringer med basis i brukerkompetansen. Dette skjer gjennom brukerutvalg, møter, høringer og deltakelse i prosjekter.
Referanser
NOU 2001:22. Fra bruker til borger . En strategi for nedbygging av funksjonshemmende barrierer.
Helsedirektoratet. Brukermedvirkning. Hentet 28.06.17 fra: https://helsedirektoratet.no/folkehelse/psykisk-helse-og-rus/brukermedvirkning
Wikipedia- Brukermedvirkning. Hentet 28.06.17 fra: https://no.wikipedia.org/wiki/Brukermedvirkning
Oppnevning av brukerrepresentanter
Sist faglig oppdatert: 28.06.2017
Beskrivelse av ansvar og kjøreregler for brukerrepresentanter.
Helse- og omsorgstjenesten har forstått betydningen av brukermedvirkning, og ønsker brukernes deltakelse i utviklingen av tjenestene velkommen. Flere brukerorganisasjoner har utarbeidet materiale som er nyttig å sette seg inn i når det gjelder oppnevning av brukerrepresentanter. Dette gjelder blant annet Funksjonshemmedes Fellesorganisasjons (FFO) hefte: «Når du representerer FFO, en introduksjon til brukerrepresentanter». Målgruppen er brukerrepresentanter, men heftet inneholder mye nyttig informasjon til organisasjoner som ønsker å oppnevne brukerrepresentanter.
Brukerorganisnasjoner:
Funksjonshemmedes fellesorganisasjon (FFO)
Samarbeidsforum for funksjonshemmedes organisasjoner (SAFO)
Økonomisk kompensasjon
Det finnes ingen nasjonale retningslinjer når det gjelder økonomisk kompensasjon for brukerrepresentasjon. Det er imidlertid stor enighet om at alle dokumenterte utgifter som et minimum dekkes for brukerrepresentanten når det gjelder reise, opphold og evt. tapt arbeidsfortjeneste. I tillegg får brukerrepresentantene ofte en møtegodtgjørelse.
Samskaping
Sist faglig oppdatert: 10.12.2019
Endringer i demografi og økte forventninger fra befolkningen utfordrer fremtidens tjenestetilbud og krever mer innovative og kreative løsninger. For å utvikle bærekraftige helsetjenester må vi i større grad benytte ressursene på en bedre måte enn det vi har gjort tidligere. Samskapning er en ny måte å utforme tjenestene på.
Samskapning kommer fra de engelske ordene co-creation og co-production. Begrepene utfyller ordet samskapning på norsk. Co-creation handler om å skape noe nytt sammen med tjenestemottakere for å utvikle felles verdiskapning og co-production handler om et produksjonsfelleskap og at samarbeidet starter i utviklingsprosessen og er gjensidig avhengig av hverandre til leveranse. Samskapning handler om å utvikle tjenester i partnerskap sammen med tjenestemottakere som en likeverdig og aktiv part. Vi bør også skape tettere nettverk som kan bidra til nye løsninger på tvers av organisasjoner. Helsetjenester er en servicetjeneste og er alltid i samspill med både profesjonelle og tjenestebrukere. Ved å planlegge tjenestene sammen inviteres det til en dypere forståelse av hverandres ekspertise og verdier.
Samskapning kan skje på ulike nivå. På individnivå, tjeneste/organisasjonsnivå eller samfunnsnivå.
Mange opplever at offentlige tjenester har utviklet seg i en retning som ikke treffer godt nok i forhold til brukeres behov. Det er behov for å styrke de demokratiske verdiene i samfunnet og utvikle nye og mer treffsikre tjenester i fellesskap. Empirisk forskning viser at for at vi skal få god helse med lavere kostnader må vi informere og sørge for at tjenestemottakere er aktivisert i sin egen helse. For å få til samskapning må de involverte ha felles mål for arbeidet. Det bør også legges til rette for likeverdighet og åpenhet i prosessene som bidrar til gjensidig tillitt og ønsket måloppnåelse.
- Batalden, M., Batalden, P., Margolis, P., Seid, M., Armstrong, G., Opipari- Arrigan og Hartung, H. (2016) Coproduction of healthcare service. BMJ Quality & Safety 25(7) Hentet fra https://qualitysafety.bmj.com/content/25/7/509
- Kobro, L. U. (Red.). (2018). Håndbok i lokal samskapende sosial innovasjon. Hentet fra https://www.ks.no/contentassets/cc2dd10e4e054c768c0ffdbd9fa29384/handbok-for-samskaping.pdf
Metoder og verktøy - brukermedvirkning
Hva er viktig for deg? - En retningsendring
Fokusgruppeintervju- se kapittel om "Modell for kvalitetsforbedring" - Fokusgruppeintervju.
Effekten av brukermedvirkning i forbedringsarbeid
Sist faglig oppdatert: 03.10.2016
Til sammen 337 engelskspråklige studier ble funnet og gjennomgått. Av disse ble 42 studier – alt fra spørreundersøkelser og case rapporter til aksjonsforskning, valgt ut. Resultat fra studiene viser at det å involvere pasienter i planlegging og utvikling av helsetjenesten har bidratt til endringer på mange ulike områder: Nytt eller forbedret informasjonsmateriale til pasienter, lettere tilgang til helsetjenesten gjennom forbedrede muligheter for timebestilling, utvidede åpningstider, forbedret transportsystem, forbedret tilgang for funksjonshemmede, opprettelse av nye tjenester - for eksempel ombudsordning for å ivareta rettigheter, og hjelp til å søke jobber, og utvidelse av det tradisjonelle tilbudet med komplementær medisin.
Men selv om studiene viser at det å involvere pasientene i planlegging og utvikling av helsetjenesten fører til endringer/forbedringer, er effekten av disse prosessene på kvaliteten og effektiviteten i helsetjenesten fortsatt ikke godt nok dokumentert.
At effekten av brukermedvirkning i forbedringsarbeid ikke er godt nok dokumentert betyr ikke at man skal slutte å trekke brukere/pasienter inn i forbedringsarbeidet. Tvert i mot bør det gjøres oftere og på en mer systematisk måte, samtidig som man dokumenterer effekten ved å måle – har endringene ført til målbare forbedringer? Dette er et av de mest sentrale spørsmålene i alt forbedringsarbeid.
Referanse:
Crawford, M. J. , Rutter, D., Manley, C., Weaver, T., Bhui, K., Fulop, N., Tyrer, P. “Systematic review of involving patients in the planning and development of health care”, BMJ, 2002.
http://www.bmj.com/cgi/content/full/325/7375/1263#Top
Nasjonale fagmiljøer
Nyttige nettsteder om brukermedvirkning og kvalitetsforbedring.
En ny brukerrolle i helse-og omsorgstjenesten
Sist faglig oppdatert: 29.06.2017
I februar 2016 gjennomførte Funksjonshemmedes Fellesorganisasjon (FFO) og seksjon for kvalitetsutvikling i Folkehelseinstituttet (FHI) en turné i Norge sammen med et fagmiljø innenfor psykisk helse fra Trento i Nord-Italia. Hensikten var å inspirere ansatte og brukere innenfor helse- og omsorgstjenesten til å lære av det systematiske arbeid med brukermedvirkning som foregår i Trento, og å presentere norske eksempler på en ny brukerrolle. Det ble til sammen samlet inn 39 eksempler. Disse eksemplene ble analysert for å finne suksessfaktorer for en ny brukerrolle. Følgende suksessfaktorer stod frem i eksemplene:
- Jobbe mot brukerens egne mål. For å få til dette er det nødvendig å skape en god relasjon og ha en åpen dialog – etterspørre hva som er viktig for vedkommende. Så lages det en plan som beskriver hvilke tiltak som skal igangsettes med utgangspunkt i målene.
- Invitere brukerne inn i forbedringsarbeidet. De må trekkes inn tidlig i prosessen slik at muligheten til påvirkning blir reell. Brukernes synspunkter på tjenestene må dessuten innhentes regelmessig.
- Samarbeide og inngå partnerskap både innad i tjenestene og utad med relevante aktører som bruker- og pårørendeorganisasjoner, frivillige organisasjoner, likemenn/likepersoner og erfaringskonsulenter.
- Bidra til å sikre de helsefremmende suksessfaktorene sammen med den enkelte bruker. Det vil si bolig, arbeid/meningsfull fritid og mulighet til samvær med andre.
- Velge en faglig overbygning/et tankesett på tjenestene som vektlegger den enkelte pasient/brukers mestring og ressurser.
Alle de identifiserte suksessfaktorene er i tråd med overordnede føringer, lovverket på området og anerkjente faglige metoder. For å fremme en ny og styrket brukerrolle kreves vilje til endring når det gjelder holdninger og kultur i tjenestene. Det kan også være nødvendig å tenke annerledes og benytte ressursene man har tilgjengelig på en annen måte.
Brukermedvirkningstrappen
Folkehelseinstituttet har i samarbeid med FFO utviklet Brukermedvirkningstrappen, et verktøy for økt brukermedvirkning. Brukermedvirkningstrappen kan brukes til bevisstgjøring, refleksjon og diskusjon blant ledere og helsepersonell - og i deres samhandling med enkeltbrukere og brukerorganisasjoner.
Referanser:
Bakke, T et al: Notat om kvalitetsforbedring. Utvikling av en ny brukerrolle i helse og omsorgstjenesten – en beskrivelse av suksessfaktorer. 2016.
Brukererfaringer
Sist faglig oppdatert: 06.04.2017
Informasjon om kvantitative brukererfaringsundersøkelser og om hvordan du kan gjennomføre en egen lokal spørreskjemaundersøkelse. Gratis tilgang til validerte spørreskjemaer.
Internasjonale fagmiljøer
PasOpp-undersøkelser – nasjonale brukererfaringer
Sist faglig oppdatert: 16.02.2018

Selve navnet «PasOpp» sto opprinnelig for PasientOpplevelser, men inkluderer i dag også undersøkelser innenfor pårørende og samarbeidspartnere.
Avdeling for forskning og analyse av helsetjenesten er ansvarlig for gjennomføringen av undersøkelsene ved instituttet. Brukerundersøkelsene har til nå vært rettet mot spesialisthelsetjenesten, men framover satses det også på prosjekter innenfor kommunehelsetjenesten.
Les mer om de nasjonale undersøkelsene, blant annet om:
- hva er formålet med undersøkelsene?
- hvordan foregår utvikling og testing av spørreskjema?
- hvordan skjer datainnsamlingen?
Resultatrapporter
Faste undersøkelser har blitt gjennomført med tre års mellomrom, samt temaundersøkelser som har variert fra år til år. Resultatene fra de nasjonale undersøkelsene er publisert i rapporter, som du kan lese i sin helhet på Folkehelseinstituttets nettsider.
- Hovedrapporten presenterer gjerne hovedresultater fra undersøkelsen, både på nasjonalt og regionalt nivå, og for hver enkelt institusjon.
- Institusjonsrapporten presenterer institusjonsvise resultater for alle enkeltspørsmål. Spørreskjemaene som er benyttet i undersøkelsene finnes bakerst i rapportene.
- For de fleste undersøkelsene er det også utarbeidet en metoderapport for hele undersøkelsen.
Artikkelen ble først publisert 27.10.2009. Oppdatert 16. februari 2018.
Verktøy
Kvalitativ metode
Sist faglig oppdatert: 05.07.2016
Egne tidsskrifter, som Quality Research, er også etablert.
I tillegg finnes det et stort antall publikasjoner om kvalitative metoder tilgjengelig på nett, og nedenfor har vi valgt ut noen av disse:
- Pope et.al. diskuterer hvordan man kan vurdere kvaliteten på kvalitativ forskning, og hvordan kvalitative data kan analyseres:
Pope, C, Ziebland, S, Mays, N. 2000. Qualitative research in health care: analysing qualitative data. BMJ, 320, 50-52 - Bradley et.al. (2007) ser også nærmere på analyse av kvalitative data, med fokus på taksonomi, temaer og teori:
Bradley, EH , Curry, LA, Devers, KJ. 2007. Qualitative Data Analysis for Health Services Research: developing Taxonomy, Themes, and Theory. Health Services Research, 42 (4), 1758-1772 - Tong et al. (2007) beskriver en sjekkliste på trettito punkter om hvordan kvalitativ forskning bør rapporteres:
Tong, A, Sainsbury, P, Craig, J. 2007. Consolidated criteria for reporting qualitative research (COREQ): a 32-item checklist for interviews and focus groups. International Journal for Quality in Health Care, 19(6), 349-357
Validerte spørreskjema
Sist faglig oppdatert: 08.01.2018
Det kan være krevende å utvikle gode spørreskjemaer for brukerundersøkelser. Du kan få god hjelp ved å benytte deg av våre ferdige spørreskjemaer.
Dersom du planlegger egne lokale brukerundersøkelser, kan det av flere grunner være fornuftig å vurdere å bruke ferdig utviklede og dokumenterte spørreskjemaer i stedet for å utvikle et eget skjema. Vår erfaring er at det er svært ressurskrevende å utvikle gode spørreskjemaer for brukerundersøkelser, og det krever spesifikk kompetanse som ikke finnes ved alle helseinstitusjoner.
Kunnskapssenteret har utviklet mange spørreskjemaer for å måle brukeres erfaringer med helsetjenesten i ulike typer institusjoner. Disse spørreskjemaene har dokumentert kvalitet (valide og reliable).
Alle våre spørreskjemaer er tilgjengelige som PDF-filer, og kan fritt benyttes eller tilpasses lokale formål.
Validerte spørreskjema fra Kunnskapssenteret:
- Brukererfaring i helse- og omsorgssektoren, inkludert spørreskjema (Spørreskjemabanken)
Se også:
Artikkelen ble først publisert 27.10.2009. Oppdatert 2.3.2015.
Sjekkliste: Planlegging av lokale, kvantitative brukerundersøkelser
Sist faglig oppdatert: 09.04.2018
Vi presiserer at det ikke er meningen å tilby en fullstendig sjekkliste for alle mulige undersøkelsesopplegg i lokale undersøkelser, til det vil lokale preferanser og forhold variere for mye. På noen punkter gir vi imidlertid råd og anbefalinger, og disse er basert på erfaringer fra en rekke nasjonale og lokale brukererfaringsundersøkelser som Kunnskapssenteret har gjennomført, samt på metodeforskning som anses relevant på tvers av pasientpopulasjoner.
Fire hovedbolker
Sjekklista er oppdelt i fire hovedbolker og inneholder en rekke underpunkter som det er viktig for prosjektleder å gjennomgå og avklare i planleggingen av undersøkelsen:
- Formål, organisering og formalia
- Utvalg
- Spørreskjema
- Gjennomføring av undersøkelsen
Gå til sjekkliste for planlegging av lokale, kvantitative brukerundersøkelser
Les mer:
Detaljert oppskrift på gjennomføring av undersøkelser finner du for eksempel hos den danske enheten for brukerundersøkelser eller hos CAHPS i USA.
Hvordan opplever brukerne samhandling?
Kunnskapssenteret har utviklet en liste av spørsmål som kan være relevante for å finne ut mer om hvordan brukerne selv opplever samhandlingen.
Kvalitetsmåling
Kvalitetsindikatorer
Hva kjennetegner gode kvalitetsindikatorer?
Sist faglig oppdatert: 09.04.2018
Det bør stilles strenge krav ved utviklingen av kvalitetsindikatorer slik at de er gyldige, pålitelige og anvendbare. Et kjernepunkt i utviklingen er den systematiske tilnærmingen, som tar sikte på å ivareta både det vitenskapelige og faglige aspektet, og den helsepolitiske og verdimessige dimensjonen. Det bør legges stor vekt på legitimitet og faglig forankring i seleksjonsprosessene (transparens). Formaliserte konsensusprosesser som vurderer den forskningsbaserte kunnskapen i kombinasjon med kollektive ekspert- og brukervurderinger, er en mye brukt tilnærming for å bidra til dette.
National Quality Measures Clearinghouse (NQMC) har gjennomført en omfattende oppsummering av eksisterende rammeverk som beskriver ønskede egenskaper for indikatorer og indikatorsett. Kartleggingen omfattet nasjonale og internasjonale organisasjoner som arbeider med kvalitetsmåling og -forbedring:
- National Committee on Quality Assurance (NCQA)
- Joint Commission on Accreditation of Healthcare Organizations (JCAHO)
- Foundation for Accountability (FACCT)
- Institute of Medicine (IOM)
- U.S. Department of Health & Human Services (DHHS)
- Performance Measures Coordinating Council
- Physician Consortium
- Australia's National Health Performance Committee
- United Kingdom's National Health System
- German Agency for Quality in Medicine
Basert på denne kartleggingen har NQMC utviklet sine «Inclusion Criteria» og «the Template of Measure Attributes for NQMC» som angir deres nøkkelkriterier for hva som kjennetegner gode indikatorer. Disse kan grupperes i 3 hovedkategorier:
- Betydning (the importance of a measure)
- Vitenskapelig begrunnelse (the scientific soundness of a measure)
- Gjennomførbarhet (the feasibility of a measure)
Også Kunnskapssenteret har, i rapport nr 6 2008 Utvikling og bruk av kvalitetsindikatorer for spesialisthelsetjenesten innhentet og systematisert kunnskap fra andre lands forskning og erfaring knyttet til utvikling og bruk av kvalitetsindikatorer. Kartleggingen omfattet seks ulike nasjonale kvalitetsindikatorsystem utviklet av de internasjonale organisasjonene OECD og WHO og av helsemyndighetene i Canada, USA, Danmark og Sverige.
Også fra denne kartleggingen fremgår det at hovedkriteriene for seleksjon av indikatorer kan grupperes etter (i) relevans /betydning (helsepolitisk, økonomisk, klinisk) (ii) vitenskapelig dokumentasjon (validitet, reliabilitet, tydelig kunnskapsgrunnlag) (iii) gjennomførbarhet.
I rapporten er viktige kjennetegn ved systemene beskrevet og sammenliknet med utgangspunkt i følgende vurderingstema:
- Kontekst som indikatorsystemet er utviklet i
- Mål og målgruppe for systemet
- Overordnet rammeverk som grunnlag for utvikling av systemet
- Evalueringskriterier benyttet for seleksjon av indikatorer
- Prosedyrer for valg av indikatorer
- Valgt rapporteringsformat for indikatorer og indikatorsystem
- Empirisk testing av indikatorer
- System for revisjon og oppdatering
Rapporten gir dessuten i innlednings- og diskusjonskapitlene mer detaljert informasjon om metodiske tilnærminger, som kan beskrives som en slags "best practice" på området. Det dreier seg i hovedsak om evaluerings- og prioriteringskriterier for seleksjon av indikatorene, prosesser for utvikling og implementering, samt metoder for analyse, fortolkning og presentasjon av dataene. I alle systemer må det foretas avveininger i forhold til de ulike kriteriene.
Bl.a. basert på denne kartleggingen, har Kunnskapssenteret utarbeidet følgende hovedkriterier for seleksjon av indikatorer eller indikatorsett. Det forutsettes at utvelgelsen baseres på skåringer fra formaliserte konsensusprosesser. Disse tar sikte på å ivareta både det vitenskapelige og faglige aspektet, og den helsepolitiske og verdimessige dimensjonen (se lenke til konsensusprosesser)....
| Scoring for område/pasientgruppe | Score 1 | Score 2 | Score 3 | Score 4 | Score 5 |
| Manglende forebygging/ diagnostikk/ behandling/ oppfølging fører til spesielt stort prognosetap med hensyn til livslengde eller ikke ubetydelig nedsatt livskvalitet. | |||||
| Mangler faglig konsensus om behandling /stor variasjon i behandlingstilbudet | |||||
| Spesielt ressurskrevende diagnostikk, behandling og/ eller oppfølging (inkludert grupper som krever store ressurser pga volum). |
| Scoring for enkeltindikator | Score 1 | Score 2 | Score 3 | Score 4 | Score 5 |
| Betydning (importance): Det som måles skal være udiskutabelt viktig i helsepolitisk eller helseøkonomisk sammenheng, ha stor betydning for sykdoms- eller helseforhold og skal kunne påvirkes av behandler eller system. | |||||
| Vitenskapelig begrunnelse (scientific soundness) : Indikatoren skal ha høy grad av validitet, reliabilitet og et tydelig evidensgrunnlag, herunder kunne risikojusteres på en formålstjenelig måte. | |||||
| Gjennomførbarhet (feasibility) : Det skal være foretatt avveininger knyttet til tilgjengeligheten av data og omkostningene ved datainnhenting, analyse og rapportering på nasjonalt nivå. |
Relaterte lenker:
Jakten på de gode kvalitetsindikatorene
Inclusion criteria - National Quality Measures Clearinghouse
Selecting Measures - National Quality Measures Clearinghouse
Internasjonale utviklingstrekk
Sist faglig oppdatert: 06.07.2016
Offentliggjøring av data om sykehusenes resultater har en lang historie i flere vestlige land som Canada, USA, Australia og Storbritannia. Særlig var England og USA tidlig ute. I England begynte Florence Nightingale på midten av 1800-tallet å publisere mortalitetsdata for enkeltsykehus, kategorisert etter sykdom, skade og type operasjon. Registreringene tok slutt etter ca. tre år, delvis pga fagpolitisk motstand. Først i 1969 ble registrering av data vedrørende utskrivning og mortalitet tatt opp igjen på nasjonalt nivå1.
I USA var Bostonkirurgen Ernest Codman en foregangsmann tidlig på 1900-tallet. Han opprettet pasientregistre med informasjon både om resultater (end results"/outcomes) og koder for hendelser og feil som kunne ha påvirket resultatene. Han ivret også for utstrakt utbredelse av slike registre, og at de skulle anvendes til komparative analyser. Dette fikk han ikke gehør for blant sine kolleger. Det var ikke før sent på 1980-tallet at sammenliknende data for sykehus ble offentliggjort i USA1.
Andre europeiske land, som Nederland, Danmark, Sverige og Norge, har de senere årene etablert kvalitetsindikatorsystem med offentliggjøring av resultater på nasjonalt, regionalt eller sykehusnivå som målsetning1. Omfanget av rapporteringen later til å være i sterk vekst. I visse land publiseres rangeringer av sykehusenes kvalitet og/eller effektivitet (for eksempel England, Danmark, Sverige)2-6. Noen steder er også målingene knyttet til finansielle insentiver eller sanksjoner (for eksempel "Pay-for-Performance" i USA)7-9.
Selv om politiske og regulatoriske forhold varierer fra land til land, har motivasjonen for datainnsamlingen ofte vært den samme: bekymringer knyttet til utgiftsøkningen i helsetjenesten, suboptimal tjenestekvalitet med til dels store variasjoner og ulikheter i tilgjengelighet til tjenestene. Det var lenge stor oppmerksomhet på sykehusenes økonomi, deres kostnadseffektivitet og produktivitet. I den senere tid har mål knyttet til behandlingskvaliteten og ikke minst sikkerheten i sykehusene vært kilde til økende interesse1;2;10-13.
Referanser:
- Mason A, Street A. To publish or not? Experience and evidence about publishing hospital outcomes data. London: Office of Health Economics; 2005.
- Rygh L, Saunes I. Utvikling og bruk av kvalitetsindikatorer for spesialisthelsetjenesten. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2008. 6.
- Sosial- og helsedirektoratet. Nasjonale kvalitetsindikatorer [Sosial- og helsedirektoratet]. [updated 2007 Oct 8] [cited 2007 Nov 21].
- Sundhedsstyrelsen. Den Danske Kvalitetsmodel for Sundhedsvæsenet [nettdokument]. København: Sundhedsstyrelsent;1-55. [updated 2004 Dec 20] [cited 2007 Apr].
- Sundhedsstyrelsen. Metode til beregning af karakterer for service og kvalitet på sygehuse. 2006.
- Sveriges Kommuner och Landsting, Socialstyrelsen. Mäta och öppet redovisa resultaten i vård och omsorg. Stockholm: Socialstyrelsen; 2005.
- Doran T, Fullwood C, Gravelle H, Reeves D, Kontopantelis E, Hiroeh U, et al. Pay-for-performance programs in family practices in the United Kingdom. N Engl J Med 2006;355(4):375-84.
- Epstein AM. Pay for performance at the tipping point. N Engl J Med 2007;356(5):515-7.
- Rosenthal MB, Landon BE, Normand SL, Frank RG, Epstein AM. Pay for performance in commercial HMOs. N Engl J Med 2006;355(18):1895-902.
- Institute of Medicine. Crossing the Quality Chasm: A New Health System for the 21st Century. Washington, DC, USA: National Academies Press; 2001.
- Institute of Medicine. Performance Measurement : accelerating improvement. Washingtom D.C.: The National Academies Press; 2006.
- Kohn LT CJDMe. To Err Is Human: Building a Safer Health System. Washington, DC, USA: National Academies Press; 1999.
Smith P, Mossialos E, Papanicolas I. Performance measurement for health system improvement: experiences, challenges and prospects. Copenhagen: WHO Regional Office for Europe; 2008.
Målsetninger og bruk av kvalitetsindikatorer
Sist faglig oppdatert: 06.07.2016
Myndigheter og eiere av helseinstitusjoner har forventninger om at indikatorene skal gi relevant informasjon for styring og prioritering. Ledere og helsepersonell kan benytte dem for å følge med på klinisk praksis og i sitt kvalitetsforbedringsarbeid. Publisering av kvalitetsindikatorer kan være et grunnlag for sammenlikninger av institusjonenes tjenestetilbud. I mange land vektlegges i stadig sterkere grad også betydningen av å ha åpenhet omkring institusjonenes faglige standard og resultatoppnåelse. For eksempler og informasjon om dette, se litteraturliste under1-23.
I Norge har helsemyndighetene lagt til grunn alle disse målsetningene for det nasjonale kvalitetsindikatorsystemet for spesialisthelsetjenesten som ble innført i 200324-27.
Formålet med indikatorsystem kan derfor grovt sett inndeles i fire kategorier28:
- Samfunnsmessig legitimering og kontroll: for å gi allmennheten innsikt i helse-
tjenestens ytelser i samfunnsmessig og helsepolitisk sammenheng (accountability). - Virksomhetsstyring: som verktøy for styring og ledelse i helsetjenesten.
- Faglig kvalitetsforbedring: som verktøy for intern kvalitetsforbedringsarbeid i
helsetjenesten. - Støtte til brukervalg: som informasjonskilde for pasienter og helsepersonell i forbindelse med vurderinger av kvalitetsforskjeller mellom virksomheter og valg av tjenestested.
Litteraturliste:
- Institute of Medicine.Hurtado MP, Swift EK, Corrigan JM, editors. Envisioning the national health care quality report. Washington, D.C.: National Academy Press; 2001.
- Institute of Medicine. Performance Measurement : accelerating improvement. Washingtom D.C.: The National Academies Press; 2006.
- Arah OA, Klazinga NS, Delnoij DM, ten Asbroek AH, Custers T. Conceptual frameworks for health systems performance: a quest for effectiveness, quality, and improvement. International journal for quality in health care : journal of the International Society for Quality in Health Care / ISQua 2003;15(5):377-98.
- Arah OA. Performance Reexamined. Concepts, content and practice of measuring health system performance. Universiteit van Amsterdam; 2005.
- Arah OA, Westert GP, Hurst J, Klazinga NS. A conceptual framework for the OECD Health Care Quality Indicators Project. Int J Qual Health Care 2006;18 Suppl 1:5-13.
- Doran T, Fullwood C, Gravelle H, Reeves D, Kontopantelis E, Hiroeh U, et al. Pay-for-performance programs in family practices in the United Kingdom. N Engl J Med 2006;355(4):375-84.
- Epstein AM. Pay for performance at the tipping point. N Engl J Med 2007;356(5):515-7.
- Evans DB, Edejer TT, Lauer J, Frenk J, Murray CJ. Measuring quality: from the system to the provider. Int J Qual Health Care 2001;13(6):439-46.
- Grepperud S. [Quality in health care--what does it mean actually?]. Tidsskrift for den Norske laegeforening : tidsskrift for praktisk medicin , ny raekke 2009;129(11):1112-4.
- Institute of Medicine. Crossing the Quality Chasm: A New Health System for the 21st Century. Washington, DC, USA: National Academies Press; 2001.
- Legido-Quigley H, Mckee M, Nolte E, Glinos I. Assuring the quality of Health Care in the European Union. a case for acton. Copenhagen: World Health Organization; 2008.
- Mannion R, Davies HT. Reporting health care performance: learning from the past, prospects for the future. J Eval Clin Pract 2002;8(2):215-28.
- Mason A, Street A. To publish or not? Experience and evidence about publishing hospital outcomes data. London: Office of Health Economics; 2005.
- McGlynn EA. Introduction and overview of the conceptual framework for a national quality measurement and reporting system. Medical care 2003;41(1 Suppl):I1-I7.
- McLoughlin V, Leatherman S, Fletcher M, Owen JW. Improving performance using indicators. Recent experiences in the United States, the United Kingdom, and Australia. Int J Qual Health Care 2001;13(6):455-62.
- Murray CJ, Frenk J. A framework for assessing the performance of health systems. Bull World Health Organ 2000;78(6):717-31.
- Shaw C. How can hospital performance be measured and monitored? København: WHO Regional Office for Europe's Health Evidence Network; 2003.
- Smith P, Mossialos E, Papanicolas I. Performance measurement for health system improvement: experiences, challenges and prospects. Copenhagen: WHO Regional Office for Europe; 2008.
- Socialstyrelsen. Nationella indikatorer för god vård. Diskussionsunderlag.: Socialstyrelsen; 2008 Sep 12.
- ten Asbroek AH, Arah OA, Geelhoed J, Custers T, Delnoij DM, Klazinga NS. Developing a national performance indicator framework for the Dutch health system. Int J Qual Health Care 2004;16 Suppl 1:i65-i71.
- Veillard J, Champagne F, Klazinga N, Kazandjian V, Arah OA, Guisset AL. A performance assessment framework for hospitals: the WHO regional office for Europe PATH project. Int J Qual Health Care 2005;17(6):487-96.
- Nordisk Ministerråds arbejdsgruppe vedrørende kvalitetsmåling. Kvalitetsmåling i sundhedsvæsenet i Norden. København: Nordisk Ministerråd; 2007. TemaNord 2007:520 .
- Sundhedsstyrelsen. Den Danske Kvalitetsmodel for Sundhedsvæsenet [nettdokument]. København: Sundhedsstyrelsent;1-55. [updated 2004 Dec 20] [cited 2007 Apr].
- Helse- og omsorgsdepartementet. Nasjonal helseplan (2007-2010). 2006.
- Sosial- og helsedirektoratet. Evaluering av systemet med nasjonale kvalitetsindikatorer for spesialisthelsetjenesten. Oslo: Sosial- og helsedirektoratet; 2006.
- Sosial- og helsedirektoratet. Nasjonale kvalitetsindikatorer [Sosial- og helsedirektoratet]. [updated 2007 Oct 8] [cited 2007 Nov 21].
- Sosial- og helsedirektoratet. Helhetlig plan for nasjonale kvalitetsindikatorer. Oslo: Sosial- og helsedirektoratet; 2006.
Rygh L, Saunes I. Utvikling og bruk av kvalitetsindikatorer for spesialisthelsetjenesten. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2008. 6.
Norske begreper og definisjoner
Sist faglig oppdatert: 06.07.2016
Ordet «kvalitetsindikator» kommer fra det latinske qualis (beskaffenhet/egenskap) og indicare (angi/antyde). En vanlig definisjon av begrepet indikator er1:
"et observerbart fenomen som viser tilstanden vedrørende et annet, ikke direkte observerbart, fenomen".
En kvalitetsindikator er i tillegg en tallmessig størrelse med en presis definisjon som kan beregnes rutinemessig. En indikator beregnes for de enhetene som skal vurderes, og som regel sammenliknes, slik som sykehus eller forskjellige lands helsetjenester.
Noen begrep som ofte anvendes i den engelskspråklige litteraturen mangler gode og allment aksepterte norske oversettelser. For eksempel er begrepene performance measurement og performance indicators mye anvendt. Ifølge WHO2 er det viktig at begrepet performance defineres:
"..... in relation to explicit goals reflecting the values of various stakeholders (such as patients, professions, insurers, regulators)".
Helsedirektoratet har følgende definisjon for kvalitetsindikatorer3:
"En kvalitetsindikator er et indirekte mål, en pekepinn, på kvalitet og sier noe om kvaliteten på det området som måles."
I Nasjonal helseplan (2007-2010)4 uttrykkes at:
"... det er et mål å videreutvikle det nasjonale indikatorsystemet, slik at det blir et sett av overordnede nøkkeldata som sier noe om praksis i norsk helsetjeneste ut fra de seks dimensjonene ved god kvalitet. Dataene bør illustrere endringer over tid og ulikheter på tvers av fagfelt og geografiske områder."
Kunnskapssenteret har benyttet følgende definisjoner i sin kartlegging av nasjonale og internasjonale kvalitetindikatorsystem5:
Kvalitetsindikatorer:
"Målbare variabler som anvendes for å registrere viktige aspekter av tjenestenes kvalitet. Med hjelp av slike måleverktøy kan man identifisere forhold og områder som bør studeres nærmere når det gjelder årsakssammenhenger og muligheter for forbedring"
Kvalitetsindikatorsystem:
"Et unikt system bestående av et sett av indikatorer, som er etablert med et bestemt formål innenfor en avgrenset kontekst, herunder organisasjon, infrastruktur og prosedyrer knyttet til systemets utvikling og drift"
Eksterne kvalitetsindikatorer:
"Målbare variabler som anvendes for å registrere viktige aspekter av tjenestenes kvalitet, og som benyttes som grunnlag for å vurdere om virksomheter i helsetjenesten yter det som forventes i forhold til sitt samfunnsmessige oppdrag og mandat. Indikatorene velges med sikte på å være grunnlag for det styringsmessige arbeidet ved å beskrive geografiske variasjoner og utviklingstendenser og trender"
Interne kvalitetsindikatorer:
"Målbare variabler som anvendes i det praksisnære feltet for å registrere om de oppfyller tjenesteyternes egendefinerte kvalitetsmål"
Relaterte lenker
Tutorial on Quality Measures - National Quality Measures Clearinghouse
Performance measurement for health system improvement: experiences, challenges and prospects
Referanseliste:
- Ordnett.no Norsk ordbok. Kunnskapsforlaget: H.Aschehoug & Co. (W.Nygaard)A/S og Gyldendal ASA; 2008.
- Shaw C. How can hospital performance be measured and monitored? København: WHO Regional Office for Europe's Health Evidence Network; 2003.
- Sosial- og helsedirektoratet. Nasjonale kvalitetsindikatorer [Sosial- og helsedirektoratet]. [updated 2007 Oct 8] [cited 2007 Nov 21].
- Helse- og omsorgsdepartementet. Nasjonal helseplan (2007-2010). 2006.
- Rygh L, Saunes I. Utvikling og bruk av kvalitetsindikatorer for spesialisthelsetjenesten. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2008. 6.
Kvalitetsregistre
Kvalitetsregistrene består av opplysninger som er samlet inn fra helsetjenesten med tanke på å beskrive innholdet i form av prosesser, resultater og kvalitetsegenskaper i det tjenestetilbudet som gis befolkningen. I Norge betegnes slike registre gjerne som medisinske kvalitetsregistre.
Verktøy - kvalitetsmåling
Konsensusbaserte prosesser i arbeidet med kvalitetsindikatorer – veileder
En praktisk veileder for avdeling for kvalitetsmåling og pasientsikkerhet:
Rygh, LH, Saunes, IS, Skredtveit Moen, H. Konsensusbaserte prosesser i arbeidet med kvalitetsindikatorer. Notat fra Kunnskapssenteret, 2012. Oslo: Nasjonalt kunnskapssenter for helsetjenesten, 2012.
Statistikk om helsetjenesten
-
Commonwealth Fund
Commonwealth Fund gjennomfører årlige internasjonale spørreundersøkelser om helsevesenet. De velger tema ut fra hva som anses som viktig for å oppnå bedre tilgjengelighet, kvalitet og effektivitet for brukerne. Commonwealth Survey er en årlig internasjonal spørreundersøkelse i regi av Commonwealth Fund med varierende tema innen helsetjenestene. Norge deltok første gang i 2009. -
Folkehelseinstituttet - helsestatistikk
Folkehelseinstituttet har to innholdsrike statistikkbanker som er tilrettelagt for helseovervåking - Norgeshelsa og Kommunehelsa statistikkbank. Her kan du også se folkehelseprofiler for din kommune og ditt fylke. - Helsedirektoratet - statistikk og analyse
Helsedirektoratet har et overordnet faglig ansvar for at det foreligger relevant og tilstrekkelig statistisk dokumentasjon på sentrale deler av helseområdet.
- IPLOS
Formålet med IPLOS-registeret er å gi statlige myndigheter, kommunene og allmennheten kunnskap om utviklingen i pleie- og omsorgssektoren. Datagrunnlaget for IPLOS-registeret sikres ved at kommunene bruker en standardmetode, som er velegnet for dokumentasjon av saksbehandlingen som danner grunnlag for vedtak om pleie- og omsorgstjenester.
- KOSTRA
KOSTRA (KOmmune-STat-RApportering): er et nasjonalt informasjonssystem som gir styringsinformasjon om kommunal virksomhet. Informasjon om kommunale tjenester og bruk av ressurser på ulike tjenesteområder registreres og sammenstilles for å gi relevant informasjon til beslutningstakere og andre, både nasjonalt og lokalt. Mange av indikatorene som brukes i KOSTRA sier noe om kvaliteten på kommunale eller fylkeskommunale tjenester.
- Kreftregisteret
Kreftregisteret er en del av Helse Sør-Øst RHF, og er organisert som selvstendig institusjon under Rikshospitalet HF. Registeret har som overordnet mål å etablere viten og spre kunnskap som bidrar til å redusere kreftsykdom.
- Legemiddelstatistikk
Legemiddelstatistikk viser legemiddelforbruket i Norge basert på total omsetning av legemidler fra grossister til apotek, sykehus og dagligvarehandel.
- Medisinsk fødselsregister
Medisinsk fødselsregister er et landsomfattende helseregister over alle fødsler i Norge. Registeret har opplysninger om mors helse før og under svangerskapet, samt eventuelle komplikasjoner i svangerskapet eller ved fødselen.
Registeret har som mål å bidra med å avklare årsaker til og konsekvenser av helseproblemer i forbindelse med svangerskap og fødsel, samt overvåke forekomst av medfødte misdannelser.
- Nasjonale kvalitetsindikatorer
Helsedirektoratet er ansvarlig for utvikling og offentliggjøring av de nasjonale kvalitetsindikatorene innen helse- og omsorgtjenester.
- Nordisk medisinalstatistisk komité (NOMESKO)
Komité under Nordisk ministerråd med separate midler fra Nordisk sosialpolitisk komité. Komiteen er blant annet ansvarlig for koordineringen av helsestatistikken i de nordiske landene.
- Norgeshelsa Folkehelseinstituttet (FHI).
Database og dataprogram der du kan lage egne diagrammer, tabeller og kart fordelt på variabler som kjønn, alder og geografi. Databasen inneholder opplysninger om befolkningens helsetilstand, slik som dødsårsaker, kreftsykdommer, fødselsvekt, kroppsmasseindeks, andel dagligrøykere og salg av legemidler.
- Norsk Pasientregister
Norsk pasientregister er et av Norges sentrale helseregistre og blir drevet av Helsedirektoratet. Når pasienter får henvisning til eller behandling i et sykehus, en poliklinikk eller en avtalespesialist, blir en rekke opplysninger registrert ved behandlingsstedet. Et utvalg av disse opplysningene sendes til Norsk pasientregister (NPR).
- NPEs statistikk
Norsk pasientskadeerstatning (NPE) formidler statistikk om pasientskadesakene og utviklingen de siste årene.
- OECD helsedata
OECD utgir årlig OECD Health Data, som er en omfattende database med over 1200 indikatorer på helsesystemer i OECD-landene.
OECD publiserer også «Health at a Glance» som er en analytisk presentasjon av sentrale helsedata. Her er det mulig å sammenlikne OECD-landene når det gjelder helsestatus, helsepersonell, helse- og legemiddelutgifter, samt visse kvalitetsindikatorer.
- Reseptbasert legemiddelregister - Reseptregisteret Folkehelseinstituttet (FHI).
Reseptbasert legemiddelregister (Reseptregisteret) inneholder statistikk over bruken av legemidler på resept i Norge. Her kan du finne informasjon om antall brukere av et bestemt legemiddel eller en legemiddelgruppe. Dataene kan fordeles på kjønn, alder og geografisk tilhørighet.
- SAMDATA
SAMDATA har som mål å utvikle, analysere og publisere bearbeidede og sammenlignbare styringsindikatorer for spesialisthelsetjenesten. SAMDATA benyttes av sentrale myndigheter, helseforetak og forskningsinstitusjoner for å følge utviklingen i bruk av tjenester, ressursinnsats og produktivitet. SAMDATA består av en årlig nøkkeltallsrapport og sektorrapporter for somatisk sektor, psykisk helsevern og rus. I tillegg utarbeides egne analyserapporter knyttet til utvalgte tema.
- Statistisk prosesskontroll (SPC)
Statistisk prosesskontroll (SPC) er en gren av statistikk som gjør bruk av tidsserier gjør bruk grafisk presentasjon av data, som dermed gir raskere forståelse av tallmaterialet og bedre formidling. SPC egner seg godt til bruk i forbedringsarbeid.
- Statistisk sentralbyrå - statistikk om helsetjenesten
Statistisk sentralbyrå (SSB) har eget område på sine hjemmesider som presenterer statistikk om helsetjenesten: Spesialisthelsetjenesten: aktiviteter (konsultasjoner, opphold), driftskostnader og antall årsverk. Primærhelsetjenesten: omfatter årsverk i kommunalhelsetjenester, årsverk og tallet på mottakere av pleie- og omsorgstjenester og tall fra ulike prosjekter.
- WHO: data og statistikk World Health Organization (WHO).
WHO gir tilgang til data og analyser om den globale helsesituasjonen. Under «Countries» finnes konkret informasjon om de enkelte land.







