BUP veileder
Funksjonelle symptomer og tilstander
Sist faglig oppdatert: 30.01.2026
Helene Helgeland og Trond H. Diseth
Bakgrunn
Det finnes ulike betegnelser for tilstandene som omtales i dette kapitlet, for eksempel funksjonelle, psykosomatiske, psykogene, medisinsk uforklarte og sammensatte, symptomtilstander. Disse brukes ofte om hverandre. Betegnelser som «medisinsk uforklarte symptomer» (MUS) og «psykogen» (som psykogene kramper) er utdatert og bør unngås. Fagmiljøet foretrekker å bruke funksjonelle symptomer og tilstander som samlebetegnelse.
Definisjon
Funksjonelle symptomer er en samlebetegnelse for kroppslige symptomer som hodepine, mageplager, rygg-/nakkesmerter, kvalme, svimmelhet, utmattelse, kramper, lammelser og sanseforstyrrelser. Enkelte tilstander viser gjenkjennbare symptommønstre som irritabel tarmsyndrom (IBS), fibromyalgi og kronisk utmattelsessyndrom.
Selv om medisinske undersøkelser oftest ikke avdekker påvisbar organisk sykdom, er ikke disse symptomene medisinsk uforklarte. De forstås som uttrykk for endringer i nervesystemets funksjon og subtile avvik i kroppens fysiologi. Symptomene oppstår i et komplekst samspill mellom hjerne, kropp og livserfaringer. For å forstå og behandle dem er man derfor avhengig av en helhetlig biopsykososial tilnærming fremfor en snever biomedisinsk modell.
I dag anerkjennes en stadig bredere paraply av funksjonelle symptomer og tilstander. Forskning tyder på at disse tilstandene er nært beslektet og deler mange underliggende faktorer.
Forståelse og mekanismer
En biopsykososial forståelsesramme
Funksjonelle symptomer hos barn og unge utvikles gjennom prosesser der biologiske, psykologiske og sosiale forhold virker sammen og gjensidig påvirker hverandre over tid. I klinisk praksis innebærer dette at symptomer må forstås i lys av barnets kroppslige fungering, hvordan barnet opplever og fortolker egne erfaringer og barnets sosiale omgivelser.
Den biopsykososiale modellen gir en overordnet ramme i møtet med den enkelte pasient og familie ved å støtte integrasjon av kroppslige prosesser, psykologiske forståelses- og mestringsmønstre samt sosiale relasjoner og livssituasjon. Modellen er ikke en årsaks- eller mekanismeteori, men et klinisk rammeverk som organiserer forståelse og legger til rette for strukturert kartlegging. På bakgrunn av en slik kartlegging kan forskningsbaserte teorier og mekanismer bidra til å forklare hvordan biopsykososiale faktorer samvirker i et dynamisk og sammenhengende reguleringssystem, og hvilke prosesser og årsakssammenhenger som ligger til grunn for symptomer.
Funksjonelle symptomer og hjernens nettverk
Nyere nevrovitenskapelig forskning tyder på at funksjonelle symptomer ikke kan forklares av strukturell skade, men heller forstås som uttrykk for endret funksjon og samspill i hjernens funksjonelle nettverk. Dette gjelder særlig nettverk involvert i oppmerksomhet, vurdering av viktighet (saliens), emosjonsregulering, interosepsjon, opplevelse av egenkontroll (agency) og motorisk kontroll. Slike nettverk er plastiske og påvirkes kontinuerlig av erfaring, læring og belastninger. Endringer i samspillet mellom nettverkene kan bidra til at kroppslige signaler forsterkes, feiltolkes eller oppleves som mer truende. Dette kan gi opphav til vedvarende symptomer – samtidig som kroppens struktur og grunnleggende funksjon er intakt.
Prediktiv regulering og allostase
Hjernen fungerer som kroppens sentrale reguleringsorgan og arbeider kontinuerlig for å forutsi og regulere kroppens fysiologi i møte med skiftende krav. Denne forutseende (prediktive) reguleringen, ofte omtalt som allostase, innebærer koordinering av autonome funksjoner, hormonelle stressresponser, energibruk samt motorisk og emosjonell respons. Tidligere erfaringer integreres med løpende informasjon fra kropp og omgivelser for å forutsi behov og forberede regulering før belastninger oppstår.
Under relativt forutsigbare og trygge forhold gir prediktiv regulering fleksibel og hensiktsmessig tilpasning. Ved belastninger, sykdom, kroppslige endringer eller uforutsigbare livsbetingelser kan reguleringen bli mindre presis. Kroppslige signaler kan da oppleves som mer tvetydige, og reguleringen styres i økende grad av etablerte, ofte ubevisste forventningsmodeller fremfor sanseinformasjon her og nå. Når sanseinformasjon oppleves som tvetydig, vil også signaler som kan indikere trygghet eller normal funksjon få mindre gjennomslag, og forventninger om fare eller svikt kan forbli styrende. På mekanismenivå innebærer dette at avviket mellom forventninger og sanseinntrykk (prediksjonsfeil) får begrenset effekt i oppdateringen av forventningsmodellen. Funksjonelle symptomer kan dermed forstås som uttrykk for vedvarende reguleringsmønstre i et system med redusert evne til fleksibel oppdatering.
Slike prediktive perspektiver kan bidra til å forklare hvordan reguleringsmønstre formes, justeres og stabiliseres over tid. I klinisk praksis kan det være nyttig å snakke om sårbarhets-, utløsende og vedlikeholdende faktorer, så lenge disse forstås som ulike måter å belyse aspekter ved én pågående reguleringsprosess, og ikke som separate eller lineære årsaksforhold.
Belastning og vedlikehold
Belastninger, særlig når de medfører vedvarende fysiologisk aktivering, kan påvirke hjernens nettverk gjennom aktivering av autonome og hormonelle systemer. Økt fysiologisk beredskap, skjerpet oppmerksomhet mot kroppslige signaler og redusert toleranse for usikkerhet kan gjøre hjernen mer tilbøyelig til å tolke normale eller forbigående kroppslige variasjoner som tegn på fare. Over tid kan dette bidra til stabilisering og vedlikehold av symptomer.
Individuell variasjon
Det er stor individuell variasjon i reguleringen av kroppslige og emosjonelle tilstander. For noen kan reguleringssystemet være mer sensitivt eller mindre fleksibelt, blant annet som følge av tidligere erfaringer, lærte reaksjonsmønstre og kulturelle forventninger til kropp og helse. Funksjonelle symptomer kan derfor utvikles gjennom ulike forløp og bør forstås som resultat av samvirkende prosesser over tid, snarere enn som uttrykk for én enkelt årsak.
Tilknytning og utvikling
Tidlige relasjonserfaringer og tilknytningsmønstre har betydning for hvordan hjernens stress- og reguleringssystemer formes. Sosiale erfaringer – både positive og negative – påvirker biologiske stress- og reguleringssystemer, og kan dermed «krype under huden» og forme både fysisk og mental helse over tid.
Gjennom barndommen etableres forventninger til egen kropp og indre tilstander i samspill med nære omsorgspersoner, samtidig som erfaringer med hvordan følelser forstås, uttrykkes og håndteres bygges opp. Reguleringsmønstre som etableres i møte med utrygghet i sårbare utviklingsperioder kan være adaptive der og da, men senere bidra til mindre fleksibel regulering og vedvarende symptomer når de videreføres til nye livsbetingelser.
Prediktiv forståelse og biopsykososial modell
Et prediktivt perspektiv på hjernefunksjon erstatter ikke den biopsykososiale modellen, men utdyper på mekanismenivå hvordan biologiske, psykologiske og sosiale påvirkninger omsettes til regulering i hjernens nettverk. Funksjonelle symptomer fremstår dermed ikke som uforklarlige, men som meningsfulle uttrykk for hvordan et individs reguleringssystem har tilpasset seg erfaringer og livsbetingelser over tid.
Forekomst
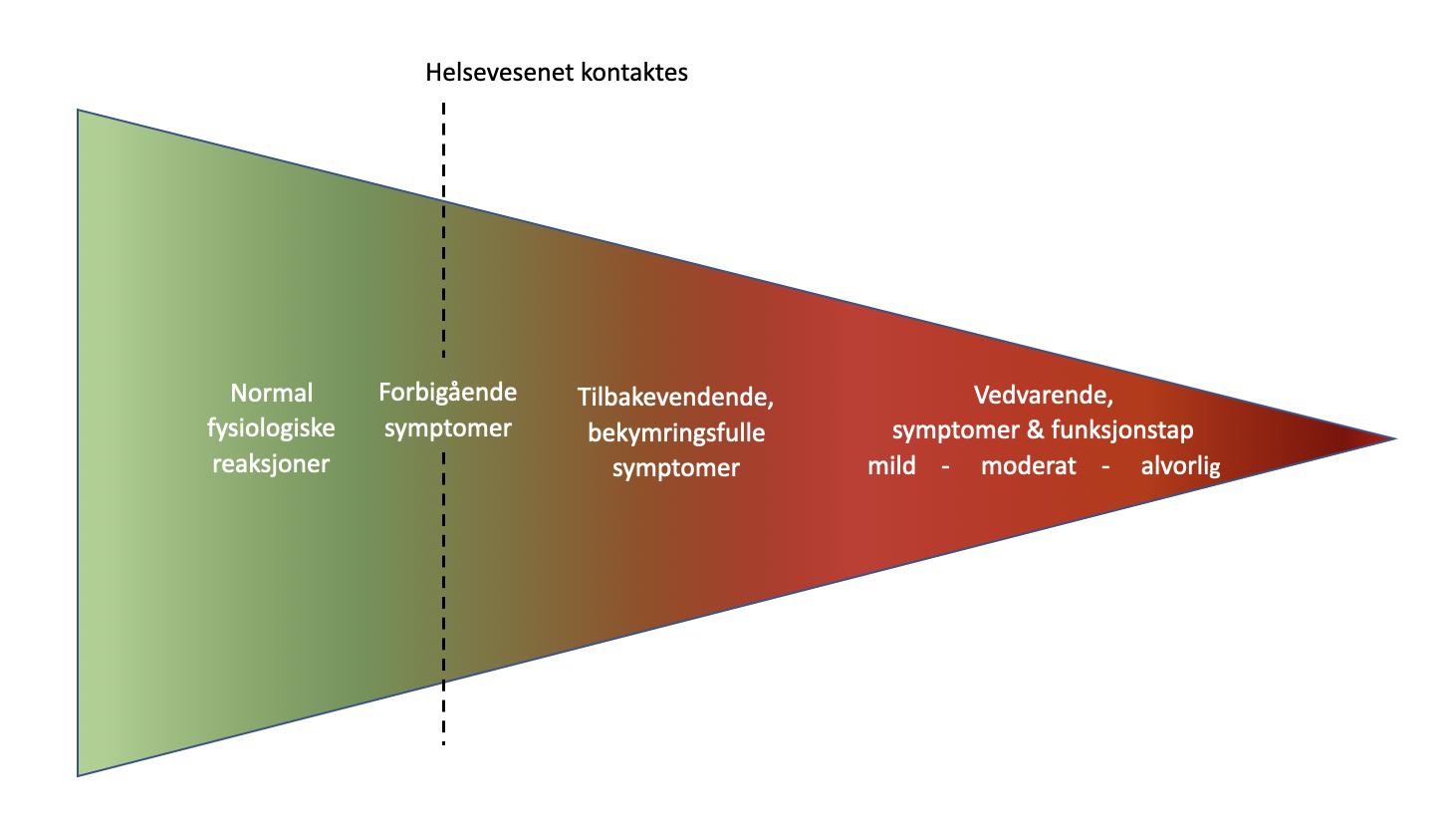
Funksjonelle symptomer forekommer hos 25–30 % av barn og unge i løpet av oppveksten, med høyere forekomst hos jenter enn gutter. Symptombildet varierer med alder: Magesmerter er vanligst hos yngre barn, mens hodepine, utmattelse og muskel- og skjelettplager dominerer i ungdomsårene. Symptomene kan opptre enkeltvis eller i kombinasjon, og alvorlighetsgraden spenner fra forbigående ubehag til langvarige, funksjonsnedsettende plager (figur 1).
Behovet for helsehjelp er stort. Barn og unge med funksjonelle symptomer står for om lag en tredjedel av konsultasjonene i primærhelsetjenesten og utgjør opp mot 50 % av henvisningene til barnemedisinske poliklinikker, ofte med samtidig somatisk eller psykisk komorbiditet. Det finnes ikke sikre tall for forekomst i BUP i Norge eller antall henvisninger dit, men erfaring tilsier at pasientgruppen også er vanlig i barne- og ungdomspsykiatrien.
Omtrent 4–10 % av unge med funksjonelle plager har vedvarende symptomer over måneder til år, og 1–2 % utvikler langvarige og alvorlige tilstander.
Figur 1; Spekteret av funksjonelle symptomer og tilstander
Aktuelle diagnoser
I ICD-10 har funksjonelle tilstander ikke egne, tydelig avgrensede diagnosekategorier, men kodes innenfor eksisterende grupper, som somatoforme lidelser (F45), dissosiative (konversjons) lidelser (F44) eller andre relevante kategorier. For detaljer om diagnosekriterier vises det til ICD-10-manualen. Valg av diagnose bør baseres på en helhetlig biopsykososial vurdering av barnets symptomer, funksjon, sykehistorie og livssituasjon.
Somatoforme lidelser (F45):
F45.0: Somatiseringslidelse
F45.1: Udifferensiert somatoform lidelse
F45.2: Hypokondrisk lidelse
F45.3: Somatoform autonom dysfunksjon
F45.4: Vedvarende somatoform smertelidelse
Dissosiative (konversjons)lidelser (F44):
F44.0: Dissosiativ amnesi
F44.1: Dissosiativ fuge
F44.2: Dissosiativ stupor
F44.3: Transe og besettelsestilstander
F44.4: Dissosiative motoriske forstyrrelser
F44.5: Dissosiative krampetilstander (tidligere «psykogene anfall»)
F44.6: Dissosiativ følelsesløshet og sanseutfall
F44.7: Blandet dissosiativ (konversjons-) lidelse
F44.82: Forbigående dissosiative (konversjons-) lidelser i barne- og ungdomsalder
Andre relevante diagnoser
Noen symptombilder har egne diagnosekoder utenfor F-kapittelet, for eksempel irritabel tarmsyndrom (K58) og fibromyalgi (M79.1). Diagnosen uspesifisert autonom dysfunksjon (G90.9) kan benyttes ved funksjonelle symptombilder hvor det foreligger fysiologiske tegn på autonom over- eller underaktivering (svimmelhet, uvelhet, variabel puls/blodtrykk, tretthet, svetting, temperaturfølsomhet).
Uspesifikke R-diagnoser – f.eks. smerter i buk (R10), kvalme (R11) eller hodepine (R51) – kan brukes der klinikk og varighet er uklare. De kan kombineres med funksjonelle/psykiatriske diagnosekoder som F45.4 (vedvarende somatoform smertelidelse) eller F43.2 (tilpasningsforstyrrelse) når dette gir bedre helhetsforståelse.
Kombinasjon av en F45-diagnose sammen med F43.2 (tilpasningsforstyrrelse) er relevant når både psykososial belastning og kroppslige symptomer står sentralt. En ungdom som utvikler langvarige funksjonelle symptomer – f.eks. hodepine eller mage- smerter etter langvarig vennekonflikt og stress på skolen – kan kodes: F43.2 (tilpasnings-forstyrrelse) og F45.4 (vedvarende somatoform smertelidelse). Denne kombinasjonen synliggjør både de psykososiale faktorene og den kroppslige uttrykksformen.
Langvarig utmattelse
Ved langvarig utmattelse uten adekvat forklaring i kjent sykdom kan følgende diagnoser vurderes:
-
Nevrasteni (F48.0)
En vedvarende tilstand med utmattelse, redusert toleranse for mental og fysisk belastning, og et bredt spekter av kroppslige og psykiske symptomer. ICD-10 stiller ikke krav om psykososiale belastninger som årsak til, men i klinisk praksis oppstår tilstanden ofte i sammenheng med langvarig stress, press eller andre belastende livsforhold. Diagnosen brukes i dag noe sjeldnere, men kan være hensiktsmessig når psykososial belastning står sentralt faktor og andre somatiske og psykiske tilstander er utelukket. -
Uvelhet og tretthet (R53)
Kan benyttes ved langvarig utmattelse/tretthet når verken F48.0 (nevrasteni) eller G93.3 (postviralt utmattelsessyndrom) vurderes passende. R53 kan kombineres med F43.2 (tilpasningsforstyrrelse) når belastning er sentralt. -
Postviralt utmattelsessyndrom (G93.3)
-
Brukes i Norge som formell kode for CFS/ME etter medisinsk utredning og vurdering etter etablerte kriterier, iht nasjonal veileder.
-
Brukes også ved langvarig postinfeksiøs utmattelse (postviralt utmattelsessyndrom) etter f.eks. EBV/mononukleose, influensa eller covid-19, der den kliniske presentasjonen tilsier et postviralt forløp.
-
Internasjonal klassifikasjon og videreutvikling
I både den amerikanske diagnosemanualen for psykisk lidelse DSM-5 (Diagnostic and Statistical Manual of Mental Disorders) og ICD-11 (ennå ikke innført i Norge) er tidligere diagnoser slått sammen i bredere kategorier:
- DSM-5: Somatic Symptom Disorder (SSD)
- ICD-11: Bodily Distress Disorder (BDD)
Begge diagnosekategoriene legger vekt på personens reaksjon på symptomer – som bekymring, angst og tidkrevende håndtering – uavhengig av om symptomene er medisinsk forklart og uten krav om psykologisk forklaring.
Ut i fra dette kan noen personer med funksjonelle symptomer oppfylle kriteriene til SSD/BDD, men langt fra alle, etter som mange med funksjonelle plager ikke har en slik kognitiv og emosjonell involvering. Diagnosekategoriene SSD og BDD omfatter dermed ikke det brede spekteret av personer med funksjonelle plager.
I tillegg har både DSM-5 og ICD-11 en egen diagnose for Funksjonell nevrologisk symptomlidelse som omfatter nevrologiske symptomer uten kjent medisinsk forklaring. Denne diagnosen stiller heller ikke krav om psykologisk forklaring eller utløsende faktor.
Klinisk tilstandsbilde
Felles kjennetegn
Funksjonelle symptomer opptrer på mange ulike måter og kan involvere flere kroppssystemer. De skyldes forstyrrelser i kroppens reguleringssystemer, ikke strukturell skade eller sykdom, og er ikke under viljestyrt kontroll.
Alvorlighetsgraden varierer fra forbigående ubehag til langvarige, funksjonsnedsettende plager (figur 1) Symptomene kan komme plutselig eller gradvis, og intensiteten svinger gjerne over tid. Noen har ett eller få symptomer, mens andre har et komplekst, sammensatt og vekslende symptombilde.
Pasientens funksjon kan variere gjennom dagen og mellom situasjoner. Bedring ses ofte i trygge omgivelser, mens forverring kan oppstå i stressende eller belastende situasjoner. Slike variasjoner er karakteristiske og bør vektlegges som et positivt diagnostisk tegn, ikke tolkes som at pasienten «faker» eller at symptomene er mindre reelle (se «Utredning og diagnostikk» nedenfor).
Søvn- og kognitive vansker er vanlige og bør betraktes som en integrert del av det kliniske bildet. Dette kan inkludere forstyrret søvn, døgnrytmeproblemer, «hjernetåke», nedsatt konsentrasjon og hukommelsesvansker. Slike plager bidrar ofte til funksjonstap og bør kartlegges og følges opp som en naturlig del av behandlingen.
Mulige sekundære komplikasjoner ved langvarige og alvorlige symptomer kan være muskelspenninger, redusert muskelstyrke, leddstivhet og i sjeldne tilfeller kontrakturer eller feilstillinger. Ernæringsvansker og feilernæring kan forekomme, særlig ved spisevansker. Slike tilleggsvansker forsterker funksjonstapet og understreker behovet for forebygging og tett tverrfaglig oppfølging.
Somatoforme lidelser
Dette er tilstander som omfatter et bredt spekter av symptomer fra ulike kroppssystemer:
- Sirkulasjon: Hjertebank, trykk i brystet, svetting, rødming, utmattelse
- Fordøyelse: Irritabel tarm, diaré, forstoppelse, oppblåsthet, kvalme, sure oppstøt/refluks, svelgvansker («globus»), hikke
- Åndedrett: Hoste, hyperventilasjon, åndenød
- Urogenitalt: Enurese, dysuri, hyppig vannlating
- Hjerne og balanse: Svimmelhet, følelse av å «besvime» (men uten bevissthetstap)
- Allmennsymptomer/tretthet: Vedvarende følelse av tretthet, energisvikt, nedsatt utholdenhet og konsentrasjon
- Uspesifisert: Diffus uro/rastløshet i kroppen, «indre skjelving»
Det kan også dreie seg om smertesymptomer som hodepine, magesmerter, muskelsmerter (rygg/nakke), brystsmerter og menstruasjonssmerter. Hos yngre barn dominerer ofte magesmerter, mens ungdom oftere rapporterer hodepine, utmattelse og muskel-/skjelettplager. Over tid utvikler mange nye smertesymptomer som må betraktes som en del av det kliniske bildet.
Dissosiative (konversjons)lidelser
Disse tilstandene kjennetegnes av én eller flere motoriske, sensoriske eller bevissthetsrelaterte funksjonsforstyrrelser som ikke kan forklares av kjent nevrologisk eller medisinsk sykdom.
Det kan dreie seg om:
- Motorisk dissosiasjon: Kramper, bevegelsesforstyrrelser, lammelser
- Sensorisk dissosiasjon: Syns- eller hørseltap, endret smak og hudsensibilitet
- Dissosiativ hukommelsesforstyrrelse (amnesi): Hukommelsestap for viktige personlige hendelser
- Dissosiativ identitetsforstyrrelse (fugue): Forsvinner plutselig fra hjem eller skole/arbeid med tap av identitet
- Dissosiativ bevissthets- og responsforstyrrelse (stupor): Episoder med redusert bevegelse og minimal respons
- Blandet dissosiativ lidelse: Kombinasjon av flere dissosiative symptomtyper, for eksempel samtidig motoriske og sensoriske symptomer
Det er vanlig at pasienter kan ha en kombinasjon av både somatoforme og dissosiative symptomer.
Langvarig utmattelse
Langvarig utmattelse er et vanlig og av og til dominerende symptom ved funksjonelle tilstander hos barn og unge. Den kan opptre isolert eller sammen med andre funksjonelle plager som smerter, svimmelhet, søvnforstyrrelser og kognitive vansker (f.eks. «hjernetåke», vansker med oppmerksomhet og hukommelse). Utmattelsen kjennetegnes av vedvarende energisvikt, redusert utholdenhet og opplevelse av mangelfull restitusjon etter fysisk eller mental anstrengelse.
Utmattelsen kjennetegnes av vedvarende opplevelse av energisvikt, redusert utholdenhet og mangelfull restitusjon etter fysisk eller mental anstrengelse.
Barne- og ungdomspsykiaterens rolle
Barne- og ungdomspsykiateren har en sentral rolle i møtet med barn og unge med funksjonelle plager. BUP-legen kan bidra med forståelse, avstigmatisering og behandling innen en helhetlig ramme. Barnepsykiateren har ikke som oppgave å «avsløre psykiske årsaker», men være en brobygger mellom kroppslig og psykisk helse, bidra til at familien forstår symptomene og støtte barnet i mestring og bedring.
Rollen omfatter:
- Helhetlig utredning – sikre at somatisk utredning er tilstrekkelig, samtidig som psykiske, sosiale og utviklingsmessige forhold kartlegges.
- Forklaringsmodell – utvikle en helhetlig biopsykososial forståelse som gir mening for pasient og familie, reduserer usikkerhet og danner grunnlag for behandling.
- Behandling og støtte – tilby psykoedukasjon, veiledning og terapeutiske tiltak som fremmer mestring, funksjon og normal deltakelse i skole og hverdag.
- Koordinering – legge til rette for samarbeid med fastlege, skole og andre tjenester for kontinuitet og helhetlig oppfølging.
Helhetlig forståelse
Ved funksjonelle symptomer, der utviklingen ofte er sammensatt, er det avgjørende å etablere en helhetlig forståelse av det enkelte barn for å kunne gi målrettet og effektiv helsehjelp. Denne forståelsen, ofte omtalt som en biopsykososial kasusformulering, integrerer informasjon fra BUP- og medisinsk utredning, samtaler med pasient og familie, og eventuelt fra andre som kan bidra med relevant kunnskap om barnet (f.eks. lærer). En slik tilnærming kan forebygge unødvendig utredning, feildiagnostikk og uhensiktsmessig medikamentbruk, og gi et klinisk biopsykososialt veikart for målrettede, persontilpassede tiltak.
Individets perspektiv i sentrum
En helhetlig forståelse av barnets plager må alltid ta utgangspunkt i barnets og familiens egne erfaringer, opplevelser og perspektiver. Det er det individuelle narrativet som gir nøkkelen til hvorfor symptomene oppstår hos nettopp dette barnet og på dette tidspunktet.
Standardiserte forklaringsmodeller og nevrobiologiske mekanismer kan være nyttige som støtte for forståelse, men de kan aldri alene fange den unike kombinasjonen av livserfaringer, mening og omgivelser som preger hvert enkelt barn.
Dette stiller et særskilt krav til oss som behandlere: Vi må lytte og forstå med en klinisk holdning der barnet ses som et helt individ, og der vi søker mening utover det standardiserte skjemaer og kartlegging kan fange.
Den biopsykososiale kasusformuleringen
En biopsykososial kasusformulering bygger på en grundig gjennomgang av barnets sykehistorie, familiehistorie, erfaringer fra barnehage, skole, fritid og sosiale nettverk, nåværende livssituasjon og annen relevant informasjon. Formuleringen utforsker disponerende (sårbarhet), utløsende og vedlikeholdende faktorer, og viser hvordan biologiske, psykologiske og sosiale forhold samspiller over tid.
Spesiell oppmerksomhet rettes mot effekten av kumulative livsbelastninger, som samlet sett kan påvirke utvikling og vedlikehold av symptomer. Selv en tilsynelatende liten hendelse – som en luftveisinfeksjon, et lett slag mot hodet eller en forstuvning kan være «dråpen som får begeret til å renne over».
Kasusformuleringen er dynamisk. Det kan være helt andre forhold som bidrar til å opprettholde symptomene enn de som utløste dem, og nye vedlikeholdende faktorer kan oppstå underveis. Nye opplysninger og endringer i barnets livssituasjon bør derfor integreres fortløpende, slik at formuleringen alltid er oppdatert. Forverring etter en periode med bedring kan skyldes nye belastninger, som tap, endringer i nære relasjoner eller overganger i livssituasjon (f.eks. skolebytte, flytting).
Kasusformuleringen arbeides fram gjennom gjensidig dialog og samarbeid mellom BUP-legen, barnet og foreldrene (evt. også andre fagpersoner i et tverrfaglig team). Formuleringen blir dermed en felles forståelsesramme som bidrar til innsikt og gjør det lettere å identifisere vedlikeholdende faktorer. En god kasusformulering er derfor ikke bare en del av utredningen, men også et sentralt element i behandlingen.
Et nyttig hjelpemiddel i dette arbeidet er den biopsykososiale tavla – en visuell fremstilling av kasusformuleringen som gir oversikt over sentrale faktorer og hvordan de virker sammen (se figur 2). Tavla fungerer som et klinisk samtaleverktøy og er nærmere beskrevet i avsnittet om kartleggingsverktøy (se også referanse 8).
Figur 2; Den biopsykososiale tavla

Utredning og diagnostikk
Selv om det er fastlege eller barnelege som er ansvarlig for den medisinske utredningen, er det nyttig at BUP-legen også har grunnleggende kunnskap om barnemedisinsk diagnostikk og vurdering.
En klinisk diagnose
Funksjonelle symptomer og tilstander stilles som en klinisk diagnose basert på en positiv inklusjonsstrategi. Det innebærer at diagnosen bygger på grundig sykehistorie og klinisk undersøkelse, der man aktivt identifiserer positive kliniske tegn som støtter diagnosen, snarere enn å utelukke alle andre mulige sykdommer (eksklusjonsdiagnose-strategi). Supplerende undersøkelser gjøres på klar klinisk indikasjon for å avklare differensialdiagnoser og bør være målrettede og begrensede. Slik kan man unngå langvarige, unødvendige utredningsløp som kan skape usikkerhet, bidra til symptomvedlikehold og forsinke oppstart av behandling. Det finnes ingen god dokumentasjon for at utredning «for sikkerhets skyld» gir helsegevinst; tvert imot kan det forsterke sykdomsopplevelsen og øke risikoen for unødvendig behandling.
Positive tegn
Positive tegn er observerbar atferd eller kliniske funn som er typiske for funksjonelle tilstander, og bidrar til at diagnosen kan stilles på positivt grunnlag. Slike tegn viser at kroppens struktur og grunnleggende funksjon er intakt, men at reguleringen er forstyrret på en måte som gjør symptomene potensielt reversible. Når dette forklares for pasient og familie, kan det oversettes til at kroppen «kan det den skal», men at reguleringen av samspillet mellom hjerne og kropp er kommet i ubalanse og kan gjenopprettes. Denne forståelsen kan redusere usikkerhet, gi håp og motivere til behandling.
Eksempler på positive tegn:
- Symptomene er ofte avledbare og forsterkes ved oppmerksomhet.
- Ved funksjonell tremor kan man se at tremorfrekvens påvirkes i den ene hånden når pasienten trommer pekefinger mot tommel med den andre hånden (entrainment). Tremoren kan forsvinne når pasienten blir avledet.
- Ved funksjonelle kramper er det typisk at:
- Pasienten ligger med lukkede øyne og viser motstand mot øyeåpning
- Pasienten har bilaterale rykninger i kroppen med bevart bevissthet
- Anfall påvirkes av stemningen i rommet – forverres i utrygge situasjoner og lindres i trygge omgivelser.
- Ved funksjonell parese er Hoovers tegn positiv når pasienten blir bedt om å løfte det friske benet mot motstand, og samtidig ubevisst presser (ekstenderer) det affiserte benet ned mot underlaget eller legens hånd. Dette bekrefter intakt muskelkraft og peker på funksjonell hemming.
- Situasjonsavhengig variasjon i symptomer og funksjon med bedring i trygge omgivelser og forverring i stressende eller belastende situasjoner er vanlig.
Barne- og ungdomspsykiatrisk utredning
En bred barne- og ungdomspsykiatrisk utredning er nødvendig og bør senere integreres i den biopsykososiale kasusformuleringen (se over). En slik utredning er avgjørende for å forstå pasientens situasjon og behov. Vi går ikke inn på detaljene her, men fremhever følgende hovedpunkter:
1. Grunnleggende kartlegging
- Symptomdebut, forløp, variasjon, triggere
- Tidligere somatisk og psykisk helse, sykehusinnleggelser
- Utviklingshistorie (motorikk, språk, kognitiv mm)
- Familieanamnese (genogram, somatisk/psykisk sykdom, belastninger)
- Psykiatrisk status presens
2. Psykiske symptomer og komorbiditet
- Angst, depresjon, traumer
- Nevroutviklingsforstyrrelser (f.eks. ADHD, autismespekterforstyrrelser, spesifikke lærevansker/dysleksi, utviklingshemming)
- Andre relevante tilstander (f.eks. spiseforstyrrelser)
3. Psykososiale forhold
- Skolefungering (faglig og sosialt), behov tilrettelegging
- Familieforhold og samspill
- Vennskap, fritidsdeltakelse, nettverk og sosial støtte
- Livsbelastninger (mobbing, tap, omsorgsbrudd)
4. Funksjonsnivå
- ADL, selvstendighet, mobilitet, fysisk aktivitet
- Søvnmønster og døgnrytme
- Ernæring og måltidsstruktur
5. Kognitiv utredning
- Kognitiv profil, oppmerksomhet, hukommelse, prosesseringstempo, eksekutive funksjoner mv.
- Faglig fungering og eventuelle lærevansker (i samarbeid med PPT/skole)
- Vurdering av behov for mer omfattende psykometriske tester
6. Pasientens og familiens forståelse
- Opplevd årsak til, forståelse av og håndtering av symptomene
- Tidligere erfaringer med helsevesenet
- Forventninger til behandling og prognose
- Åpenhet for biopsykososial forståelse versus ren biomedisinsk forklaringsmodell
Komorbiditet og differensialdiagnoser
Somatisk samsykelighet er vanlig. Mange pasienter har både en etablert medisinsk diagnose og samtidig funksjonelle symptomer, noe som kompliserer vurdering og behandling.
Eksempler kan være:
- Migrene kombinert med funksjonell hodepine
- Epilepsi kombinert med funksjonelle anfall
- Autoimmune tilstander, som leddgikt eller inflammatorisk tarmsykdom, med vedvarende utmattelse i perioder med god sykdomskontroll
Man bør mistenke samsykelighet når funksjonstapet ikke fullt ut kan forklares av kjent sykdom. Å identifisere og adressere begge aspektene er ofte avgjørende for bedring.
Psykisk samsykelighet som angst og depresjon, forekommer ofte hos pasienter med funksjonelle tilstander, men langt fra hos alle. Slike emosjonelle reaksjoner kan inngå som en del av det samlede symptombildet og være både en konsekvens av og en bidragsyter til plagene. Det er viktig å være klar over at mange pasienter ikke oppfyller kriteriene for en egen angst- eller depresjonsdiagnose. En del barn og unge kan likevel vise mer subtile eller «subkliniske» tegn, som tendens til bekymring, engstelse eller nedstemthet, uten at dette når terskelen for en formell diagnose. Emosjonell belastning kan også komme til uttrykk gjennom kroppslige symptomer som smerte, utmattelse eller søvnforstyrrelser. Å gjenkjenne denne sammenhengen kan bidra til en mer helhetlig forståelse og redusere risikoen for over- eller underdiagnostisering.
Samtidig må man være oppmerksom på at enkelte alvorlige psykiske lidelser – som schizofreni, bipolar lidelse eller alvorlig depresjon – kan debutere med kroppslige symptomer. Differensialdiagnoser som epilepsi, spiseforstyrrelser, rusrelaterte tilstander eller PTSD må vurderes ut fra helhetlig sykehistorie, forløp og respons på behandling. Tidligere vurderinger bør revurderes ved manglende bedring eller nye symptomer.
Kartleggingsverktøy
Det finnes mange gode kartleggingsverktøy, som generelle og spesifikke screeningsskjema og diagnostiske intervju, som kan supplere utredningen ved vurdering av f.eks. angst, depresjon, traumer, utviklingsforstyrrelse. For en oversikt over slike verktøy viser vi til etablerte retningslinjer og fagressurser som er godt kjent i BUP.
Vi vil imidlertid trekke frem et samtaleverktøy som kan være nyttig ved utredning og behandling av funksjonelle lidelser hos barn og unge.
Den biopsykososiale tavla – et samtaleverktøy
Den biopsykososiale tavla (heretter «tavla») er et klinisk samtaleverktøy som er utviklet ved vår avdeling gjennom flere tiår (se figur 2), opprinnelig brukt i arbeid med barnekirurgiske pasientgrupper. Formålet er å utarbeide en helhetlig forståelse av barnets vansker – en biopsykososial kasusformulering – i tett samarbeid og dialog med pasient og familie. Selv om den gir en forenklet fremstilling, kan den tydeliggjøre hvordan ulike faktorer samspiller og kan bidra til symptomer og funksjonstap. Tavla er ikke bare et kartleggingsverktøy, men har også terapeutisk verdi. Brukt som et samtaleverktøy fremmer den felles forståelse og kan brukes aktivt som grunnlag for målrettet behandlingsplanlegging (for mer informasjon, se referanse nr. 8).
Tavla visualiserer informasjonen på en todimensjonal akse:
- Den ene aksen viser en tidslinje fra barnets fødsel frem til i dag, hvor mulige sårbarhetsfaktorer, utløsende hendelser og vedlikeholdende forhold markeres.
- Den andre aksen sorterer forhold innenfor fysiske, psykologiske og sosiale/kulturelle domener.
En slik rubrisering er naturlig nok en overforenkling av virkeligheten. Mange bio-psyko-sosiale faktorer kan av og til plasseres flere steder. Tilsvarende vil enkelte sårbarhetsfaktorer også fungere som vedlikeholdende. Det understrekes at inndelinger i sårbarhetsfaktorer, utløsende hendelser og vedlikeholdende forhold er analytiske og pedagogiske hjelpemidler, og at disse må forstås som gjensidig påvirkende aspekter av én sammenhengende, dynamisk prosess, snarere enn som separate eller lineære årsaksforhold. Erfaringsmessig kan en slik (forenklet) tilnærming bidra til å få innsikt og forståelse av et sammensatt, komplekst fenomen.
En systematisk og grundig kartlegging av mulige sårbarhets-, utløsende og vedlikeholdende faktorer kan omfatte:
- Fysiske forhold: Genetisk sårbarhet; forhold i svangerskap/fødsel; tidlig regulering og utvikling (søvn, mat, trøstbarhet); tidligere sykdommer/skader, medisinske prosedyrer og innleggelser; smerte-/somatiske plager; nevroutviklingsvansker (ADHD, dysleksi, lærevansker, autismespekter)
- Psykologiske forhold: Temperament/personlighet (f.eks. bekymring, engstelse, nedstemthet, perfeksjonisme, høy selvkritikk, vansker med å uttrykke følelser); separasjonsangst, fobier, sosialt strev; tidligere eller pågående depressive symptomer/episoder; mestringsstrategier (f.eks. unngåelse); hvordan barnet forstår, tenker rundt og uttrykker egne symptomer
- Sosiale/kulturelle forhold: Familieforhold og samspill (kommunikasjon, konflikter, omsorgsbelastning); forventninger/krav (hjem, skole, idrett) og prestasjonspress; skolemiljø (mobbing – også subtil mobbing, utestenging, skolebytte); livshendelser og tap (ulykker, dødsfall, flytting, brudd i relasjoner, tap av kjæledyr); økonomi og boligforhold; nettverk/støttende voksne; kulturelle normer og verdier, tro/religion og helseoppfatninger; språk og migrasjon; minoritets-/majoritetstilhørighet mv.
Behandling og oppfølging
Det anbefales et trinnvist helsetilbud der nivå, omfang og type behandling i helsetjenesten tilpasses alvorlighetsgraden av pasientens symptombilde. Mange pasienter med milde til moderate symptomer håndteres godt av fastlege, evt i poliklinisk samarbeid med barnelege. For barn og unge med mer komplekse moderat til alvorlige symptomer, kan det være behov for en multimodal, tverrfaglig utredning behandling der BUP spiller en viktig rolle i tillegg til fastlege og barnelege (se også «Barne- og ungdomspsykiaterens rolle» og «Tverrfaglig arbeid»).
En god konsultasjon er behandling
Å bli møtt på en respektfull, åpen, nysgjerrig og ikke-dømmende måte mobiliserer påvisbare, helende prosesser i mennesket og gir økt livskvalitet. Både erfaringsbasert og kunnskapsbasert forskning gir støtte til dette. Følgende punkter er basale, effektfulle behandlingsprinsipper som lar seg implementere i en god konsultasjon:
- Tro på pasienten og foreldrene: Det er avgjørende at helsepersonell, både i ord og handling, formidler at barnets symptomer tas på alvor og anses som reelle. Mange barn og deres foreldre føler seg ofte mistrodd. Dette kan oppleves som en krenkelse, bidra til forverring av symptomer, skape konflikter og svekke samarbeid. Å etablere tillit er en grunnleggende forutsetning for en god terapeutisk allianse og et vellykket behandlingsforløp.
- Fullfør medisinsk utredning: Å fullføre og konkludere den somatiske utredningen er i seg selv et viktig behandlingsskritt. Det bidrar til å redusere usikkerhet og styrke tillit til videre behandling. Barne- og ungdomspsykiateren har solid medisinsk kompetanse, men ved usikkerhet knyttet til kroppslige symptomer bør det innhentes råd fra barnelege for avklaring. Dersom det er mistanke om pågående, lite målrettet eller unødvendig medisinsk utredning i somatikken, anbefales det at involverte samles for å enes om en felles utredningsplan og sikre diagnostisk avklaring.
- Tilby troverdige forklaringer: Det er viktig at BUP-legen har oppdatert kunnskap og kan formidle en funksjonell diagnose på en trygg og tillitsvekkende måte. En god og forståelig forklaring er i seg selv en form for behandling. Den gir også grunnlag for at pasienten og familien kan engasjere seg i den videre behandlingen.
- Signaliser håp og en positiv forventning om bedring: Dette bidrar til trygghet og kan gi både barn og foreldre en positiv forventning om bedring. De fleste barn og unge med funksjonelle symptomer har god prognose, spesielt ved tidlig oppdagelse og adekvat behandling (se «Prognose»).
- Bruk legeundersøkelsen terapeutisk: En somatisk undersøkelse gir ikke bare medisinsk informasjon, men også innsikt i barnets funksjon, ressurser og væremåte. Underveis kan legen fremheve positive funn og formidle trygghet, f.eks. ved å tydeliggjøre at kroppen er sterk og bedring er å forvente. Når undersøkelsen brukes aktivt på denne måten, kan den styrke barnets og familiens mestringstro og tillit til videre behandling.
- Oppfølgingstime som terapeutisk tiltak: For mange barn og unge er én konsultasjon ikke nok til å skape trygghet, bearbeide informasjon eller komme i gang med endring. Oppfølgingstimer kan gi rom for å utdype forklaringsmodellen, styrke mestringstro samt å introdusere, følge opp og justere behandlingsstrategier. Målet er ikke kontroll eller symptommonitorering i seg selv, men å skape kontinuitet, gi håp og bygge en relasjon som fremmer bedring.
En mulig formulering kan være:
«Etter å ha lyttet til historien din og undersøkt deg nøye, er jeg trygg på at kroppen din har evnen til å bli bedre – kanskje er den allerede i gang med dette arbeidet. Sammen skal vi utforske hva som kan være nyttig for deg videre. Her på BUP pleier vi å møte barna og ungdommene flere ganger, så jeg håper du vil komme tilbake. La oss avtale en ny time.»
Helhetlig forståelse gir nøkkel til persontilpasset behandling
En felles, helhetlig forståelse åpner for å identifisere faktorer som bidrar til å vedlikeholde barnets symptomer. Slik innsikt gir grunnlag for å velge egnede, individtilpassede behandlingstiltak. Behandling handler i stor grad om å bryte onde sirkler. Den biopsykososiale forståelsen må samtidig være dynamisk, ettersom nye vedlikeholdende faktorer kan oppstå over tid (se «Helhetlig forståelse»).
En god biopsykososial kasusformulering (se «Helhetlig forståelse» over) må inkludere alle vedlikeholdende faktorer, også de som ikke er synlige umiddelbart. Eksempler kan være subtil mobbing eller at bekymringer eller prestasjonsforventninger hos barnet eller foreldrene er sterkere enn det som uttrykkes verbalt. Dersom slike forhold ikke avdekkes og håndteres, kan symptomene vedvare. I slike situasjoner bør teamet spørre seg: «Kan vi ha oversett noe?»
Eksempler på vanlige vedlikeholdende faktorer inkluderer:
-
Medisinsk utredning uten ende: Manglende somatisk avklaring og stadige utredninger kan forsterke symptomer og skape usikkerhet. Å fullføre nødvendig medisinsk utredning er derfor en viktig del av behandlingen.
- Symptomoppmerksomhet: Bekymring for et kroppslig symptom gjør ofte at vi legger mer merke til det, fordi det oppfattes som en fare. Kroppen kan reagere fysisk på det vi retter oppmerksomheten mot. Jo mer fokus symptomene får, desto sterkere og mer vedvarende kan de oppleves.
Denne bekymringen er ikke alltid bevisst. Gjennom evolusjonen er hjernen utviklet til å fange opp og reagere på fare. Dette skjer ofte på et ubevisst nivå. Mange forhold kan bidra til ubevisst bekymring hos barnet, for eksempel: tidligere erfaringer, foreldres bekymringer og symptomfokus, unngåelsesatferd, pågående medisinsk utredning eller mangelfull forklaring på hva barnet feiler.
Studier viser at det å flytte oppmerksomheten bort fra symptomene og i stedet rette fokus mot meningsfulle gjøremål kan fremme bedring. For å få til dette må vi sikre at barnet har trygge rammer for deltakelse i skole, fritid og sosialt liv. God informasjon, veiledning og støtte til både barn og foreldre og barnehage/skole er avgjørende for å styrke trygghet, endre oppmerksomhetsmønstre og bedre funksjon.
-
Uheldig tilrettelegging: Å frita barn med funksjonelle symptomer fra hverdagsoppgaver eller gi dem hjelpemidler som rullestol eller krykker, kan bidra til uheldig symptomoppmerksomhet, redusert mestringsfølelse, sykdomsidentitet og økt sosial isolasjon. Dette kan forsterke symptomer og føre til redusert fysisk funksjon over tid.
Bruk av hjelpemidler bør som hovedregel begrenses og kun benyttes ved behov i en kortere periode. Det bør lages en plan for gradvis utfasing der barnet oppmuntres til å klare seg uten. Målet er ikke bare å gjenoppta normal aktivitet, men også å bygge positive forventninger om bedring og mestring. Dette er et viktig element i tilfriskningen.
For eksempel kan man avtale å beholde rullestolen i en overgangsperiode, samtidig som enkelte funksjoner gradvis tas i bruk, som å fjerne fotbrettet slik at bena kan beveges fritt. Etter hvert kan det legges inn korte perioder helt uten hjelpemiddel. Slik formidles et tydelig signal om at kroppen er i ferd med å ta funksjonen tilbake. Målet er ikke å vente til symptomene er borte, men å se på gradvis tilbakeføring til normal funksjon som en aktiv del av behandlingen. God informasjon, veiledning og støtte til både barn og foreldre er avgjørende.
-
Fysisk inaktivitet: Langvarig inaktivitet kan forverre symptomer og redusere både funksjon og kondisjon, mens det å holde kroppen i bevegelse er både forebygging og behandling. Ved gjenopptak av aktivitet opplever mange forbigående ubehag, som kan skyldes dekondisjonering (som stølhet etter trening), men også ubevisste forventninger om at aktivitet er farlig. Slike reaksjoner kan forsterke symptomer og utløse frykt hos både barnet og foreldrene, noe som igjen kan føre til aktivitetsunngåelse og gradvis innsnevring av barnets handlingsrom. God informasjon er derfor viktig: reaksjonene er vanlige og avtar som regel når barnet gradvis tar kroppen i bruk igjen.
Samarbeid med fysioterapeut, gjerne med psykomotorisk bakgrunn, kan gi trygghet og bidra til tilrettelegging for aktiviteter som styrker kroppens funksjon. En gradvis og individuelt tilpasset tilnærming anbefales, ikke fordi aktivitet er farlig, men for å redusere forventninger om forverring. Behandlere og foreldre må samtidig støtte barnet i å bryte uheldige unngåelsesmønstre, slik at normal aktivitet gradvis kan gjenvinnes. -
Skolefravær: Langvarig fravær kan gjøre det vanskelig for barnet eller ungdommen å vende tilbake til skole (evt. jobb). Opplevelse av manglende kontroll, forutsigbarhet og mestring knyttet til fraværet i seg selv kan bli en sentral drivkraft i problemutviklingen. Tilrettelegging av både faglige og sosiale forhold er derfor avgjørende. Aktuelle tiltak kan være redusert timetall, tilpasset timeplan, leksefrie perioder og målrettet sosial støtte. Gradvis tilbakeføring anbefales, da dette styrker barnets funksjon, mestring og selvstendighet og bidrar til en mer effektiv rehabilitering. Kartlegging og samarbeid med skole og spesialpedagog er viktig.
-
Forstyrret søvn og døgnrytme: Noen forsøker å hvile seg frisk fra smerter eller utmattelse ved å sove på dagtid, noe som ofte fører til innsovningsvansker om kvelden. Dette kan utvikle seg til en forskjøvet døgnrytme, med sen innsovning, lang søvn om morgenen og behov for hvile på dagtid. En slik rytme kan føre til redusert dagsaktivitet og sosial isolasjon som kan bidra til å opprettholde symptomene. I tillegg kan forstyrret søvn og døgnrytme forsterke en generell dysregulering av kroppens fysiologiske systemer, inkludert hormonbalanse, smertefølsomhet og energinivå. Dette kan forverre funksjonelle plager.
Behandling bør derfor rettes inn mot å normalisere søvnmønsteret. Tiltak kan inkludere gradvis tidligere oppvåkning, unngåelse av søvn på dagtid for å bygge opp søvntrykk, eventuelt lysbehandling og/eller melatonin. Ved innsovningsvansker knyttet til skjermbruk eller høy aktivitet på kveldstid, er søvnhygieniske råd og skjermbegrensning viktig.
-
Pågående belastninger: Vedvarende psykososial belastning bidrar til dysregulering av kroppens stress- og reguleringssystemer, som kan trigge, forverre og vedlikeholde symptomene – inkludert søvnvansker. Belastningene kan være åpenbare eller subtile og kan omfatte mobbing, konflikter eller vold i hjemmet, lojalitetskonflikter mellom foreldre, tapsopplevelser (særlig når de er ubearbeidede), uoppdagede lærevansker eller andre skjulte utfordringer. Det er avgjørende å identifisere og adressere slike faktorer. «Alt» som fremmer trygghet – i hjemmet, på skolen eller i sosiale relasjoner – er behandling. Ofte er det behov for flere parallelle tiltak og tverrfaglig samarbeid for å redusere belastningen og støtte barnets fungering.
-
Krav og forventninger: For høye eller lite tilpassede krav kan overstige barnets kapasitet til mestring og bidra til økt stress og forverring av symptomer. Slike forventninger kan komme fra foreldre, lærere, trenere eller barnet selv. Noen ganger er kravene tydelige, andre ganger mer subtile og formidles gjennom kulturelle eller familiære normer, som forventninger om prestasjon i skole eller idrett. Ikke sjelden møter vi barn og unge med uoppdagede kognitive vansker, som lærevansker eller nevroutviklingsforstyrrelser, der selv tilsynelatende rimelige krav blir for krevende. Å identifisere og justere slike forventninger er en viktig del av behandlingen.
Psykologiske intervensjoner og familiearbeid
Familie- og foreldrearbeid er ofte det viktigste behandlingssporet ved funksjonelle plager hos barn og unge. Når foreldre får støtte til å forstå symptomene, justere samspillsmønstre og styrke barnets mestring i hverdagen, kan dette i seg selv føre til betydelig bedring.
I tillegg finnes det flere psykologiske intervensjoner med dokumentert eller lovende effekt, f.eks.:
- Kognitiv atferdsterapi (KAT) har best evidens og er særlig effektiv ved funksjonelle magesmerter og utmattelse. Behandlingen tilpasses barn og unge gjennom psykoedukasjon, gradvis gjenopptakelse av aktiviteter og foreldreinvolvering som støtter mestring i hverdagen, og kan inkludere Acceptance and Comittment Therapy (ACT).
- Klinisk hypnose har vist god effekt ved funksjonelle magesmerter og irritabel tarm, og klinisk erfaring tilsier at hypnose også kan være nyttig ved andre smertetilstander. Behandlingen kan bidra til redusert angst, økt avspenning og styrket opplevelse av mestring og kontroll.
- Emosjonsfokusert terapi (EFT) kan være nyttig for barn og unge som strever med å forstå og regulere følelser eller der funksjonelle symptomer har en tydelig emosjonell eller relasjonell bakgrunn.
- Eye Movement Desensitization and Reprocessing (EMDR) kan vurderes hos barn og unge der funksjonelle symptomer har sammenheng med belastende eller potensielt traumatiserende erfaringer, som medisinske prosedyrer eller akutte hendelser. Evidensen ved funksjonelle lidelser hos barn og unge er foreløpig begrenset.
- Leketerapi kan være en relevant ramme for yngre barn, der terapeutisk lek brukes til å uttrykke og bearbeide følelser og kroppslige erfaringer.
- Psykodynamisk vinklet korttidsterapi har vist effekt hos voksne med funksjonelle lidelser, men evidensen hos barn og unge er foreløpig begrenset. Tilnærmingen kan vurderes hos enkelte ungdommer hvor emosjonsregulering og relasjonelle faktorer er tydelige.
- Andre metoder, som avspenningsteknikker eller mindfulness-baserte tilnærminger, kan vurderes ut fra alder, symptombilde og kontekst.
Det utvikles også nyere behandlingsmodeller rettet mot funksjonelle plager, særlig innen smerte- og utmattelsesfeltet. Tilnærmingene bygger på en moderne forståelse av symptomer som uttrykk for forventningsstyrt regulering og endret samspill mellom hjerne og kropp, der erfaringer med trussel og trygghet former hvordan kroppslige signaler forstås (tolkes). Ved vedvarende plager kan symptomene opprettholdes gjennom etablerte forventnings- og reguleringsmønstre (læring), der bestemte sanseinntrykk, situasjoner eller bevegelser tolkes som truende, også etter at kroppslig skade eller sykdom er tilhelet. Behandlingene vektlegger derfor psykoedukasjon, trygging og gradvis eksponering for sanseopplevelser og aktivitet for å styrke funksjon. Dokumentasjonen er foreløpig begrenset, men sterkest hos voksne; enkelte prinsipper kan likevel være relevante som supplement i behandling av barn og unge.
Psykologisk intervensjon gis som oftest i kombinasjon med andre tiltak, som del av en multimodal behandling der psykoedukasjon, skoleoppfølging, medisinsk avklaring og tverrfaglig samarbeid inngår. Valg av intervensjon bør forankres i en individuell kasusformulering, der både symptombilde, familieforhold og kontekst sees i sammenheng.
Tverrfaglig samarbeid
Gitt de funksjonelle tilstandenes multifaktorielle etiologi må behandling baseres på et helhetlig og tverrfaglig perspektiv. I mange tilfeller er konkret samarbeid på tvers av fagfelt nødvendig. Hos pasienter med milde til moderate symptomer kan dette ivaretas av et begrenset antall fagpersoner, men samarbeid mellom somatisk og psykisk helsetjeneste er ofte nødvendig for å sikre god diagnostikk og behandling.
Ved mer sammensatt eller alvorlig symptomatologi bør BUP involveres tidlig, og ikke først etter avsluttet somatisk utredning. En barne- og ungdomspsykiater kan delta i felles konsultasjon med barnelege og familie, bidra med supplerende utredning og behandling, og være en viktig støttespiller for fastleger. Dette kan bidra til å forebygge langvarige forløp og unødvendig utredning.
Fysioterapeut kan vurdere fysisk funksjon, pustemønster, muskulære spenninger, kroppsbevissthet og sammenhengen mellom kropp og emosjoner, og har ofte en sentral rolle i behandlingen. Samarbeid med spesialpedagog, PPT og skole gir verdifull innsikt i kognitive forhold, lærevansker, sosial fungering, mobbing og prestasjonspress. Skolens tilrettelegging er ofte en hjørnestein i behandlingen. Ernæringsfysiolog, ergoterapeut og andre relevante fagpersoner kan involveres ved behov.
Barnelegen har ofte hovedansvaret for den samlede medisinske utredningen og formidling av diagnose, og bør fremstå tydelig og trygg i møte med familien. Å «gi gode pasninger» til BUP og andre samarbeidspartnere er avgjørende for en koordinert og effektiv behandlingsprosess. Barnelegen spiller også en viktig rolle videre i forløpet som trygghetsperson for familien og støtte for behandlingsteamet, blant annet ved å være tilgjengelig for vurderinger, drøftinger og samarbeidsmøter. Manglende oppfølging på dette punktet kan svekke både trygghet og kvalitet i arbeidet.
BUP må være en aktiv og tilgjengelig samarbeidspartner. Mange fastleger og barneleger opplever at barn og unge med funksjonelle plager blir avvist – enten når de henvises eller etter en BUP-utredning dersom pasienten ikke fyller kriteriene for en spesifikk diagnose som angst eller depresjon. BUP bør være tilgjengelig for drøfting og veiledning også når henvisningskriteriene er uklare, særlig ved stort funksjonsfall og skolefravær.
Tverrfaglig samarbeid forutsetter at alle involverte kjenner sine roller og ansvarsområder og deltar i en forpliktende og respektfull dialog. Regelmessige samarbeidsmøter, med rom for forberedelse og evaluering, er viktig for å sikre felles forståelse og koordinert innsats.
Koordinerte tjenester er avgjørende
Vellykket utredning og oppfølging forutsetter at tjenestene fungerer godt på alle nivåer, og at alle involverte har en felles forståelse av barnet og trekker i samme retning. For å unngå at pasienter blir «kasteballer» i systemet og mottar fragmenterte tjenester, bør én aktør ha et tydelig koordineringsansvar. I utredningsfasen vil det ofte være fastlegen eller barnelegen, for å sikre kontinuitet og fremdrift. Senere i forløpet, særlig i mer komplekse saker, vil det ofte være naturlig at BUP overtar koordinatoransvaret. BUP har tverrfaglig kompetanse og erfaring til å lede prosessen videre, sikre god informasjonsflyt og samordne tiltak på tvers av aktører. Når situasjonen er mer avklart, behandlingsplanen følges og samarbeidet fungerer godt, kan BUP gradvis trekke seg tilbake i tråd med vanlig praksis.
Prognose
Barn og unge har generelt god prognose, og for de fleste går plagene over (se figur 1). Ved hyppig tilbakevendende eller vedvarende symptomer øker risikoen for langvarige plager, angst, depresjon, funksjonstap og høyt forbruk av helsetjenester dersom behandling uteblir. Hos mange voksne med funksjonelle tilstander startet symptomene i barne- eller ungdomsårene. Tidlig oppdagelse og målrettet behandling er derfor viktig fordi det bedrer prognosen og forebygger kroniske forløp.
Manglende bedring
Ved manglende bedring eller hvis nye kroppslige symptomer oppstår, må diagnose, utredning og behandlingsplan (re)vurderes.
Referanser
1. Kozlowska K, Scher S, Helgeland H. Functional somatic symptoms in children and adolescents: the stress-system approach to assessment and treatment. London: Palgrave Macmillan; 2020.
2. Bøen E, Diseth TH. Funksjonelle nevrologiske lidelser, somatoforme lidelser og nevropsykiatri. I: Helseth E, Harbo HF, Ramm-Pettersen A, red. Nevrologi og nevrokirurgi – fra barn til voksen. 8. utg. Oslo: Fagbokforlaget; 2024. s. 169–77.
3. Diseth TH, Gjone H. Dissosiasjon, stress- og traumerelaterte psykosomatiske tilstander hos barn og unge. I: Urnes AG, red. Den interaktive hjernen hos barn og unge. Oslo: Gyldendal; 2018. s. 239–49.
4. Helgeland H, Gjems S. Somatiske symptomtilstander hos barn og unge – fra ny viten til klinisk praksis. Tidsskr Nor Psykologforen 2020;57:657–65.
5. Helgeland H, Diseth TH. Funksjonelle symptomer og tilstander (kapittel 12.2). I: Generell veileder i pediatri. Norsk Barnelegeforening/Den norske legeforening; 2025. (Hentet 11. mars 2025). Tilgjengelig her.
6. Garralda EM, Rask CU. Somatoform and related disorders. I: Thapar A, Pine DS, Leckman JF, Scott S, Snowling MJ, Taylor E, red. Rutter’s child and adolescent psychiatry. 6th ed. Chichester: Wiley-Blackwell; 2015. s. 1035–54.
7. Rask CU, Bonvanie N, Garralda EM. Risk and protective factors and course of functional somatic symptoms in young people. I: Hodes M, Gau SSF, de Vries PJ, red. Understanding uniqueness and diversity in child and adolescent mental health. London: Academic Press; 2018. s. 77–113.
8. Helgeland H, Gjone IH, Diseth TH. The biopsychosocial board – a conversation tool for broad diagnostic assessment and identification of effective treatment of children with functional somatic disorders. Human Systems 2022;2(3):144–57.
9. Hodges K, McKnew D, Cytryn L, Stern L, Kline J. The Child Assessment Schedule (CAS) diagnostic interview: a report on reliability and validity. J Am Acad Child Adolesc Psychiatry 1982;21(5):468–73.
10. Myren S, Helgeland H. Legg vekt på positive tegn ved diagnostisering av funksjonell nevrologisk lidelse. Tidsskr Nor Legeforen 2024;11:875–7.
11. Kozlowska K, Sawchuk T, Waugh JL, et al. Changing the culture of care for children and adolescents with functional neurological disorder. Epilepsy Behav Rep 2021;16:100486.
12. Helgeland H, et al. Hypnosis in the treatment of functional somatic symptoms in children and adolescents. I: Linden JH, De Benedittis G, Sugarman LI, Varga K, red. The Routledge International Handbook of Clinical Hypnosis. London: Routledge Taylor & Francis; 2024. s. 515–36.
13. Herner LB, Pedersen M. Funksjonelle somatiske symptomer og den prediktive hjernemodellen. Tidsskr Nor Psykologforen 2024;61(12):888–94.
14. Hechler T, Endres D, Thorwart A. Why harmless sensations might hurt in individuals with chronic pain: About heightened prediction and perception of pain in the mind. Front Psychol 2016;7:1638.
15. Van den Bergh O, Witthöft M, Petersen S, Brown RJ. Symptoms and the body: Taking the inferential leap. Neurosci Biobehav Rev 2017;74(Pt A):185–203.
16. Elbers J, Jaradeh S, Yeh AM, Golianu B. Wired for threat: Clinical features of nervous system dysregulation in 80 children. Pediatr Neurol 2018;89:39–48.
17. Creed F, Barsky A, Ann Leiknes K. Epidemiology: prevalence, causes and consequences. Cambridge: Cambridge University Press; 2011. s. 1–42.
18. Hallett M, Aybek S, Dworetzky BA, et al. Functional neurological disorder: new subtypes and shared mechanisms. Lancet Neurol 2022;21:537–50.
19. Jungilligens J, Perez DL. Predictive processing and the pathophysiology of functional neurological disorder. Curr Top Behav Neurosci 2024. [Epub ahead of print].
20. Barrett LF, Atzil S, Bliss-Moreau E, et al. The theory of constructed emotion: More than a feeling. Perspect Psychol Sci 2025;20(3):392–420.
21. Boeckle M, Liegl G, Jank R, Pieh C. Neural correlates of conversion disorder: overview and meta-analysis of neuroimaging studies on motor conversion disorder. BMC Psychiatry 2016;16:195.
22. Kallweit A, Schubiner H. Pain reprocessing therapy – rethinking pain: a new psychotherapeutic approach for the treatment of chronic pain. Der Schmerz. 2025. Epub ahead of print.
23. Jacobsen HB., Reme S. E. Mind-Body ReprogrammeringsTerapi (MBRT): ny behandling for long covid. Tidsskr Nor Psykologforen 2024;61(12),907–914.










