BUP veileder
Psykose og psykoselignende tilstander
Sist faglig oppdatert: 23.10.2025
Taran Buran Nærdal, Sonja Vatn, Cecilie Sollihagen, Sadaf Malik og Anne Margrethe Myhre
Bakgrunn
Definisjon
Psykose kan beskrives som en forvirringstilstand med realitetsbrist og vansker med å regulere tanker, følelser og atferd. Kjernesymptomer er hallusinasjoner, vrangforestillinger, desorganisert atferd og tenkning, samt negative symptomer som for eksempel apati og emosjonell avflatning. Endringer i opplevelsen av seg selv og verden rundt (selvforstyrrelser) kan også forekomme. I tillegg kan kognitive og sosiale funksjoner påvirkes.
Psykosetilstander representerer en heterogen gruppe både i utforming av symptomer, alvorlighetsgrad og varighet. Diagnosesystemet beskriver alt fra akutte og forbigående psykotiske episoder, til mer omfattende symptomer av lengre varighet som schizofreni. Det er viktig å være klar over at diagnosene er beskrevet for voksne, og at de ikke alltid passer for barn og ungdom. Utredning og forståelse av psykosesymptomer kan derfor være utfordrende i barne- og ungdomspsykiatrien, og krever en bred og tverrfaglig tilnærming. Tidlig i psykoseutviklingen er symptomene ofte diffuse og uspesifikke. Ved tidlige tegn på psykose kan henvisning til eller drøfting med et tidlig intervensjonsteam for psykose være hensiktsmessig. Det er viktig å være oppmerksom på at psykosesymptomer også kan opptre ved andre tilstander, som for eksempel ved alvorlig depresjon, bipolar lidelse eller organisk sykdom.
Forekomst
Ulike former for sansebedrag kan oppleves på et kontinuum fra forbigående fenomener hos friske individer til symptomer på mer alvorlig psykiske lidelser. Gjennomsnittlig livstidsprevalens for stemmehøring varierer mellom 4-14% i ulike studier, og oppleves oftere hos barn og ungdom enn hos voksne (Maijer et al., 2018). Ifølge NICE guidelines er forekomsten av psykose hos barn og unge mellom 5 og 18 år på 0,4 % (NICE guidelines 2013). Her regnes alle diagnoser innen psykosespekteret med. Tallene er imidlertid usikre, fordi det finnes få studier av forekomst og insidens for aldersgruppen. I de fleste lærebøker står det at forekomsten av psykoselidelser er noenlunde stabil, og lik i hele verden. Slik er det ikke. Det er stor variasjon i forekomsten av psykose, inkludert den mest alvorlige diagnosen schizofreni (Jongsma et al., 2018).
Årsaksforhold/risikofaktorer
Det er stor konsensus om at stress-sårbarhetsmodellen er nyttig og anvendelig for å forstå psykoseutvikling (Zubin & Spring, 1977). Denne modellen viser at vi alle er født med en viss grad av sårbarhet for å utvikle psykose – som kan være stor eller liten. Forenklet kan man si at ved stor grad av medfødt eller tidlig ervervet sårbarhet, skal det lite til av miljømessige belastninger for at psykose utvikles og omvendt.
.png)
.png)
Vår evne til å tåle ulike typer av stress i barne- og ungdomstiden og tidlig voksen alder er forskjellig og avhenger altså både av arv, personlighet og tidligere livserfaringer. Hvordan vi opplever stress, varierer også fra individ til individ. Kjennskap til barns utvikling gjennom relasjoner, inkludert normalutvikling, tilknytningsteori, traumeforståelse og transaksjonsmodellen, er derfor sentralt i forståelsen av barn og ungdom som utvikler psykosesymptomer.
Stress kan handle om for høye krav, manglende forståelse, utenforskap, mobbing, konflikter eller andre forhold som skaper ubehagelige følelser i oss. Stress i form av barndomstraumer har vist seg å være assosiert med mange forskjellige psykiske lidelser, også psykoselidelser (McKay et al., 2020). Bruk, misbruk og avhengighet av rusmidler er forbundet med økt psykoserisiko og dårligere utfall, særlig hos sårbare individer (Engh et al., 2017, Bramness, 2023). Flytting, særlig i barne- og ungdomsårene, lav sosioøkonomisk status, urbanitet, migrasjon og det å være en minoritet har også vist seg å være risikofaktorer for psykoseutvikling (Murray et al., 2020, Varchmin et al., 2021, Davies et al., 2020).
Ulike somatiske tilstander kan også være en årsak til psykose.
Aktuelle diagnosekoder (ICD-10):
F1X.5 Rusutløst psykose
F20-F29 Schizofreni, schizotyp lidelse og paranoide lidelser
F30 Manisk episode med psykose
F31 Bipolar affektiv lidelse med psykose
F32 Alvorlig depressiv episode med psykose
R44.0 Hørselshallusinasjoner
R44.1 Synshallusinasjoner
R44.2 Andre hallusinasjoner
R44.3 Uspesifiserte hallusinasjoner
R44.8 Annet eller uspesifisert symptom eller tegn med tilknytning til generelle sensasjoner eller persepsjoner
R46.5 Mistenksomhet eller påfallende unnvikenhet
Klinisk tilstandsbilde
Psykose er ikke én spesifikk sykdom, men en samling av flere symptomer og tegn. Hos barn og unge er tilstandene ofte mer uklare og preget av symptomer på tvers av ulike diagnoser, noe som gjør både diagnostikk og behandling krevende. Tilstandsbildet varierer ofte over tid, med et bredt spekter av symptomer og atferdsuttrykk.
Psykosesymptomer kan innebære en endret opplevelse av sansning, tenkning og atferd. Mange opplever sansebedrag, som å høre stemmer eller se ting som ikke er virkelige. Tenkningen kan påvirkes på en slik måte at det fører til overdreven mistenksomhet, følelse av å være forfulgt eller andre fastlåste og uforklarlige forestillinger. Det kan oppstå et tanke- og følelsesmessig kaos der det utvikles en nedsatt eller manglende evne til å skille mellom seg selv og virkeligheten omkring seg. Noen kan få en følelse av å miste seg selv, og mange preges av uro og angst. Psykose oppleves ulikt både mellom individer og fra gang til gang hos samme person. Symptomene kan være mer eller mindre uttalte og vil også ha ulike årsaksforhold. Det er altså en betydelig heterogenitet både når det gjelder årsak og klinisk tilstandsbilde.
I den tidlige fasen av psykoseutvikling kan symptomene være diffuse og lite spesifikke og være under terskelen for en psykosediagnose. Det finnes ulike begreper som beskriver disse tilstandene, som prodromalfase, ultra high risk (UHR), at risk mental state (ARMS) eller psykoserisikosyndrom. Dette er ikke egne diagnoser i vårt diagnosesystem, men en beskrivelse av risikotilstander. Psykosesymptomene i denne fasen påvirker ikke nødvendigvis funksjon i så stor grad, og de varer ikke alltid så lenge. De fleste med risikotilstander vil imidlertid aldri utvikle en psykoselidelse (Sunshine et al., 2023). Ved en akutt innsettende psykotisk episode kan tilstandsbildet preges av mer klassiske og uttalte psykosesymptomer. Dette oppleves ofte som svært skremmende både for ungdommen selv og for pårørende. Tidlig identifisering og rask oppstart av behandling kan bidra til bedre prognose og redusert risiko for langvarige psykiske vansker (Manolesou et al., 2024). I slike tilfeller er det særlig viktig å utelukke organisk årsak til psykosen (Meritt et al., 2020).
Diagnosekriterier (ICD-10)
Psykotiske tilstander betraktes som dynamiske prosesser som utvikler seg i faser. Det er betydelig overlapp mellom ulike diagnosegrupper, og særlig i barne- og ungdomspopulasjonen. Diagnostikken baserer seg på en rekke ulike faktorer. Derfor vil det å sette mer spesifikke diagnoser ofte være en spesialistoppgave og inngå i en helhetlig forståelse i lys av stress-sårbarhetsmodellen.
På grunn av fluktuerende forløp med uttrykk og symptomer innenfor mer enn en diagnosekategori, vil diagnostiske vurderinger ofte foregå over en lengre tidsperiode. Samtidig er det viktig så raskt som mulig å avklare om barnet eller ungdommen har symptomer over psykoseterskel og sette inn virksomme tiltak.
Den diagnostiske vurderingen er en helhetlig faglig vurdering der man sammenholder informasjon fra kartleggingen og gjør differensialdiagnostiske overveielser. Vurderingen baserer seg også på klinisk inntrykk, avhengig av blant annet kontaktevne, funksjonsnivå og hvordan den enkelte forholder seg til vanskene sine.
Viser til ICD-10 for diagnostiske kriterier for de ulike diagnosekategoriene.
Kjernesymptomer
Kjernesymptomene ved psykose er hallusinasjoner, vrangforestillinger og tankeforstyrrelser, i tillegg til det vi gjerne kaller negative symptomer. Hallusinasjoner er sanseopplevelser uten stimulering av et sanseorgan. Hørselshallusinasjoner er vanligst, men noen opplever også syns-, lukt-, smaks- eller berøringshallusinasjoner.
Vrangforestillinger er oppfatninger som ikke samsvarer med virkeligheten, og som normalt ikke deles av andre. For eksempel kan noen tro at mennesker på radio eller tv sender spesielle beskjeder til akkurat dem (selvhenføring), eller de kan tro at de er i fare og at andre prøver å skade eller kontrollere dem (paranoide forestillinger). Det kan også handle om en opplevelse av at andre hører eller leser hva de tenker eller plasserer tanker inn i hodet.
Tankeforstyrrelser er endringer i tankeprosessene, og kan innebære vansker med å organisere tanker eller språk. Noen opplever at tankene går unaturlig raskt eller sakte eller stopper helt opp og blir borte. For noen kan dette føre til desorganisert tale, som å hoppe fra tema til tema, stoppe opp midt i en setning eller lage ord som ikke gir mening for andre.
Hallusinasjoner, vrangforestillinger og tankeforstyrrelser kalles ofte positive symptomer, i betydningen «mer enn» det som oppleves til vanlig.
Negative symptomer («mindre enn») er en reduksjon av normale funksjoner. Dette kan innebære tap av motivasjon, interesse eller glede, tilbaketrekning fra sosiale aktiviteter eller vansker med å vise eller kjenne på følelser. Dette kan vise seg i form av lite mimikk, ordfattigdom eller nedsatt blikkontakt, treghet i tale (latens) eller oppmerksomhetssvikt.
Det er en relativt utbredt oppfatning at psykose alltid vil synes i atferd eller tale. Mange barn og unge med psykosesymptomer har en helt upåfallende atferd, eller har atferdsendringer som er uspesifikke og ikke peker i retning av åpenbar psykose. Skam eller frykt for ikke å bli trodd kan føre til at barn og unge unngår å fortelle om psykoseopplevelsene sine til andre. Vurderingen av om det kan dreie seg om psykose må derfor ikke kun bygge på observasjon av atferd. Man må også spørre direkte om opplevelser som for eksempel hallusinasjoner og vrangforestillinger.
Kognitive funksjoner kan påvirkes som en del av tilstandsbildet. Dette kan innebære endring i evnen til læring, hukommelse, oppmerksomhet, konsentrasjon, arbeidstempo og problemløsning. Noen vil streve med sosial kognisjon, det vil si vansker med å forstå hva andre tenker og føler.
Ledsagersymptomer
Såkalte selvforstyrrelser er særpregede endringer i hvordan man opplever seg selv og verden rundt. Egne tanker, følelser, sansninger, kropp og bevegelse, andre mennesker eller fysiske ting kan begynne å virke fremmed, uforståelig eller uvirkelig.
Noen opplever å bli økende opptatt av egen eksistens og kan bli sittende og gruble nærmest i det uendelige rundt hvordan verden henger sammen. Enkelte utvikler en følelse av å ikke lenger være en naturlig del av verden eller at de ikke eier sine egne handlinger og opplevelser. Andre kan få en opplevelse av å ikke eksistere i det hele tatt. Opplevelsene er som oftest plagsomme og kan skape forvirring og funksjonsfall, men kan også virke fascinerende og vekke nysgjerrighet, særlig i den aller tidligste fasen.
Noe av forskningen tyder på at selvforstyrrelser ofte oppstår før endring i atferd og funksjon (Baklund et al., 2024, Møller, 2018). Vi er derfor avhengig av å forstå den enkeltes opplevelse av sine psykosefenomener. Symptomene er ikke alltid like intuitivt forståelige som for eksempel ved angst og depresjon.
Depressive plager eller angstsymptomer er vanlig ved psykotiske tilstander. Dette kan både handle om tidligere vonde erfaringer, generell engstelse, tristhet eller være ledd i reaksjoner på selve psykoseopplevelsene. Dersom uttalte depressive symptomer eller angst er til stede, bør dette tematiseres og håndteres sammen med den enkelte. Mange opplever at både angstsymptomer og depressive plager får lite oppmerksomhet ved psykotiske tilstander, samtidig som dette kan prege subjektiv livskvalitet i større grad enn selve psykosesymptomene.
Mange barn som senere utvikler psykotiske symptomer har opplevd utenforskap, mobbing, traumatiske hendelser eller lav grad av mening og mestring i hverdagen gjennom mange år. Reaksjoner på slike opplevelser kan komme til uttrykk som traumesymptomer. Å høre stemmer i etterkant av traumatiske hendelser som vold, overgrep eller mobbing, for eksempel ved å høre overgripers stemme, er heller ikke uvanlig. Dette kan forekomme uten øvrige tegn til psykotisk fungering og kan ofte håndteres i form av direkte traumebehandling. I noen tilfeller, særlig der man ikke får hjelp til å håndtere slike reaksjoner, kan dette også utvikle seg til mer alvorlige psykosesymptomer.
Selve psykoseopplevelsene kan i seg selv være så skremmende at det kan føre til flashbacks fra hallusinatoriske opplevelser, mareritt eller unngåelse av situasjoner som minner om den psykotiske episoden.
Utredning og diagnostikk
I utredningen er kontakten og atmosfæren man skaper i samtalen avgjørende for å få mulighet til å undersøke opplevelsene innenfra. Tilstanden kan være preget av sterk angst i tillegg til vansker med å stole på andre og verden rundt seg. Respekt, nysgjerrighet og undring er derfor avgjørende som kliniker, både for en god forståelse, men også for effekten av senere tiltak. Valg av utredningsverktøy er en klinisk vurdering, avhengig av tilstandsbilde, utviklingsnivå og kontekstuelle forhold.
I prinsippet gjelder de samme anbefalinger for utredning av psykosetilstander som ved enhver annen psykiatrisk vurdering. Utredningen bør inngå i et tverrfaglig teamarbeid for å trekke inn nødvendig kompetanse.
Anamneseopptak
Anamneseopptak er en sentral del av kartleggingen ved psykose, og bidrar til et mer helhetlig bilde og forståelse for symptomutviklingen. Dette er viktig med tanke på stressbelastninger eller sårbarhetsfaktorer som kan være mulig å påvirke.
Komparentopplysninger har stor betydning i utredningen av et barn med psykosesymptomer. Det er ofte hensiktsmessig å innhente både helsestasjonsjournal, tidligere sykehusjournal (somatisk og psykiatrisk), opplysninger fra skole og PPT og eventuelt barnevernstjeneste. Samlet kan dette gi et mer utfyllende bilde av både relevante belastninger og ressurser i barnets liv.
Somatisk undersøkelse og medisinsk vurdering
En grundig somatisk undersøkelse med orienterende nevrologisk status og somatisk sykehistorie er viktig for å kunne vurdere eventuelle organiske årsaker til symptomene. Tidligere diagnoser og medikamentell behandling skal kartlegges. Undersøkelsen suppleres med relevante blodprøver.
Aktuelle prøver:
- Hematologisk status
- Elektrolytter
- Nyre- og leverfunksjon
- Thyroideastatus
- D-vitamin og B12
- Ev. andre blodprøver på indikasjon
- Ruskartlegging/historikk og evt russcreening
- Standard EEG og MR caput (NICE guidelines 2013 anbefaler ikke dette rutinemessig ved førstegangspsykose)
Ved mistanke om bakenforliggende somatisk eller nevrologisk årsak bør det være lav terskel for konferering med barnelege eller barnenevrolog.
Observasjon i hverdagen
Observasjon av barnet i ulike miljøer (hjemme, på skolen eller under innleggelse i døgnpost) kan gi viktig informasjon om hvordan symptomene påvirker fungering og atferd. Man kan be både barnet eller ungdommen beskrive en hel dag fra de står opp til de legger seg. Informasjon fra lærere, familie og andre som kjenner ungdommen er nyttig.
Traumekartlegging
Det bør gjennomføres en traumekartlegging. Traumatiske opplevelser er ofte vanskelig å fortelle om, og mange bruker tid på å bli trygge nok til å dele slike erfaringer med hjelpeapparatet. Derfor bør spørsmålene gjentas med jevne mellomrom og ved behandlerbytte og overganger.
Aktuelle kartleggingsverktøy:
- KATES-2 Selvrapportering, KATES-2 Omsorgsgiver (Kartlegging av traumatiske erfaringer og posttraumatiske symptomer. Også tilgjengelig på flere språk. NKVTS 2022)
- ADES (The Adolescent Dissociative Experiences Scale)
- CTQ (Childhood Trauma Questionaire)
Klinisk intervju
Det bør gjennomføres en bred kartlegging av barnets vansker og ressurser. Dette gir også grunnlag for å vurdere samtidige vansker eller tilleggsdiagnoser.
Aktuelle kartleggingsverktøy:
- Kiddie-SADS (PL) 2016 (Schedule for Affective Disorders and Schizophrenia for School Aged Children (6–18 years): Present and Lifetime Version), norsk versjon. Kiddie-SADS har også et tilleggsintervju for schizofrenispektrum og andre psykotiske lidelser, som benyttes ved symptomer over terskelnivå på screeningintervjuet
- CAS-intervju (Child Assessment Schedule)
- ASEBA (Achenbach System of Empirically Based Assessment)
- SCID (Structured Clinical Interview for DSM) kan brukes for eldre ungdommer
- M.I.N.I. (Mini Internasjonalt Neuropsykiatrisk Intervju) kan brukes for eldre ungdommer
Kartlegging av kognitiv funksjon
Kartlegging av kognitiv funksjon gjennomføres både for å identifisere eventuelle endringer som kan være relatert til psykose, men også for å avdekke andre evnemessige utfordringer som kan bidra til funksjonssvikt og opplevelse av stress. Kartleggingen kan være hensiktsmessig selv ved pågående psykosesymptomer for best mulig tilrettelegging av skoletilbud og andre tiltak. I tolkningen av testresultatene må man sammen med foresatte, skole og ungdommen ta stilling til om disse samsvarer med tidligere funksjonsnivå eller skoleprestasjoner. Den kognitive fungeringen kan være situasjonsbetinget og ikke nødvendigvis et uttrykk for ungdommens generelle evnenivå.
Aktuelle kartleggingsverktøy:
- WISC-V (Wechsler Intelligence Scale for Children – 5th edition)
- WAIS (The Wechsler Adult Intelligence Scale) fra 16 år
- Andre nevropsykologiske tester
Funksjonskartlegging
Mye informasjon hentes gjennom samtaler med barnet/ungdommen selv, foreldre eller hjemskole.
Aktuelle kartleggingsverktøy:
- Vineland (Vineland Adaptive Behavior Scales) kan være et aktuelt kartleggingsinstrument ved behov for vurdering av adaptiv atferd (daglige aktiviteter som kreves for å klare seg på egen hånd, personlig og sosialt)
- BRIEF (Behavior Rating Inventory of Executive Function) for kartlegging av eksekutive funksjoner
Kartlegging av psykosesymptomer
- MULVARP (Mulige varselsymptomer på psykoseutvikling) er et screeninginstrument for psykoserisiko. Her kartlegges både tidlige psykosesymptomer, selvforstyrrelsessymptomer og bipolar lidelse. Noen benytter dette som utgangspunkt for å vurdere om det er grunnlag for ytterligere utredning med eksempelvis SIPS eller PANSS (se under).
- SIPS (Strukturert intervju for psykoserisiko syndromer) brukes for kartlegging av psykoserisikotilstander og er dermed et hyppig brukt intervju i BUP. Målet med SIPS-intervjuet er å utelukke tidligere og/eller nåværende psykose, bekrefte psykoserisiko og skåre alvorlighetsgrad av psykoserisikosymptomer. Intervjuet kan gi en pekepinn på hvordan vi skal vurdere psykoseterskel, men som all annen psykiatrisk diagnostikk må dette ses i sammenheng med klinisk inntrykk og komparentopplysninger.
- PANSS (Positive and Negative Syndrome Scale) er fortsatt det mest brukte psykiatriske intervjuet for kartlegging av psykosesymptomer ved mer klare psykotiske tilstander. Intervjuet kan gjentas flere ganger for vurdering av behandlingseffekt. Selve intervjuet SCI-PANSS (Structured Clinical Interview for the Positive and Negative Syndrome Scale) gjennomføres sammen med pasienten, men symptomskalaen kan skåres på bakgrunn av informasjon fra både intervjuet, komparentopplysninger og observasjoner gjort av personale under døgninnleggelse. Skåringen, og vurderingen av tilstand, kan derfor gjennomføres også i situasjoner der pasienten ikke selv greier eller ønsker å uttrykke seg verbalt.
- EASE (Examination of Anormalous Self-Experiences - Norsk intervjuguide for Undersøkelse av forstyrret selvopplevelse ved schizofreni og relaterte lidelser) kartlegger selvforstyrrelser (se under Klinisk tilstandsbilde), er fenomenologisk orientert og skal ha en åpen form som følger pasientens fortelling. Intervjuet kartlegger opplevelser som kan være flytende og uklare for pasienten, der intervjuet har til hensikt å bidra til mest mulig klargjøring.
Grundig differensialdiagnostikk skal alltid gjøres. Som beskrevet under klinisk tilstandsbilde kan det både foreligge samtidige tilstander, men også ledsagende symptomer uten at det fyller kriterier for en psykiatrisk diagnose.
Det har vist seg å være økt risiko for psykoseutvikling hos mennesker med autismespekterforstyrrelser og symptomer kan overlappe. Noen helseforetak har egne avdelinger for utredning av disse tilstandene som det kan være aktuelt for BUP å samarbeide med.
Klinisk vurdering
Diagnostikk vil alltid være en skjønnsmessig, klinisk vurdering basert på det som framkommer i uformelle samtaler, informasjon fra intervju/utredningsverktøy og komparentopplysninger. Vurderingen av om symptomene er over eller under terskel for en psykosediagnose kan være krevende. For at symptomene vurderes å være over psykoseterskel, vil det imidlertid alltid være en form for tankemessig eller atferdsmessig påvirkning av symptomene. I hvor stor grad dette preger hverdagen og det daglige funksjonsnivået vil variere. Barn eller ungdom som vurderes å fylle kriteriene for en psykoselidelse vil som regel ha et funksjonsfall som er synlig for flere enn nærmeste familie.
Risikovurderinger
Selvmordsrisiko og voldsrisiko bør alltid kartlegges. Imperative stemmer som handler om å dø eller skade seg selv er ikke uvanlig. Det bør derfor spørres direkte om grad av overbevisning og hvorvidt barnet eller ungdommen opplever egen evne til å motstå stemmenes befalinger.
Ved alvorlige depressive tilstander er det også viktig å være oppmerksom på eventuelle tanker om å være til byrde for andre eller overdrevne forestillinger om skyld og skam. Alvorlig depresjon med psykosesymptomer regnes ofte som underdiagnostisert og underbehandlet, selv om dette er sjeldent forekommende i en BUP-populasjon.
Det understrekes at de fleste mennesker med psykoselidelser ikke er farlige. Ved alvorlige psykotiske tilstander med uttalt uro, agitasjon og paranoide forestillinger, skal det imidlertid gjøres grundige vurderinger av behovet for mer inngående voldsrisikovurderinger. Basert på vurderingen skal det iverksettes individuelle tiltak ut fra situasjon og behov.
Aktuelle verktøy for vurdering av voldsrisiko:
- V-RISK 10 (Violence Risk Screening-10)
- V-RISK-Y (Violence Risk Assessment Checklist for Youth ages 12-18)
- BVC (Brøset Violence Checklist)
- SAVRY (Structured Assessment of Violence Risk in Youth)
Behandling og oppfølging
En helhetlig tilnærming
Behandling av barn og ungdom med psykose vil ofte være ressurskrevende og man må ha et langsiktig perspektiv for at tiltakene skal hjelpe. Symptomene kan være uforståelige og skremmende. Spesialisthelsetjenesten vil derfor ha en avgjørende rolle for det omgivende systemet over tid, både som støtte og ansvarsdeler. Fleksibilitet og arenafleksibelt arbeid er ofte nødvendig, sammen med en stabil behandlerrelasjon over tid.
Barn og ungdom med psykose har som alle andre behov for å oppleve trygghet, sosial tilhørighet og mestring. Alle behandlings- og hjelpetiltak bør være del av en helhetlig og samordnet tilnærming. Både samtaleterapi, medikamentell behandling og tiltak for å redusere stress inngår ofte sammen med systemisk arbeid i behandlingen. Stressreduserende tiltak kan handle om søvn, bedret kommunikasjon innad i familien, forutsigbarhet og rutiner i hverdagen og tilrettelegging i skolen. Ved psykoselidelser er det spesielt viktig at både barn og foresatte har tillit til behandler. Man legger til rette for et godt samarbeid ved å gi objektiv og nyansert informasjon om de ulike behandlingsalternativene, ved å lytte respektfullt til bekymringer og svare ærlig på spørsmål.
I kommunikasjonen med barn og ungdom med psykosetilstander er det viktig å sikre at det du sier blir forstått. Det kan være behov for å bruke enkle og kortere setninger, samtidig som man er oppmerksom på at ikke flere snakker samtidig.
Det finnes flere kilder til informasjon om psykose. Noe kan være nyttig å dele med både den som opplever symptomene, familien og samarbeidspartnere. Noen av disse finnes på åpne nettsider, der både forklaring på symptomer, årsaker og ulike behandlingstiltak illustreres ved hjelp av korte eller lengre filmsnutter. Det kan være nyttig å høre beskrivelser fra mennesker som selv har opplevd psykose. For mange er dette en god måte å få informasjon på, og kan være fine måter å sammen snakke om psykose på.
Eksempel på slike nettsider er for eksempel psykose-bipolar.no, sehelemeg.no og psykosekompetanse.no. Den britiske psykologforeningen har i samarbeid med mennesker som selv har opplevd psykose utgitt en egen oversikt (Understanding Psychosis and Schizophrenia (Revised) | BPS - British Psychological Society). De har også utarbeidet en revidert versjon tilpasset barn og ungdom som kan være nyttig å bruke i samtaler med ungdom og familier (Understanding psychosis: Voices, visions and distressing beliefs – A guide for young people and their supporters).
Valg av behandlingsmetode
Utgangspunktet for behandlingen bør være barnets funksjon og det barnet selv opplever som plagsomt. Du bør derfor ha god kjennskap både til barnets funksjon og egen opplevelse av sine plager.
Det finnes flere behandlingsmetoder ved psykose, og vi skal tilby behandling som er evidensbasert og som har lav risiko for skade. Det er anbefalt at man både tilbyr individualbehandling, medikamentell behandling og støtte/veiledning til familien. Barn og ungdom har rett til å medvirke ved valg mellom tilgjengelige og forsvarlige behandlingsmetoder. Dette gjelder også de under helserettslig myndighetsalder på 16 år. Barnet og ungdommens synspunkter skal tillegges vekt i samsvar med alder og modenhet. Valg av behandlingsmetode bør ta utgangspunkt i samvalg med felles drøfting av fordeler og eventuelle ulemper ved de ulike behandlingsalternativene.
Stressreduserende tiltak
Tiltak som kan redusere belastninger og opplevd stress er en viktig del av behandlingen ved psykose. Hva som oppleves som stressende for den enkelte vil variere, og man må derfor gjøre seg kjent med hvilke faktorer som utgjør en belastning for den enkelte.
Mange ungdommer som utvikler psykosesymptomer har over tid kjent på manglende mestring og utenforskap i hverdagen. Det kan være behov for tilpasning og tilrettelegging i skole eller arbeid, eventuelt i samarbeid med spesialpedagogisk personell. Å bygge mestrings- og meningsinnhold i hverdagen er sentralt. Hjelp til å etablere en mer stabil hverdagsstruktur med fast døgnrytme og regelmessige måltider kan bidra til å redusere stressbelastningen en ustrukturert og uoversiktlig hverdag innebærer.
Stressreduksjon kan bedre kognitiv fungering og redusere symptomtrykk. Dette fører ofte til at pasienten opplever mer mestring i hverdagen. Enkelte kan ha behov for skjerming fra sanseinntrykk. Innleggelse kan i noen tilfeller bidra til et mer skjermet miljø og kan være nødvendig ved mer alvorlig psykoseutvikling med stort funksjonsfall og desorganisert atferd.
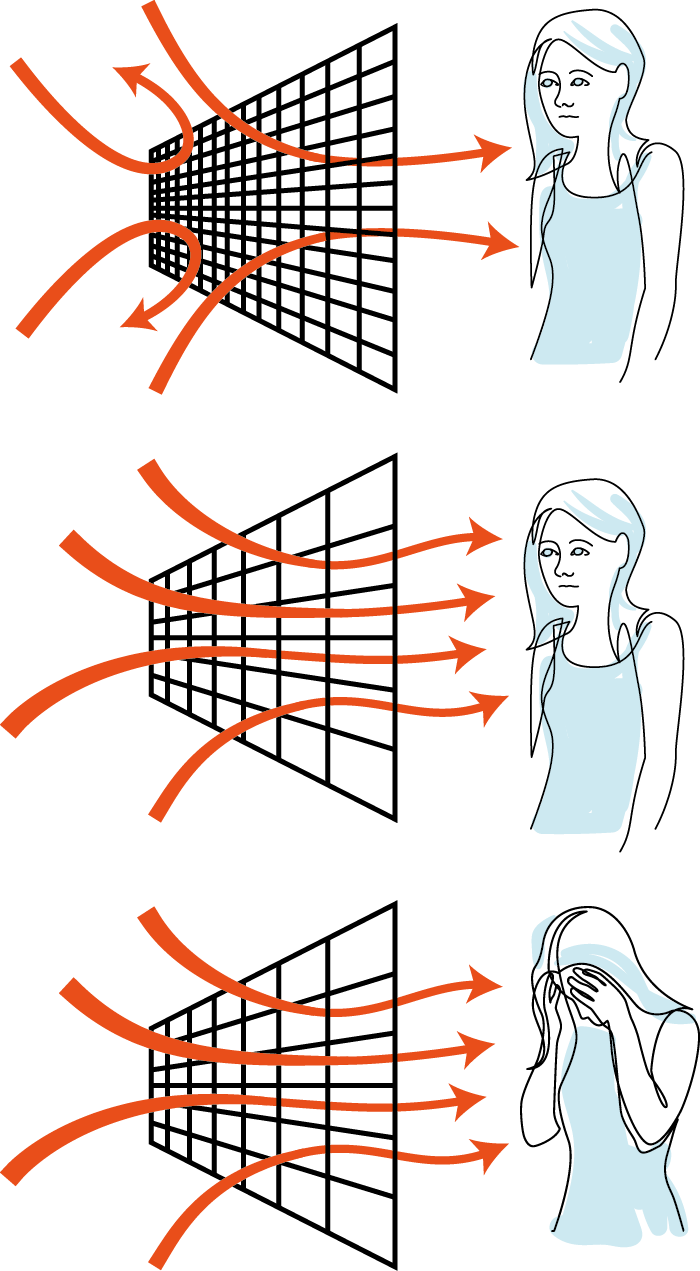
Sorteringsfilteret er en modell hentet fra Psykoedukativt Familiearbeid (PEF) for å beskrive sammenhengen mellom stressbelastninger og symptomer under en psykose. Modellen illustrerer at vi alle har et psykologisk filter som påvirker hvordan vi opplever og reagerer på våre omgivelser. Ved påtrengende psykosesymptomer kan filteret bli mer grovmasket, noe som kan gjøre at inntrykk blir mer overveldende.
Individualterapeutiske tiltak
Det er nødvendig å bruke tid sammen med barnet for å oppnå kontakt og tillit. Noen får raskt tillit til voksne hjelpere, mens andre kan framstå engstelige, mistenksomme eller bære med seg erfaring av at voksne sjelden er til å stole på. Noen ganger kan det være behov for å begrense informasjon, bruke et konsist og enkelt språk med færre ord.
Del gjerne forståelsen av stress-sårbarhetsmodellen som grunnlag for symptomutvikling, gjerne ved hjelp av visuelle forklaringsmodeller tegnet på en tavle. Dette kan være et godt utgangspunkt for et felles terapeutisk prosjekt. Målet med dette er å finne mening og forståelse for symptomutviklingen og måter å redusere følelsesmessige belastninger på.
Det finnes ulike individualterapeutiske metoder. Valg av metode må ta hensyn til barnets tilstand, utviklingsnivå og individuelle ønsker og behov.
Kognitiv atferdsterapi handler om hvordan pasienten tolker og tenker om sine psykosesymptomer. Terapeuten kan hjelpe pasienten til å forstå sine symptomer bedre og ta mer kontroll. Ofte jobber man med feiltolkninger som oppstår ved vrangforestillinger og ser på alternative måter å forstå dette på. Det er viktig å være undrende og utforskende og ikke være avvisende til opplevelsen barnet har. Ofte kan tankene som oppstår i en psykotisk episode representere noe i livet til pasienten.
Ved arbeid med stemmehøring jobber man med hvilken makt, identitet og mening barnet tillegger stemmene. Målet er å redusere det følelsesmessige ubehaget ved stemmehøringen og at barnet eller ungdommen ikke skal oppleve seg styrt av stemmene.
Psykodynamisk terapi fokuserer på følelser knyttet til tidligere vanskelige relasjoner og livserfaringer. Målet er å skape økt innsikt, bedre stressmestring og lettere kunne forholde seg til symptomene.
Barn og ungdom med psykose kan ha mange bekymringstanker, og grubling kan bidra til å opprettholde eller forverre psykosesymptomene. Behandlingstiltak direkte rettet mot slike tanker har vist seg å kunne bedre tilstanden hos personer med psykose. (Freeman et al., 2015). Barn og unge med psykose og funksjonstap kan oppleve en sorg over å bli «koblet av» det vanlige ungdomslivet. Det er viktig å ta dette på alvor og forstå fortvilelsen dette noen ganger kan innebære for både ungdom og foresatte. Samtale om identitet, egen forståelse av seg selv og symptomutviklingen vil for mange ungdommer oppleves som meningsfullt og nyttig.
Enkelte studier tyder på at musikkterapi kan redusere negative symptomer ved psykose. Tidligere retningslinjer har på bakgrunn av dette anbefalt musikkterapi med godkjente musikkterapeuter som en del av helhetlig behandlingstilbud i psykoselidelser (Music therapy for people with schizophrenia and schizophrenia‐like disorders - PMC).
Familieterapeutiske tiltak
Systematisk pårørendesamarbeid kan gi pårørende større forståelse for psykoselidelser og utfordringene barnet og ungdommen står i. Samtidig kan barnet selv få økt forståelse for familiens opplevelser og erfaringer. Økt forståelse gir ofte bedre kommunikasjon innad i familien, reduserer stress og kan føre til en mer omsorgsfull familiesituasjon. Økt emosjonell og praktisk støtte kan gjøre at symptomene og livssituasjonen håndteres på en bedre måte.
Konflikter eller negativ kommunikasjon innad i familien er ofte en stressfaktor som kan bidra til forverring av symptomene. Psykoedukativt (kunnskapsformidlende) familiesamarbeid kan bedre kommunikasjon og samhandling i familien (Metodebok i psykoedukativt familiesamarbeid - Oslo universitetssykehus HF). I dette samarbeidet jobberhelsepersonell, barnet og pårørende sammen for å finne felles løsninger på ulike utfordringer. Den finske dialogmodellen “åpne samtaler” er en annen metode. Også her er målet blant annet å avklare hvordan den enkelte kan være til støtte (Hansson et al., 2023).
Behandling for søvnvansker
Mange med psykosesymptomer har søvnvansker, og dårligere søvn kan i seg selv bidra til forverring av symptomene. Søvnvansker kan behandles både i form av søvnhygieniske råd, tilpasset kognitiv atferdsterapi og medikamentell behandling. Før man starter med behandling, bør man danne seg et helhetlig bilde av søvnvanskene. Noen kan ha vansker med innsovning på grunn av økt stemmehøring eller andre psykosesymptomer på kvelden. De kan være redde for å sovne og noen forsøker å unngå søvn.
Tiltak i skolen
Noen opplever manglende mestring eller utenforskap i skolehverdagen. Noen barn vil ha behov for tilpasning og tilrettelegging. I perioder der psykosesymptomer utgjør en stor belastning, kan det være behov for å redusere mengden skolearbeid eller tilstedeværelse på skolen. Hyppigere pauser og kortere arbeidsøkter kan være gode tiltak, og noen kan trenge et eget sted der det er mulig å trekke seg tilbake.
Skolen er arena for sosial tilhørighet og mestringsopplevelser. Å oppleve mestring der man kan, også ved pågående symptomer, er viktig å tilstrebe. Det kan derfor for noen ungdommer være stressreduserende å få lov å prestere i en tilpasset skolehverdag.
Barnet eller ungdommen bør tas med i planleggingen av eventuelle tiltak. Et tett samarbeid med skolen, med deling av viktig informasjon, vil kunne gjøre skolehverdagen tryggere og mer forutsigbar. Som barne- og ungdomspsykiater vil det være viktig å ha en aktiv rolle inn mot skolen, i tråd med et helhetlig behandlingsperspektiv.
Legemiddelbehandling
Barn og ungdom som har en diagnostisert psykoselidelse bør få informasjon om muligheten for legemiddelbehandling. Informasjonen skal gis på en objektiv og nyansert måte, der barnet og foresatte får informasjon om mulig effekt og bivirkninger av legemiddelet. Behandler bør ta utgangspunkt i samvalg, der man sammen drøfter fordelene og ulempene ved legemiddelbehandlingen og behandlingsalternativene.
For informasjon om legemiddelbehandling ved psykose hos barn og ungdom viser vi til psykofarmakologiveileder i BUP. Denne ventes ferdigstilt snarlig av Nasjonalt kompetansenettverk for psykofarmaka til barn og unge.
Behandlingsapparatet bør regelmessig følge opp somatisk helse, gi kostveiledning og legge til rette for fysisk aktivitet og eventuelt fysioterapi, da dette er en pasientgruppe med økt risiko for somatiske helseplager. Dette er spesielt viktig for pasienter som bruker antipsykotiske legemidler, med tanke på bivirkningsprofilen til disse medikamentene.
Behandling ved psykoserisikotilstander
Symptombildet bør følges over tid for tidligst mulig å fange opp eventuell forverring. Det anbefales å behandle samtidige tilstander, og at hjelpesystemene bidrar til å redusere store stressbelastninger (NICE guidelines 2013). Legemiddelbehandling anbefales ikke rutinemessig ved risikotilstander, men kan vurderes ved plagsomme symptomer der barnet eller ungdommen og foreldrene ønsker dette (NICE guidelines 2013). TIPS-studien (Tidlig Intervensjon ved Psykose) har de siste tjue årene bidratt til økt fokus på tidlig oppdagelse og tidlig behandling av psykoselidelser. Noen regioner har tidlig intervensjonsteam som også tar imot barn og unge, mens andre regioner mangler et slikt tilbud. Fordi symptomer sammen med andre følelsesmessige vansker ofte utvikles i ungdomstiden vil barne- og ungdomspsykiatrien uansett ha en viktig rolle ved tidlig psykoseutvikling.
Samarbeid og overganger
Det bør opprettes et samarbeid mellom spesialisthelsetjenesten og aktuelle instanser i kommunen og vurderes behov for individuell plan.
Avslutning av behandling eller overgang mellom ulike tjenester kan skape uro og reaksjoner hos barn og unge med psykosetilstander. Slike overganger må planlegges og sikres godt for å redusere risiko for økt stressbelastning og forverring av tilstanden. Dette gjelder både overgang mellom BUP og voksenpsykiatri og mellom spesialisthelsetjeneste og kommunehelsetjeneste. Kriseplaner bør etableres ved behov og gjøres kjent for aktuelle samarbeidspartnere.
Prognose
Prognose avhenger av alder og alvorlighetsgraden av symptomer, men også av hvilke tiltak vi setter inn og om disse tiltakene oppleves som hjelpsomme for den enkelte. Tidlig oppdagelse og tidlig intervensjon ved psykose har også betydning (Hegelstad et al., 2012).
Psykose som debuterer i svært ung alder har dårligere prognose enn hos ungdom og voksne. (Langeveld et al., 2012, Budisteanu et al., 2020). Det er likevel slik at både barn, unge og voksne kan bli friske av schizofreni. Også selv om symptomene ikke blir borte, er det mulig å leve et godt liv gitt tilstrekkelig støtte og hjelp.
Referanser og litteratur
- Auditory hallucinations across the lifespan: a systematic review and meta-analysis. K Maijer, MJH Begemann, SJMC Palmen, S Leucht, IEC Sommer Psychological medicine, 2018)
- NICE guidelines 2013 NICE guideline psychosis and schizophrenia in children and young people: recognition and management 1.2.5
- Karlsen, K: Alvorlige psykiske lidelser hos barn og ungdom: psykoser og psykoselignende tilstander. Oslo: Gyldendal akademisk;2015
- Treated Incidence of Psychotic Disorders in the Multinational EU-GEI Study. Jongsma, H et al 2018 jamapsychiatry_jongsma_2017_oi_170087.pdf
- Vulnerability: A new view of schizophrenia (Zubin og Spring 1977)
- Childhood trauma and adult mental disorder: A systematic review and meta-analysis of longitudinal cohort studies (McKay et al 2020)
- Engh JA, Bramness JG. Psychosis relapse, medication non-adherence, and cannabis. Lancet Psychiatry 2017; 4: 578–9.
- Bramness JG 2023. Rusutløst psykose – en problematisk diagnose. Tidsskrift for Den norske Legeforening
- Murray et al. 2020. The influence of risk factors on the onset and outcome of psychosis: What we learned from the GAP study
- Varchmin et al. 2021. Traumatic Events, Social Adversity and Discrimination as Risk Factors for Psychosis - An Umbrella Review
- Davies et al. 2020. Prenatal and perinatal risk and protective factors for psychosis: a systematic review and meta-analysis
- Psychosis in Children and Adolescents Anna Sunshine, Jon McClellan Practitioner Review: Psychosis in Children and Adolescents ).
- Acute-onset psychosis in children and young people Sofia Manolesou, Marinos Kyriakopoulos Acute-onset psychosis in children and young people - ScienceDirect).
- Medical Etiologies of Secondary Psychosis in Children and Adolescents Merritt, Jessica et al.Child and Adolescent Psychiatric Clinics, Volume 29, Issue 1, 29 - 42
- ICD-10
- Lise Baklund, Jan Ivar Røssberg, Sigurd Arne Melbye, Paul Møller 2024 Basic self-disturbance in adolescents at risk of psychosis: temporal stability investigated by the experience sampling method in a mixed method study
- Paul Møller 2018 (bok): Schizofreni – en forstyrrelse av selvet
- 1 Guidance | Structural neuroimaging in first-episode psychosis | Guidance | NICE1 Guidance | Structural neuroimaging in first-episode psychosis | Guidance | NICE)
- Freeman, D, Dunn G, Startup H, Pugh K, Cordwell J, Mander H, Cernis, E., Wingham, G., Shirvell, K., & Kingdon, D. (2015)Effects of cognitive behaviour therapy for worry on persecutory delusions in patients with psychosis (WIT): a parallel, single-blind, randomised controlled trial with a mediation analysis Lancet Psychiatry, 2, 305-313. )
- (Metodebok i psykoedukativt familiesamarbeid - Oslo universitetssykehus HF)
- Hansson, K, M., Romøren, M., Hestmark, L., Heiervang, K. S., Weimand, B., Norheim, I., Pedersen, R. (2023). “The most important thing is that those closest to you, understand you”: a nested qualitative study of persons with psychotic disorders’ experiences with family involvement. Front. Psychiatry, 15 May 2023. Sec. Schizophrenia. Volume 14 (2023).
- Psykofarmakologiveileder i BUP
- NICE guidelines 2013: psychosis and schizophrenia in children and young people: recognition and management 1.2.5).
- Do not offer antipsychotic medication: • for psychotic symptoms or mental state changes that are not sufficient for a diagnosis of psychosis or schizophrenia, or • with the aim of decreasing the risk of psychosis. [NICE 2013])
- Langeveld J, Joa I, Friis SA, ten Velden Hegelstad W, Melle I, Johannessen JO et al. A comparison of adolescent- and adult-onset first-episode, non-affective psychosis: 2-year follow-up. Eur Arch Psychiatry Clin Neurosci. 2012;262 (7):599–605.
- Predictive factors in early onset schizophrenia M Budisteanu, E Andrei, F Linca, DS Hulea, AC Velicu, I Mihailescu, S Riga, A Arghir. Experimental and therapeutic medicine, 2020•spandidos-publications.com
- Hegelstad WtW, Larsen TK, Auestad B, Evensen J. Long term follow-up of the TIPS Early Detection in Psychosis Study: Effects on 10-Year Outcome. Am J Psychiatry. 2012;169 (4): 374-80.)










