BUP veileder
Søvnlidelser
Sist faglig oppdatert: 04.04.2026
Elvira Ildiko Hortolanyi Anderson og Berit Marina Hjelde Hansen
Bakgrunn
Søvnlidelser er en gruppe lidelser som omfatter søvnforstyrrelser oppstått på bakgrunn av for lite søvn og/eller uheldige søvnvaner, eller en søvnsykdom tilhørende en av de 6 gruppene søvnsykdommer.
Vi velger å presentere de forskjellige søvndiagnosene hver for seg, med tanke på at behandlingen må være tilpasset diagnosen.
Definisjon, forekomst, årsaksforhold, bekrivelse av tilstanden, diagnosekriterier og kjernesymptomer blir beskrevet for hver diagnose. Anbefalte utredningsverktøy og differensialdiagnose og anbefalt behandling følger.
Søvnforstyrrelser versus søvnsykdommer
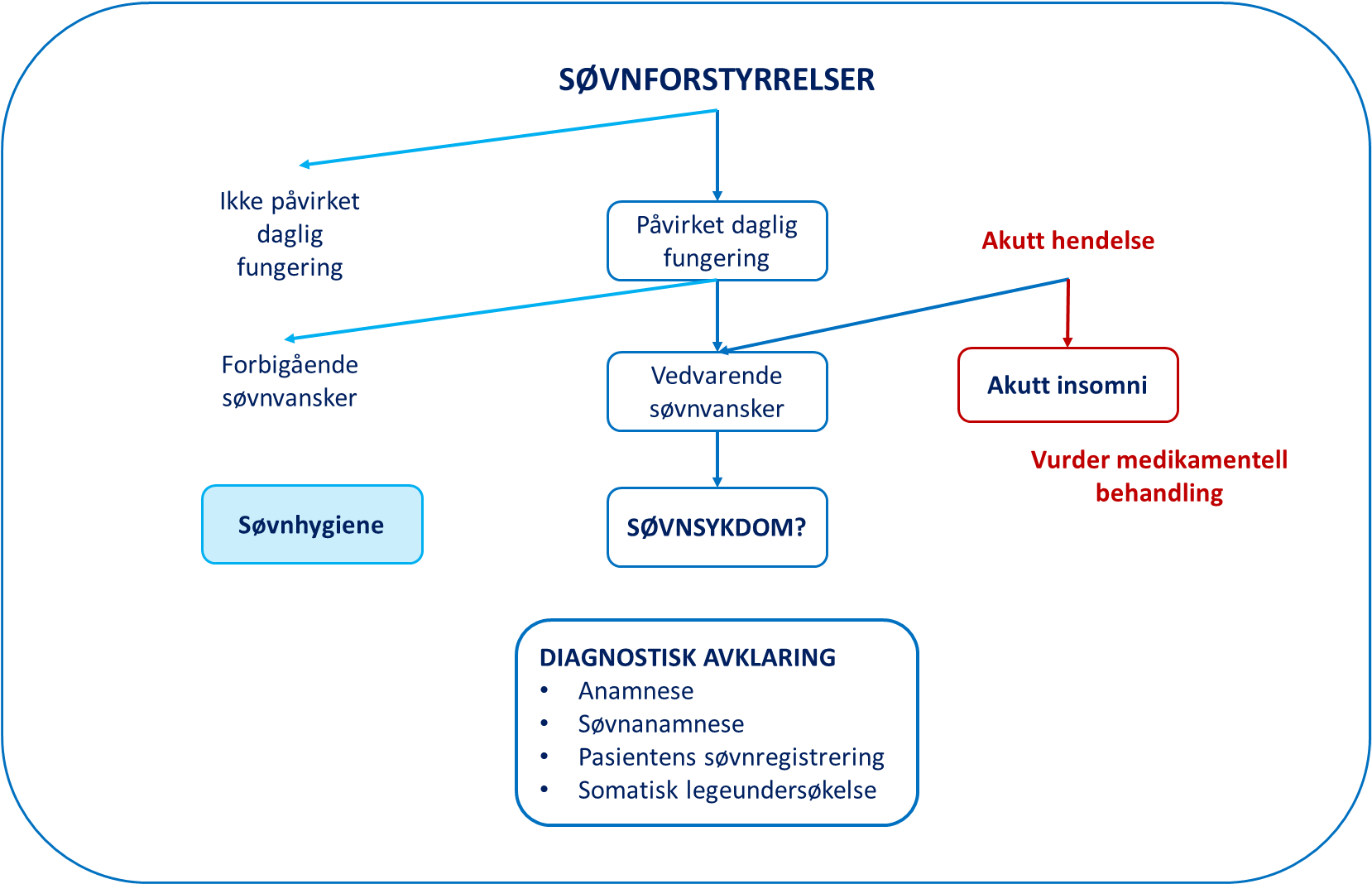
Søvnforstyrrelser i form av for lite, uregelmessig søvn eller forskjøvet døgnrytme er vanlig blant barn og unge generelt. Dette skyldes ofte dårlige søvnvaner (dårlig søvnhygiene), mens forstyrrelser i døgnrytme har en klar biologisk komponent hos ungdom. I puberteten forskyves mengde og tidspunkt for melatoninproduksjon, og søvntrykket bygges opp senere. Psykoedukasjon om søvn og søvnregulering, og implementering av gode søvnvaner er tiltaket i slike tilfelle.
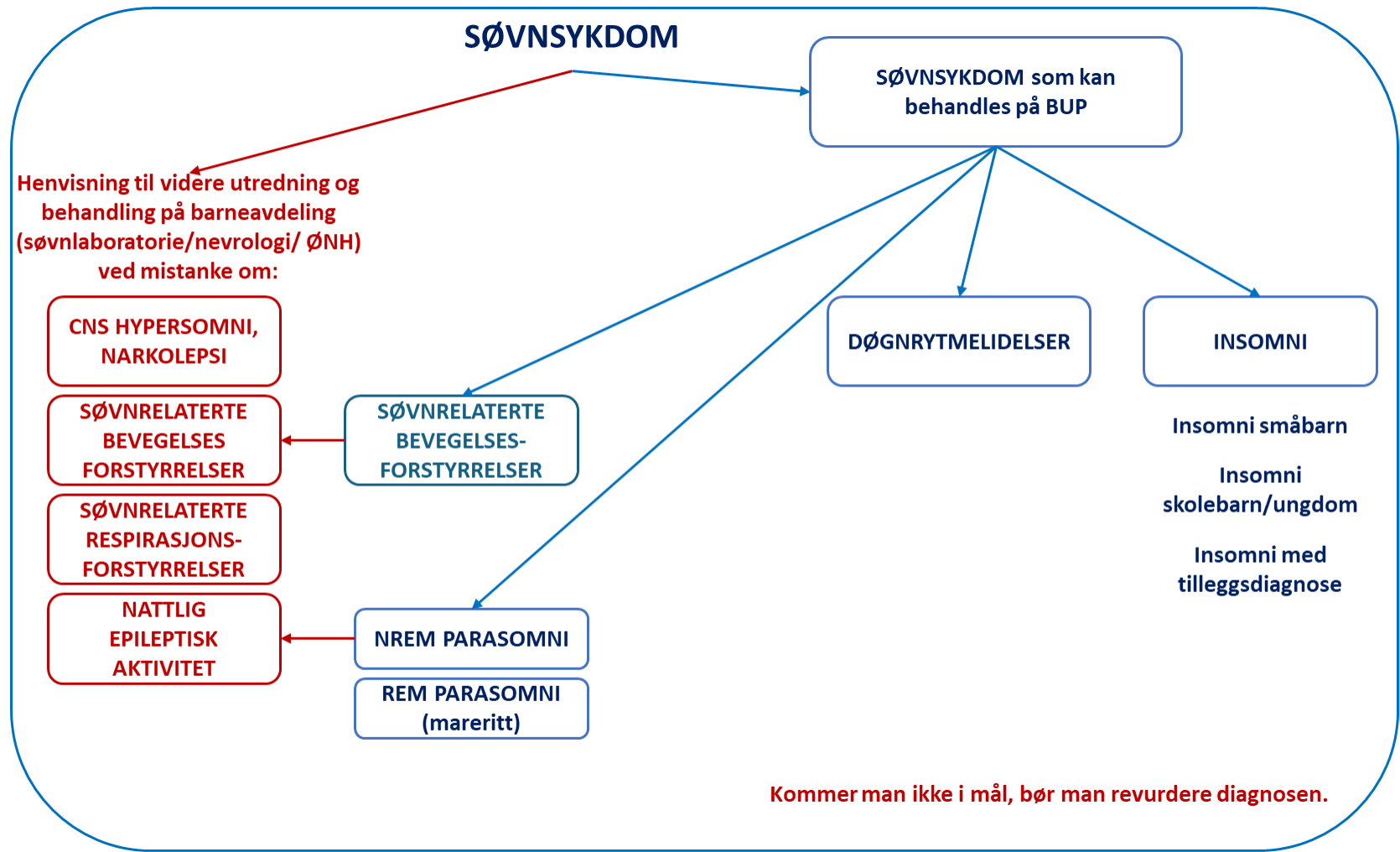
Søvnforstyrrelser kan også være uttrykk for en søvnsykdom. En tommelfingerregel kan være at søvnforstyrrelser som trenger tiltak utover psykoedukasjon og implementering av god søvnhygiene skal utredes, diagnostiseres og behandles som en søvnsykdom tilhørende en av følgende grupper:
- insomni
- døgnrytmelidelser
- søvnrelaterte respirasjonsforstyrrelser
- søvnrelaterte bevegelsesforstyrrelser
- CNS hypersomnier (f.eks narkolepsi)
- parasomnier
Insomni og døgnrytmelidelser ved samtidig psykiatrisk lidelse er tilstander som primært bør behandles i BUP/førstelinje, mens ved mistanke om søvnrelaterte respirasjonsforstyrrelser (søvnapnø) eller CNS hypersomni (narkolepsi) skal barnet/ungdommen henvises til lokal barne/nevrologisk avdeling.
Forekomst:
Opptil 80-90% av barn og unge henvist til BUP rapporteres å ha en søvnforstyrrelse, mens omfanget av søvnsykdommer er ukjent.
Årsaksforhold:
Sammenhengen søvnvansker og psykisk lidelse er kompleks. De samme nevrotransmittere og nettverk som regulerer søvn og våkenhet er også involvert i regulering av atferd og emosjoner (blant annet dopaminerge, serotonerge og adrenerge nettverk). Gener involvert i døgnrytmeregulering og insomni er knyttet også til psykiske lidelser, og forstyrrelser i melatoninproduksjonen er vanlig ved nevroutviklingsforstyrrelser og affektive lidelser.
Dagtidskonsekvenser av for lite god søvn som konsentrasjonsvansker, søvnighet/tretthet, irritabilitet, kompenserende hyperaktivitet, angst og depressive symptomer, REM søvn fenomener (søvnparalyse, hallusinasjoner) kan forveksles med, men også forverre symptomer på ADHD, depresjon, stemningslidelser, angst og psykoselidelser.
Søvnforstyrrelser kan både forverre og være en differensialdiagnose til en psykiatrisk lidelse. På den annen side kan all emosjonell aktivering (som sinne, redsel og tristhet), og kognitiv aktivering (som bekymring, gruing, ruminasjon, tankekjør), samt kroppslig uro og rastløshet forstyrre innsovning og opprettholdelse av søvn. Søvnforstyrrelser sees hyppig etter traumer og ved post traumatisk stresslidelse (PTSD).
Søvn og psykisk uhelse påvirker hverandre gjensidig. Anbefalingen er å diagnostisere søvnsykdommer som en komorbid tilstand med behov for utredning og behandling i seg selv. Hoveddelen av søvnsykdommer i barne- og ungdomspsykiatriske populasjoner vil være insomni, eller døgnrytmelidelse, sistnevnte særlig hos ungdommer.
Søvnens funksjon og regulering
I søvnen foregår unike prosesser som har stor betydning for hjernens utvikling gjennom dannelse av synapser, myelinisering og pruning. Bevaring av synaptisk plastisitet som er viktig for å ta inn ny informasjon og læring, prosessering og konsolidering av erfaring og læring, inklusive emosjonelle erfaringer og hjernens rensesystem – det glymfatiske system – er mest aktivt under søvn.
To prosesser regulerer søvn:
- søvntrykk, som regulerer dybden av søvn (homeostatisk faktor eller prosess H)
- den biologiske klokken som regulerer når vi sover (circadian faktor eller prosess D)
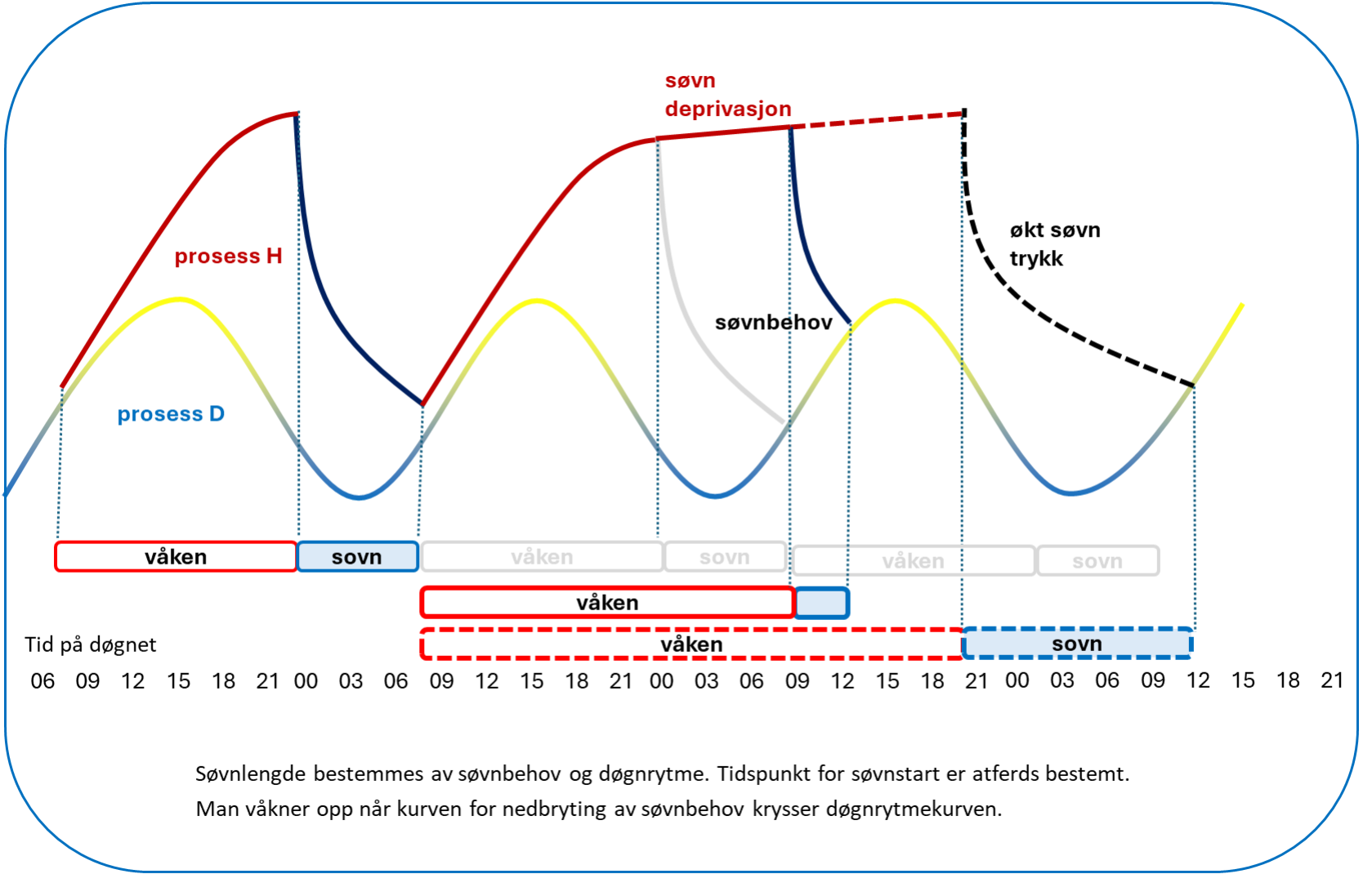
Søvntrykket øker med lengden på våken tilstand og reduseres under søvn. Alle kroppens celler har en indre klokke som regulerer aktiviteten i cellen i en tilnærmet 24 timers syklus (circadian rytme), med suprachiasmatic nucleus i hypotalamus som masterklokke. Den biologiske masterklokken er ikke perfekt 24 timers, men synkroniseres med 24 timers døgnet hovedsakelig via dagslys på netthinnen som bremser utskillelse av hormonet melatonin. Også andre faktorer som fysisk aktivitet og måltider har betydning for denne synkroniseringen. Innsovning skjer lettest når søvntrykket (prosess H) er høyt og døgnrytmen (prosess D) er nedadgående, og tilstrekkelig kvalitativt god søvn er avhengig av at disse to prosessene spiller på lag. Søvnhygiene betegner atferd som kan tilrettelegge for gode søvnvaner.
Aktuelle diagnoser for tilstandene:
Diagnosesystemet i DIPS er ICD10, men vi forholder oss til diagnosekriteriene som er beskrevet i DSM5, inntil ICD11 kommer på plass
Klassifisering av søvnforstyrrelser i ICD-10:
F-gruppen (Psykiske lidelser og atferdsforstyrrelser):
F 51.0 Ikke-organisk insomni (vedvarende vansker med innsovning, å forbli sovende eller tidlig oppvåkning)
F 51.1 Ikke-organisk hypersomni
F 51.2 Ikke-organiske forstyrrelser av søvn-våkenhetsrytmen
F 51.3 Søvngjengeri [somnambulisme]
F 51.4 Natteskrekk [søvnterror]
F 51.5 Mareritt
G-gruppen (Sykdommer i nervesystemet):
G47.0: Innsovnings- eller søvnforstyrrelse
G47.1: Ekcessiv somnolens (overdreven søvnighet)
G47.2: Forstyrrelse i søvn-våkenhetsrytmen
G47.3: Søvnapné
G47.4: Narkolepsi eller katapleksi
G47.8: Annen spesifisert søvnforstyrrelse
G47.9: Upesifisert søvnforstyrrelse
ICD-11 klassifiserer søvnforstyrrelser under "Sleep-Wake disorders" (F07) tilsvarende:
Insomni
Hypersomni av sentralnervøs årsak
Søvnrelaterte respirasjonsforstyrrelser
Parasomni (NREM parasomni (7800) og REM parasomni (7801))
Døgnrytmelidelser
Søvnrelaterte bevegelsesforstyrrelser
DSM5 diagnosesystemet bruker følgende kategorier:
Forstyrrelse av søvn/våkenhet
- Insomni
- Hypersomni
- Narcolepsi
- Døgnrytmeforstyrrelser
Parasomier
- NREM søvnforstyrrelse (nattlig terror, søvngjengeri)
- REM søvnforstyrrelse (mareritt)
Respirasjonsrelaterte søvnforstyrrelse
ICPC2 diagnoser er brukt i førstelinjetjeneste:
P06 Søvnforstyrrelse
Det «gamle» skillet mellom organiske og ikke-organiske søvnlidelser avspeiler ikke nåværende kunnskapsgrunnlag, og det anbefales derfor å enten benytte G47 kapitlet i ICD 10, eller ICD 11/DSM 5 kapitlene som ikke skiller på dette.
Klinisk tilstandsbilde
Diagnosekriterier
I den kliniske hverdag skal behandlere i psykisk helsevern for barn og unge klare å skille forbigående søvnvansker fra kroniske søvnforstyrrelser, søvnforstyrrelser fra søvnsykdommer, og mellom de ulike søvnsykdommene. Dette er utfordrende fordi symptomene kan være like, men er samtidig viktig fordi de krever svært ulik utredning og behandling.
Symptomer
Kjernesymptomer og ledsagersymptomer: De ulike søvnsykdommene har ulike kjernesymptomer og ledsagersymptomer: se under beskrivelsene av de enkelte søvnsykdommer
Utredning ved søvnforstyrrelser
Søvnanamnese
Det er anbefalt å ta en grundig søvnanamnese som supplement til vanlig anamnese. En god søvnanamnese bør inneholde grundig kartlegging av kveldsrutiner og leggetider, inklusive familiens rutiner generelt, og eventuelt om konflikter tas opp rundt leggetid. Videre inntak av koffeinholdige drikker, barnets søvnmiljø (særlig obs om barnet/ungdommen har mobil/skjerm på soverommet), døgnrytme inklusiv i helger, familiær forekomst av søvnsykdommer, resultat av tidligere undersøkelser, andre sykdommer (enkelte tilstander kan gi respirasjonsproblemer, smerter eller søvnforstyrrelser for eksempel astma, allergi, eksem, refluks, epilepsi), medikamendanamnese, samt systematisk utspørring om symptomer på de ulike søvnsykdommene.
Ved rus, vold, overgrep og traumer kan søvnforstyrrelser hos barnet/ungdommen være et tidlig/eneste tegn.
På SOVno - Søvnanamnese ligger et anamneseskjema til bruk i klinikk.
Medikamentanamnese
En grundig medikamentanamnese med tidslinje for oppstart medisin/debut av søvnforstyrrelse er viktig da flere medikamenter brukt i barne- og ungdomspsykiatri kan forstyrre søvn/ha symptomer på søvnsykdom som bivirkning:
- Sentralstimulerende kan gi forlenget innsovningstid
- SSRI/SNRI kan gi urolig søvn, parasomnier/mareritt, rastløse bein (RLS), periodiske benbevegelser under søvn (PLMs)
- Benzodiasepiner/Z preparater NREM parasomnier (confused arousal, nattskrekk, søvngjengeri)
- Antipsykotika kan forskyve døgnrytme, ha RLS/PLMs som bivirkning og forverre/utløse obstruktiv søvnapnø (pga vektøkning)
- Antihistaminer kan gi RLS/PLMs
Klinisk undersøkelse
Den kliniske legeundersøkelsen bør inkludere en somatisk legeundersøkelse for å oppdage mulige trange forhold i munnhule/svelg (f.eks forstørrede tonsiller, spiss gane) og avklare om passasje i nese er fri. Forhøyet blodtrykk kan være indikasjon på søvnsykdom (særlig søvnapnø), og viktigste risikofaktor for søvnapnø hos ungdom er overvekt. Derfor bør BT, høyde og vekt inngå i undersøkelsen.
Ved mistanke om søvnrelaterte bevegelsesforstyrrelser bør utvidet jernstatus og vitamin D rekvireres, ellers er de vanlige blodprøver som tas ved barnepsykiatrisk undersøkelse tilstrekkelig.
Søvndagbok
Søvndagbok – er en logg over innsovning og oppvåkningstid over minimum 7, helst 14 dager, inklusive søvn på dagtid. Den vil gi informasjon om søvnlengde, regelmessighet av søvntid og eventuelle forskyvinger i døgnrytmen. Søvndagboken brukes til å estimere søvnbehov, nadir (døgnrytmens bunnpunkt som er utgangspunkt for behandling av døgnrytmelidelser) og søvneffektivitet (søvntid: tid tilbrakt i sengen).
Smartklokker/apper som måler bevegelse og puls har fått mye oppmerksomhet og er populære brukt for å registrere søvn både blant barn og voksne. Viktig å vite er at disse klokkene ikke registrerer søvn, men motorisk aktivitet som via algoritmer estimerer søvn. Påliteligheten av disse til å måle søvn er generelt ganske dårlig, der de benyttes må de suppleres med søvndagbok.
Søvnhefte kan brukes for å dokumentere hvordan søvnvanskene påvirker daglig fungering og hvordan anbefalte tiltak påvirker søvn.
Link til søvndagbok
Link til søvnhefte kommer snart
Kartleggingssamtale med pasient og pårørende (gjennomgang av anamnese og registrering av søvn) er viktig for å skille mellom de forskjellige søvndiagnosene. Insomni, døgnrytmeforstyrrelser og rastløse bein er kliniske diagnoser som ikke trenger henvisning til søvnlaboratoriet for spesifikke undersøkelser (polysomnografi, aktigrafi, multippel søvnlatens test). Kommer man ikke i mål med anbefalt behandling, bør man revurdere diagnosen.
Behandlingen skal tilpasses søvndiagnosen og tilleggsdiagnosen. Definisjon, forekomst, årsaksforhold, bekrivelse av tilstanden, diagnosekriterier og kjernesymptomer, utredningsverktøy og mulige differensialdiagnoser blir beskrevet for insomni og døgnrytmeforstyrrelser som forekommer hyppig i barnepopulasjonen.
Oversikt over utredning- og behandlingstilbudet for søvnsykdommer i Norge
Insomni
Klinisk tilstandsbilde
Insomni karakteriseres av vansker med initiering eller opprettholdelse av søvn, og er den vanligste søvnsykdommen. For å stille diagnosen insomni må søvnforstyrrelsen ha vært tilstede over lengre tid, oppstår til tross for tilstrekkelig mulighet for søvn, og resultert i svekket fungering på dagtid (American Academy of Sleep Medicine, 2014).
DSM-5 systemet slår sammen pediatriske og utviklingsmessige kriterier for å unngå primær/sekundær skillet. DSM-5 introduserte et varighetskriterium (mer enn 3 «dårlige netter» per uke de siste 3 månedene).
Prevalens: En norsk undersøkelse som fulgte over 1000 skolebarn i alder 4-14 år, viste at insomni forekommer hos 2.5 % av førskolebarn, og mellom 7.5 og 12.3% av eldre barn/ungdommer. Videre var insomnien vedvarende hos opptil 40% av barna. Basert på flere internasjonale studier er forekomsten av insomni anslått til mellom1 til 6 % av den generelle pediatriske populasjonen, mens det er høyere forekomst hos barn med nevroutviklingsforstyrrelser eller kroniske medisinske og psykiatriske diagnoser.
Ved behandling av ungdom er det viktig å skille mellom innsovningsvanskene som insomnisymptom (får ikke sove selv om man er trett/søvnig) fra innsovningsvansker som skyldes at ungdommen ikke blir søvnig før sent på natta, dvs har en døgnrytmeforstyrrelse/lidelse. Videre skilles mellom akutt insomni (varighet under 3 mnd) og kronisk insomni (varighet over 3 mnd).
Psykiatriske symptomer er rapportert hos nesten halvparten av barn med insomni.
Andre søvnsykdommer som kan gi lignende symptomer (for eksempel søvnapnø, rastløse bein) må utelukkes.
Behandling:
Ved akutt insomni etter akutte hendelser/traume/akutt forverring av psykisk lidelse kan kortvarig (inntil 2-3 uker) bruk av medikamenter være indisert med rasjonale om å unngå kronifisering og utvikling av uheldige assosiasjoner knyttet til søvn som kan opprettholde insomnien.
Ved kronisk insomni er førstevalg atferds baserte intervensjoner. Det er viktig å få en beskrivelse av type insomni
- Er det problemer med å legge seg for kvelden?
- Lang innsovningstid?
- Urolig søvn/oppvåkninger eller for tidlig oppvåkning om morgenen slik at søvnlengden blir for kort?
Anbefaling om kognitiv atferdsterapi ved insomni (KATi) som førstevalg ved kronisk insomni er basert på grundig dokumentasjon av effekt hos voksne med insomni. Det regnes også som godt dokumentert at atferdsbasert behandling har god effekt hos små barn med primær insomni, dvs uten komorbid psykiatrisk lidelse. For skolebarn og unge er kunnskapsgrunnlaget begrenset, men de studier som finnes tyder på sannsynlig effekt av kognitiv atferdsterapi på redusert søvnlatens, færre oppvåkninger og derved bedret søvnkvalitet.
Atferdsbaserte intervensjoner ved kronisk insomni inkluderer grunnleggende søvnhygiene og psykoedukasjon. Implementering av gode søvnvaner er nødvendig, men ikke tilstrekkelige tiltak ved behandling av kronisk insomni, og pasienter med kronisk insomni har ikke nødvendigvis dårligere søvnhygiene enn pasienter uten kronisk insomni.
Grunnleggende søvnhygiene - livsstils- og atferdstiltak er grunnpilarene i behandlingen av alle søvnsykdommer:
- Gå til sengs og stå opp til omtrent samme tid hver dag (maks to timers forskyvning ukedag–helg).
- Fysisk aktivitet fremmer søvn – men ikke senere enn to timer før leggetid.
- Mer lys på dagtid, helst rett etter oppvåkning (dra fra gardiner!) minimum en halv time hver dag – mindre lys på kvelden (eventuelt bruk blålysblokkerende briller) .
- Etablere en kort og fast rutine før leggetid – faste gjøremål som forbereder kroppen til søvn, med rolige aktiviteter (lese en bok, fast eventyr) For barn med nevroutviklingsforstyrrelse kan en tavle med piktogram som viser leggerutinen være nyttig. Et kort karbad kan bidra til reduser kjernetemperatur og dermed kortere innsovningstid.
- Ikke lekser, data, mobil eller TV siste timen før leggetid – ingen skjermer (PC, TV, mobil) på soverommet.
- Unngå kaffeinholdige drikker på kvelden
- Ikke problemsamtaler på sengekanten – unngå krangling / annen emosjonell aktivering.
- Rolig, kjølig, mørkt og ryddig rom uten forstyrrende stimuli – rydd kosedyr/kjæledyr ut av soverommet
- Bruk senga til å sove i, ikke andre aktiviteter.
- Ikke soving på dagtid med unntak for de yngste barna (<4 år)
For de yngre barna anbefales følgende intervensjoner:
- Faste kveldsritualer (ikke for lange – maks 30 min)
- Utsatt leggetid (faded bedtime) ved forlenget innsovningstid: legger barnet rett før det «vanligvis» sovner og så gradvis forskyving til ønsket innsovningstid
- Ved nattlige oppvåkninger som krever foreldres/omsorgspersons intervensjon: lære barnet å sovne inn alene, f.eks bysse/roe barnet til nesten sovnet men legge barnet rett før innsovning slik at det sovner alene
- Innsovningsvansker og nattlige oppvåkninger: Ekstinksjon med faste intervaller der foreldrene har tilsyn med barnet (gradert ekstiksjon) eller med foreldres tilstedeværelse som gradvis flytter seg ut av barnets soverom.
- Ekstinksjon er en av de best dokumenterte behandlingsformer, men også en kontroversiell intervensjon. Helsedirektoratet anbefaler ikke lengre umodifisert ekstiksjon som behandlingsmetode. Hos barn med særlige vansker med selvregulering, for eksempel ved nevroutviklingsforstyrrelser eller sterk angst er ekstra tilrettelegging nødvendig.
For eldre barn og ungdommer anbefales kognitiv atferdsterapi for insomni (KATi),
- Psykoedukasjon og råd om søvnhygiene
- Stimulus kontroll: Innebærer å avlære å assosiere seng/soverom med aktivering og arousal. Man skal legge seg til å sove kun når man er søvnig, ikke bruke sengen eller soverom til andre aktiviteter enn søvn. Hvis man ikke får sove i løpet av ca et kvarter bør man stå opp, gå ut av soveromet og gjøre ett eller annet kjedelig, være oppe til man er søvnig. Tilsvarende metode benyttes ved oppvåkninger om natten og man og med noen justeringer ved for tidlig oppvåkning.
- Søvnrestriksjon: Innebærer å begrense tiden man er våken på soverommet til den tiden man faktisk sover. Dersom man i snitt sover 8 timer (bruk søvndagbok), skal man ikke tilbringe mer enn 8 timer i sengen. Dersom man må stå opp klokka 7, bør man legge seg kl. 23. Man bør ikke sove mindre enn 6 timer, og det er viktig å stå opp til ønsket oppvåkningstid (bruk alarm).
- Kognitiv restrukturering: for å identifisere og korrigere dysfunksjonelle tanker omkring søvn og tanker som forstyrrer innsovning (særlig grubling og bekymringstanker)
- Avspenningsteknikker som yoga, mindfulness, progressiv muskelavspenning, pusteøvelser.
Det finnes ressurser tilgjengelig på nett, men disse er utarbeidet for voksne:
- For å lære mer om kognitiv terapi ved insomni: Kognitiv atferdsterapi ved insomni - Norsk forening for kognitiv terapi
- Selvhjelpsprogram finner du her: Selvhjelpsprogram for langvarige søvnvansker
- Videobasert kurs her: Langvarige søvnvansker: Gratis selvhjelp - kurs i kognitiv terapi - NHI.no»
Prinsippene er enkle, men for å sikre gjennomføring trengs oppfølging og mulighet for problemløsning, i form av strukturerte behandlingsløp over flere uker. For yngre barn (førskole og småskolealder) er det foreldrene som må opplæres i og utføre intervensjonene. Psykoedukasjon og deler av behandling kan med fordel gjennomføres i små grupper, men noe individuell tilpasning er ofte nødvendig.
Farmakologisk behandling av kronisk insomni
Farmakologisk behandling av kronisk insomni hos barn og unge skal alltid forutgås av minst ett forsøk med ikke-farmakologiske behandling utover søvnhygieniske råd (jfr. "Gjør kloke valg» fra Norsk barne- og ungdomspsykiatriske forening, NBUF). Medikamentell behandling skal forbeholdes barn/unge med vedvarende alvorlig insomni som ikke responderer på atferdsbaserte intervensjoner, og skal fortrinnsvis gis i kombinasjon med slike. Utover melatonin ved nevroutviklingsforstyrrelser er ingen preparater godkjent for behandling av kronisk insomni hos barn slik at foreskriving må være off-label
Flere placebokontrollerte studier av melatonin hos voksne og barn (i noen studier så unge som 3 år) viste at melatonin administrert ved sengetid reduserer latenstiden for innsovning og øker den totale søvntiden.
På grunn av manglende data om dosering, effekt, toleranse og sikkerhet, samt mangel på godt utformede kliniske studier, er hypnotiske medisiner ikke godkjent for bruk hos barn. Dette gir imidlertid liten trøst til en desperat familie som må takle barnas kroniske søvnproblemer. Valget om å bruke off-label farmakologisk behandling bør komme etter en grundig vurdering av etiske prinsipper, økonomi og evidens. Medisinering skal alltid administreres i kombinasjon med atferdsintervensjoner.
Dersom søvnhygiene, implementering av regelmessig leggetid og ett forsøk med ikke-medikamentell behandling og medikamentell behandling ikke fører frem, bør det foretas en ny vurdering av om pasienten har en annen søvnsykdom, og eventuelt henvise til relevant sykehusavdeling.
Link til psykofarmakanettverket - kommer snart
Døgnrytmelidelser
Klinisk tilstandsbilde
Døgnrytmelidelser er tilstander der kroppens indre klokke ikke er i samsvar med ønsket søvn-våken-syklus. Søvn kan være normal i kvalitet og lengde, men ligger på “feil tidspunkt”. Søvnen er kvalitativt god, men tidspunkt er forskjøvet relativt til sosiale krav som skole/arbeid). Ved døgnrytmelidelser må den biologiske døgnrytmen gradvis tilpasses den sosiale rytmen.
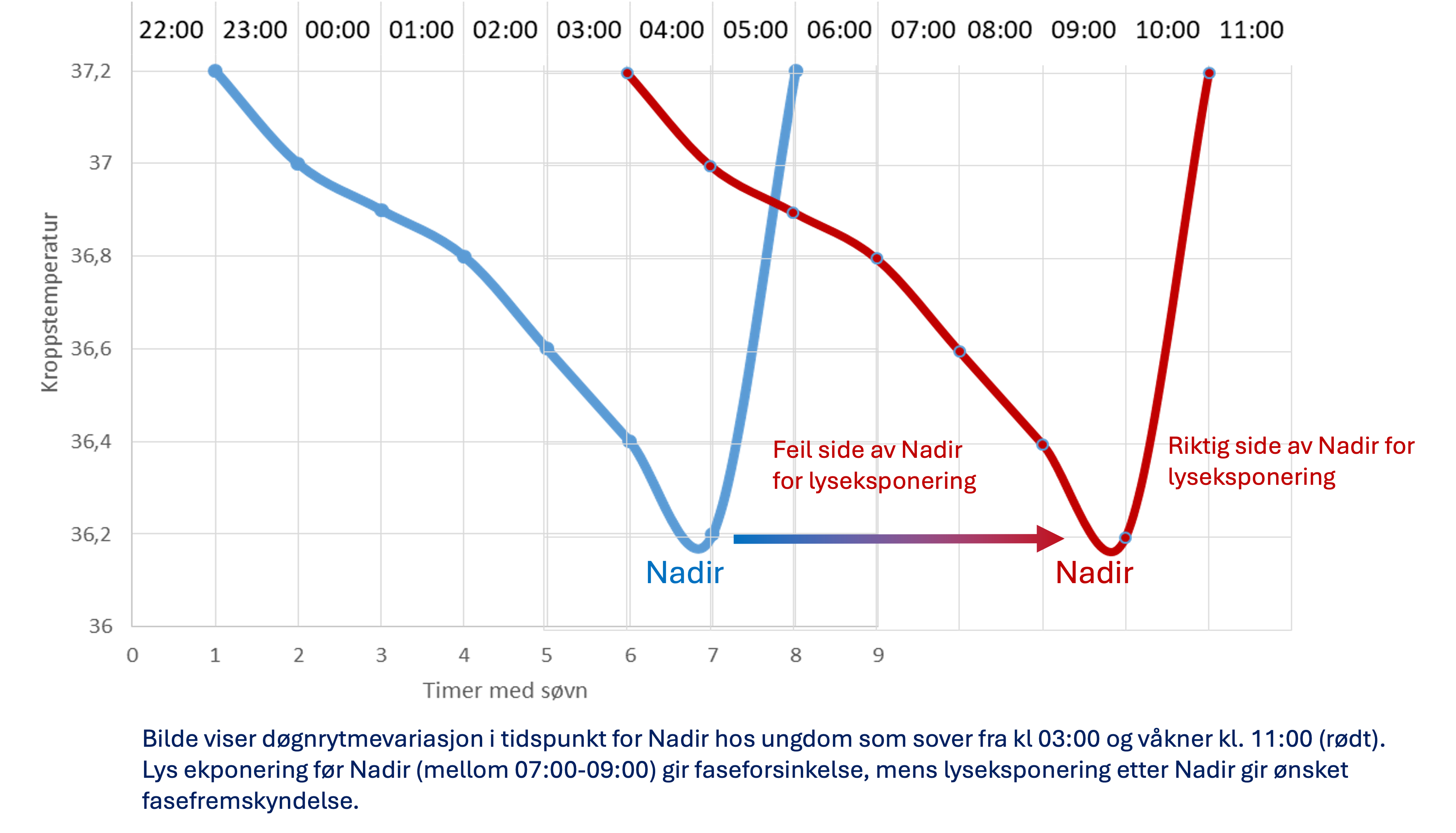
Den vanligste formen – forsinket døgnrytmelidelse (engelsk Delayed Sleep Phase Disorder – DSPD) - behandles med lys om morgenen eventuelt med tillegg av melatonin om kvelden. Melatonin er ikke godkjent for behandling av døgnrytmeforstyrrelser, og må foreskrives som off-label behandling. Det er kortvirkende melatonin - ikke depotpreparater som skal benyttes. Timingen for lys og melatoninbehandling er helt vesentlig og må tilpasses individuelt ut fra grad av forskyving av døgnrytmen, og tar ofte utgangspunkt i estimert tidspunkt for nadir. Nadir er det tidspunkt på døgnet der døgnrytmen er på det laveste og som vanligvis inntreffer 1-2 timer før spontan oppvåkning Søvndagbok ført over 7-14 dager, inklusive helg, der barnet sover «ad libitum» (legger seg for å sove når trøtt og våkne av seg selv uten vekkerklokke e.l.) kan benyttes for bestemmelse av NADIR. Konkret beskrivelse av behandlingen finnes i Nasjonal anbefaling for utredning og behandling av døgnrytmelidelse.
Forekomst
Beskrevet hos ca 9% norske ungdommer, og opptil 25% av barn/ungdom med ADHD
Anbefalt kartlegging og utredning:
- Generell søvnutredning (søvnanamnese, klinisk undersøkelse) – med særlig observans symptomer på insomni, obstruktiv søvnapné, restless legs, narkolepsi, alvorlig depresjon, bipolar lidelse, medikament- eller substans-indusert søvnproblem
- Søvndagbok, eller aktigrafi, i minst 7-14 dager: Systematisk kartlegging av leggetid, innsovning, oppvåkning, søvnkvalitet, daglig funksjon (emosjonell og intellektuell fungering) og atferd (inkludert fysisk aktivitet, koffein, skjermbruk).
- Objektive målinger: Aktigrafi kan være aktuelt der søvndagbok ikke lar seg gjennomføre. Polysomnografi (PSG) brukes først når sekundære søvnforstyrrelser mistenkes.
Det er viktig å kartlegge motivasjonen til å endre døgnrytmen. Ved fravær fra skole, eller ingen aktivitet på dagtid bør døgnrytmen justeres forsiktig samtidig som tiltak i samarbeid skole/PPT igangsettes. Det bør lages en behandlingsplan med tydelig målsetting.
Behandling – evidensbaserte tiltak
- Implementer gode søvnvaner som beskrevet i avsnitt om insomni
- Stabilisere nåværende søvn-våkenhetsrytme:
- Estimer tidspunkt for den biologiske rytmens bunnpunkt – nadir – ved hjelp av søvndagbok (eventuelt aktigrafi)
- Lysbehandling (10 000lux på en halv meters avstand i 30 minutter) så raskt som mulig etter spontan oppvåkning
- Melatonin med umiddelbar frisetting ca 12 timer etter at pasienten har stått opp, start med lav dose 1 mg (kan økes til 3 mg). Skal brukes som fast regime, ikke tilfeldig ved uregelmessig leggetid.
- Skru ned lysstyrke på lamper/bruk blålysblokkerende briller 3-4 timer før leggetid
- Leggetidspunkt skal tilsvare at pasienten ligger like mange timer i sengen som gjennomsnittlig søvn siste 7dager (som vist i søvndagbok)
- Fremskynde søvnfasen:
- Gi lysbehandling om morgenen etter spontan oppvåkning etter et fastsatt tidskjema som forskyver oppvåkningstid med 30 (60) minutter hver dag frem til ønsker oppvåkningstidspunkt er nådd.
- Tilsvarende gradvis forskyv inntak av melatonin, lysdemping og leggetid på kvelden frem til ønsket tidspunkt for stå opp er nådd.
- Stabiliser ny døgnrytme
- Tiltaket bør fortsette i noen uker etter oppnådd effekt.
- Døgnrytmeregulering har i enkelte studier vist særlig god effekt ved søvnforstyrrelser hos pasienter med depresjon, basert på at depresjon er assosiert med forstyrrelser i døgnrytmeregulering.
- Psykologiske og atferdsterapeutiske metoder.
- Kognitiv atferdsterapi for insomni (KATi) og søvnrestriksjon kan være nyttig ved komorbide søvnproblemer (som insomni eller bekymring for søvn).
Evaluering og vedlikehold – stabil døgnrytme med fast oppvåkningstid, mye lys om morgenen, plan for helger, reiser, stresshåndtering.
Juster behandling etter respons, vurder andre søvndiagnoser ved manglende respons.
Farmakologisk behandling av døgnrytmelidelser
Melatonin er ikke godkjent for behandling av døgnrytmelidelser hos barn og må foreskrives som off-label behandling. Det er melatonin med umiddelbar frisetting - ikke depotpreparater som skal benyttes. Timingen for lys og melatoninbehandling er helt vesentlig og må tilpasses individuelt ut fra grad av forskyving av døgnrytmen, og tar ofte utgangspunkt i estimert tidspunkt for nadir.
Døgnrytmeregulering har i enkelte studier vist særlig god effekt ved søvnforstyrrelser hos pasienter med depresjon, basert på at depresjon er assosiert med forstyrrelser i døgnrytmeregulering.
Differentialdiagnostikk insomni versus forsinket søvnfaselidelse
Insomni | Forsinket søvnfaselidelse |
Innsovningsvansker nærmest alltid | Innsovningsvansker bare ved "normal" leggetid |
Våkner om natten | Vansker med tidspunkt for søvn, ikke søvnen i seg selv |
Trøtt ved oppvåkning, klager over dårlig søvnkvalitet | Ekstremt vanskelig å vekke om morgenen på grunn av søvndeprivasjon |
Hyperårvåken og trett, men ikke søvnig om dagen | Søvnig på dagtid, spesielt på formiddagen |
Strever med å ta igjen tapt søvn | Sovner lett på dagtid, har lett for å ta igjen tapt søvn i helgene |
Søvnlengde litt kortere enn folk flest, uavhengig vekkeklokke eller helg/ferie | Normal søvnlengde når sover fritt, forkortet når vekket om morgenen |
Svekket dagtidsfungering hele dagen | Svekket dagsfungering om morgenen/formiddag |
Klassiske søvnvansker - insomni | Søvnlengden og søvnkvaliteten er antatt å være normal når pasienten følger sin egen biologiske klokke - døgnrytmeforstyrrelse |
Det kan være vanskelig å skille forsinket søvnfaselidelse fra uheldig søvnatferd, som for eksempel dataspillavhengighet.
Oppsummering av søvnlidelser som bør utredes på BUP, behandles eller henvises videre
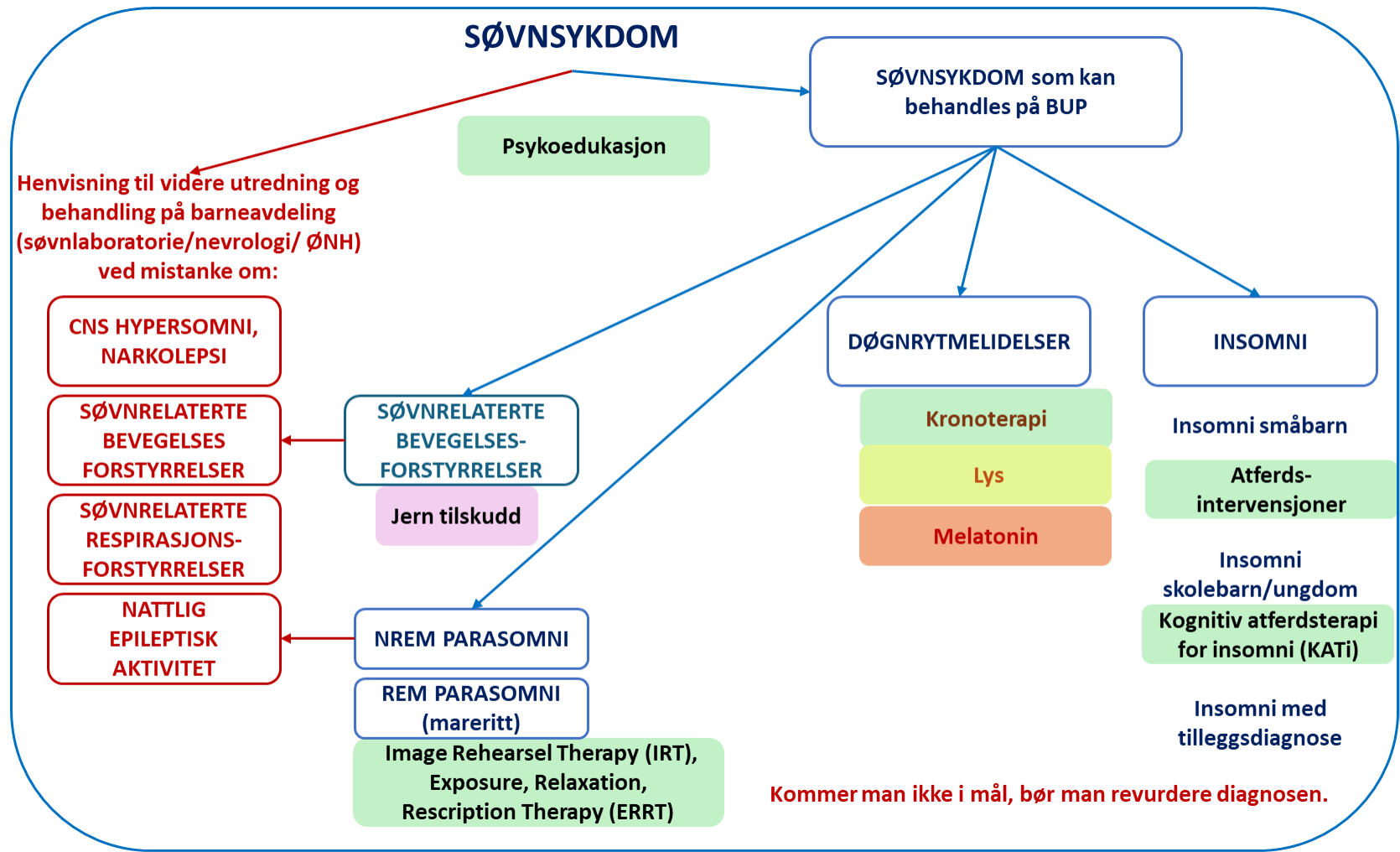
Søvnforstyrrelser og søvnsykdommer ved ulike psykiatriske tilstandsbilder
Insomni (og/eller døgnrytmeforstyrrelser) er ofte ledsaget av andre psykiatriske diagnoser i barne- og ungdomspsykiatrien, vi har valgt å beskrive hver gruppe for seg.
Søvnforstyrrelse og gjennomgripende utviklingsforstyrrelser
Søvnforstyrrelse og angstlidelse
Søvnforstyrrelse og affektive lidelser
Søvnforstyrrelse og spiseforstyrrelser
Søvnforstyrrelser og søvnsykdommer ved ADHD
Hos barn og unge med ADHD rapporteres søvnforstyrrelser hos 25-50% ved ADHD uten andre komorbide psykiatriske lidelser, og opptil 80-90% ved komorbid angst, depresjon eller atferdsforstyrrelser. Vanligst er insomnisymptomer (motstand mot å legge seg, innsovningsvansker, urolig søvn med oppvåkninger) samt tretthet på dagtid. Hos ungdom er døgnrytmeforsinkelse vanlig, hvor både den naturlige forskyving av døgnrytmen ved pubertet, samt en forstyrrelse i melatoninproduksjon som sees ved ADHD trolig spiller en rolle.
Bruk av sentralstimulantia kan forlenge innsovningstiden, og reguleringsvansker som sees ved ADHD kan forstyrre nedregulering av aktivitet før leggetid og derved forlenge innsovningstid.
Behandling:
Behandlingen av insomni og døgnrytmelidelse følger vanlige retningslinjer som er beskrevet, kognitiv atferdsterapi for insomni (KATi), og for døgnrytmelidelsen forsinket døgnrytmelidelse kronoterapi med lysbehandling om morgenen, eventuelt supplert med melatonin om kvelden.
Ved vedvarende insomnisymptomer som ikke responderer tilfredstillende på KATi kan melatonin forsøkes.
Det er klinisk erfaring for effekt av alfaagonister (klonidin) og kortvirkende sentralstimulerende ved leggetid for leggetidsproblemer/uro på kveldstid (insomnisymptomer), men dette er foreløpig ikke undersøkt formelt ved noen randomisert kontrollert studie.
En nylig publisert svensk studie viste at bruk av vektdyne økte total søvnlengde og reduserte antall oppvåkninger hos barn med ADHD og søvnforstyrrelse uten annen komorbid psykisk lidelse.
Ved siden av insomni og døgnrytmeforsinkelse er søvnapnø/søvnrelatert respirasjonsforstyrrelse og søvnrelaterte bevegelsesforstyrrelser assosiert med ADHD. Videre kan ADHD lignende symptomer være uttrykk for dagtidssymptomer ved CNS hypersomni (narkolepsi, idiopatisk hypersomni). Disse tilstandene må derfor spesifikt utelukkes før behandling for insomni/døgnrytmelidelser iverksettes.
Søvnforstyrrelser og søvnsykdommer ved autismespekterforstyrrelser
Søvnforstyrrelser som leggetidsproblemer, innsovningsvansker, angst rundt leggetid oppvåkninger, kort søvnlengde og redusert søvnkvalitet rapporteres hos opptil 80% av barn og unge med autismespekterforstyrrelser.
Flere faktorer kan påvirke søvnen ved autismespekterforstyrrelser: Redusert sensitivitet/hypersensitivitet for omgivelser og egne følelser, samt vansker med å tolke sosiale signaler kan medføre at de såkalte tidsangivere – zeitgebers – blir mindre effektive til å regulere døgnet. Sanseoverfølsomhet kan forstyrre innsovning og opprettholdelse av søvn. Personer med autismespekterforstyrrelser kan bli overfokusert på visse aktiviteter ut fra sine særinteresser, og de kan ha vansker med å skifte fra denne aktiviteten over til leggetidsritualer.
Flere studier har påvist endringer i melatoninproduksjon, både mengde og timing, noe som bidrar til forstyrrelser i søvnreguleringen.
Internasjonale pediatriske søvnmiljøer anbefaler følgende behandlingstrapp:
- Sjekk om annen medikasjon medfører søvnproblemene
- Er det en annen somatisk tilstand som kan forstyrre søvn? Epilepsi, reflux, allergi?
- Implementer gode søvnvaner med vekt på leggetidsrutiner, gjerne med bruk av piktogrammer

- Kognitiv atferdsterapi ved insomni bør være familiebasert og bruke visuelle hjelpemidler
- Farmakologisk behandling med langtidsvirkende melatonin
I praksis vil punkt 3, 4 og 5 gis i kombinasjon. Atferdsintervensjon og melatonin i kombinasjon har gitt mindre leggetidsmotstand, mer kontinuerlig søvn og redusert antall oppvåkninger. Melatonin alene hadde effekt på forkortet innsovningstid og økte total søvntid.
Det er klinisk erfaring, men ingen randomisert kontrollert studie (RCT), for bruk av alfa-agonister som klonidin ved innsovningsvansker særlig ved komorbid ADHD og/eller angst/uro rundt leggetid og/eller Tourettes syndrom. Forekomst av andre søvnsykdommer ved autismespekterforstyrrelser er ikke godt kartlagt, men søvnrelaterte respirasjonsforstyrrelser, rastløse bein, hypersomnier/narkolepsi og parasomnier er beskrevet.
Søvnforstyrrelser og søvnsykdommer ved angstlidelser
Søvnforstyrrelser som leggetidsvansker, innsovningsvansker, mareritt og angst for å sovne alene eller sove på eget rom er rapportert hos 80-90% av barn og ungdom med angstlidelser, og i underkant av 40% av ungdom henvist med angstlidelse fylte kriterier for komorbid insomni i en norsk studie. Ved generalisert angstlidelse og separasjonsangstlidelse er søvnforstyrrelse et av diagnosekriteriene, men søvnforstyrrelser forekommer hyppig ved alle angstlidelser.
Søvnforstyrrelse og angst kan gjensidig forsterke hverandre: Utilstrekkelig søvn kan gi dysfunksjon i prefrontal cortex og dermed redusert affektregulering og økt aktivitet i amygdala / insula anterior, som kan gi økt opplevelse av angst. Angst/stress medfører hyperarousal (fysiologisk eller kognitiv) som igjen forstyrrer innsovning og opprettholdelse av søvn.
Behandling
Førstelinjebehandling for komorbid insomni eller døgnrytmelidelse ved angstlidelse er kognitiv atferdsterapi ved insomni (KATi) og kronoterapi ved døgnrytmelidelse. De få studier som er gjort tyder på at en sekvensiell tilnærming ved insomnibehandling – dvs først angstbehandling og deretter KATi ved behov - vil gi best resultat. Ved fysiologisk hyperarousal (hjertebank, muskelspenning, somatiske plager) kan angstreduserende teknikker som hypnose, avspenningsøvelser, yoga eller mindfulness teknikker være effektivt, og ved kognitiv arousal – dvs grubling, katastrofetenkning (inklusive bekymring for følger av manglende søvn) ansees kognitive teknikker å være mer effektivt.
Søvnforstyrrelser og søvnsykdommer ved traumer og post traumatisk stresslidelse
Insomni og mareritt (en REM søvn parasomni) forekommer ofte i en akuttfase hos barn og unge utsatt for traume. Noen, men ikke alle, vil oppleve at disse søvnvanskene vedvarer og utvikler seg til kronisk insomni og vedvarende marerittlidelse. Også døgnrytmelidelse forekommer hyppigere ved PTSD. Risikofaktorer for utvikling av PTSD etter et traume inkluderer bl.a. søvnvansker.
To hovedhypoteser eksisterer om hvordan håndtering av søvnforstyrrelse i akuttfasen kan påvirke risiko for utvikling av PTSD. Søvn har en særlig viktig funksjon i prosessering og konsolidering av minner, og dette har medført en hypotese om at søvndeprivasjon etter et traume vil redusere risiko for vedvarende påtrengende minner og derved redusere risiko for PTSD. På den annen side har REM søvn betydning for prosessering av minner med høyt emosjonelt innhold – for å endre et emosjonelt ladet minne til et minne som ikke følges av emosjonell aktivering. Med nåværende kunnskap er anbefalingen å sikre søvn etter et traume.
Kronisk insomni og vedvarende marerittlidelse
Behandles med KATi for kronisk insomni og metodene IRT (Image Rehearsal Therapy) eller ERRT (Exposure, Relaxation, Rescription Therapy) for kronisk marerittlidelse. Det er ingen godkjente medikamenter for behandling av av insomni og mareritt etter et traume hos barn og unge, men i alvorlige tilfeller kan det være aktuelt med medikamentell behandling, særlig i akuttfasen. Se mer utfyllende informasjon under parasomnier
Link til psykofarmakanettverket, PTSD - kommer snart
Søvnforstyrrelse og søvnsykdommer ved psykoselidelser
Det store flertallet av pasienter med psykoselidelser rapporterer betydelige søvnforstyrrelser. I en undersøkelse blant 60 pasienter med schizofreni hadde 80% en eller flere søvnsykdommer. De vanligste søvnsykdommene ved schizofreni er insomni, døgnrytmelidelser (forsinket, fremskyndet og/eller frittløpende døgnrytmelidelse), marerittlidelse og søvnrelaterte bevegelsesforstyrrelser, og pasienter med schizofreni kan ha kombinasjon av disse.
Søvnfragmentering og subjektivt opplevd dårlig søvn antas å være en risikofaktor for psykoseutbrudd hos høyrisikopasienter, og alvorlighet av søvnforstyrrelser samsvarer med alvorlighet av psykosesymptomer, kognitive forstyrrelser og redusert generell fungering hos pasienter med etablert psykose. Søvnbehandling kan forebygge psykoseutbrudd hos høyrisikopasienter og kan bedre fungering hos pasienter med allerede etablert psykose.
Behandling
Behandlingsstudier har vist god effekt av kognitiv atferdsterapi ved insomni (KATi) som er tilpasset personer med psykoselidelser. Tilpasningen av behandlingen innebærer at streng søvnrestriksjon ikke gjennomføres, men omfatter tiltak basert på søvnrestriksjonsprinsipper (tilrettelegge for regelmessig søvntid, redusere søvn og øke aktivitet på dagtid). Videre tar behandlingen høyde for motivasjonsvansker, som forekommer i denne pasientgruppen.
I akuttfase bruker man ofte sederende antipsykotika som har som bivirkning at de induserer søvn.
Søvnforstyrrelser og søvnsykdommer ved affektive lidelser
Søvnforstyrrelse i form av insomni- eller hypersomnisymptomer (økt søvnighet/søvnbehov) forekommer hyppig både ved bipolare og unipolare depressive tilstander. Både unipolar og bipolar depresjon er assosiert med forstyrrelser i døgnrytmeregulering. Ved unipolar depressiv lidelse sees i tillegg spesifikke endringer i REM søvn (økt mengde REM søvn og økt REM mengde øyebevegelser i REM søvn - såkalt REM søvn density), mindre dyp søvn og økt søvnfragmentering.
Søvnforstyrrelse er et av diagnosekriteriene for depresjon, og tidligere ble søvnforstyrrelsen ansett som et epifenomen til depresjonen, men ansees nå som en komorbid tilstand og skal diagnostiseres og behandles for seg. Søvnforstyrrelsen går ofte forut for debut av affektiv lidelse, vedvarende insomni (forlenget innsovningstid) predikerer tilbakefall av depressiv lidelse og er forbundet med dårligere behandlingsrespons.
Insomnisymptomer har i flere store befolkningsundersøkelser vist en klar sammenheng med suicidale tanker, forsøk og også gjennomført suicid. Behandling av insomni/døgnrytmeregulering kan forebygge depresjon, behandling av insomni ved unipolar depresjon kan ha en stor og vedvarende effekt på depresjonen. Tillegg av døgnrytmeregulering hos ungdom med depresjon har vist bedre resultat på depresjonsbehandling enn medikamentell behandling alene.
Behandling
Behandling av komorbid insomni eller døgnrytmelidelser hos ungdom med depresjon følger vanlige retningslinjer, med kognitiv atferdsterapi for insomni eller kronoterapi ved døgnrytmelidelse som førstevalg. Lysbehandling med dagslyslampe om morgenen kan vurderes selv om ikke de diagnostiske kriterier for forsinket døgnrytme formelt er innfridd.
Søvnforstyrrelser ved spiseforstyrrelser
Søvnforstyrrelser er svært vanlige ved spiseforstyrrelser, spesielt ved anoreksi, bulimi og overspisingslidelse. De vanligste problemene er insomni, fragmentert og lite restituerende søvn (underernæring påvirker REM‑ og dyp søvn), døgnrytmeforstyrrelser (biologiske endringer og rigid spisemønster/treningsmønster), nattlig spising kan forekomme både som del av spiseforstyrrelse og som egen parasomni og restless legs forekommer hyppigere ved jern- og B-vitaminmangel.
Underernæring påvirker hormoner og nevrotransmittere (bl.a. kortisol, leptin og serotonin), noe som gir økt nattlig uro, sultfølelse og vansker med innsovning. Psykologiske faktorer som angst, rigiditet og ruminasjon bidrar også.
Kombinasjon overvekt, fragmentert nattesøvn og søvnighet på dagtid bør reise mistanke om søvnrelaterte respirasjonsforstyrrelser og/eller narkolepsi (se eget avsnitt om søvnsykdommer).
Behandling
Normalisering av ernæringsstatus og døgnrytme er den viktigste behandlingen. Søvnhygiene, kognitiv terapi (CBT‑E/CBT‑I) og eventuelt melatonin kan hjelpe, men sedativa bør unngås ved alvorlig undervekt på grunn av respirasjons- og hjerterisiko.
Kort beskrivelse av de andre søvnsykdomsgruppene
Insomni og døgnrytmeforstyrrelse kan behandles på BUP eller i primærhelsetjenesten forutsett riktig diagnose. Det er viktig å ta hensyn til de samtidige psykiatriske lidelser og ha kjennskap til andre søvnsykdommer.
Søvnrelaterte respirasjonsforstyrrelser
Søvnrelaterte respirasjonsforstyrrelser er sykdommer der respirasjon forstyrres under søvn, og derved bidrar til oppvåkning og fragmentering av søvn. Mest kjent er obstruktiv søvnapnø – OSA. Prevalens hos barn er 1-4%, og forekommer hyppigere hos barn med ADHD. Ved siden av den åpenbare påvirkning av nattesøvn og dagtidsfunksjon medfører disse sykdommene en betydelig risiko for kardiovaskulære (særlig behandlingsresistent hypertensjon) og metabolske sykdommer om de står ubehandlet.
Nattsymptomer er snorking, anstrengt respirasjon, pustestopp og enkelte kan ligge med hyperekstendert nakke og ha betydelig nattesvette. Søvnen forstyrres både i form av innsovningsvansker og oppvåkninger på natt, slik at tilstanden kan misoppfattes som insomni. Dagtidssymptomer er søvnighet, konsentrasjonsvansker, kompenserende hyperaktivitet hos de yngre barna og irritabilitet, altså ikke ulikt ADHD symptomer.
Den hyppigste årsaken til OSA hos barn og unge er forstørrede tonsiller/adenoider eller overvekt. Enkelte syndromer med muskulær hypotensjon og/eller trange forhold i nese/munnhule (stor tunge, trang høy gane, micrognati mm) har særlig økt risiko.
Når bør henvisning vurderes: Pasienter med mistanke om søvnrelaterte respirasjonsforstyrrelser skal henvises til relevant sykehusavdeling for diagnostikk og oppfølging.
Behandling av den vanligste søvnrelaterte respirasjonsforstyrrelsen OSA er Continious Positive Airway Pressure (CPAP) maske, vektreduksjon, kirurgisk fjerning av eventuelt forstørrede tonsiller/adenoide vegetasjoner, behandling av eventuell nesetetthet. Behandlingen er en spesialistoppgave (pediatri/ØNH).
CNS hypersomnier
CNS hypersomnier er sykdommer der den sentrale søvn-våkenhetsreguleringen er forstyrret. Sykdommene narkolepsi, idiopatisk hypersomni (IH) og Kleine-Levin syndrom (KLS) (periodisk hypersomni) inngår i denne gruppen av sjeldne søvnsykdommer (prevalens narkolepsi ca 0.02 -0.05%, de andre sjeldnere).
Hovedsymptomet er hypersomni, dvs økt søvnighet i form av søvnanfall, mikrosøvn, søvndrukkenhet eller lang søvntid, men også konsentrasjonsvansker, kompenserende hyperaktivitet (særlig hos yngre barn) og irritabilitet kan være et uttrykk for søvnighet. Ved KLS sees alvorlig hypersomni i avgrensede episoder varende i dager til måneder med normal fungering imellom episodene.
Ved den vanligste sykdommen i denne gruppen – narkolepsi type 1 – sees også katapleksi som er plutselig, kortvarig svekkelse av muskeltonus i store eller små muskler med bevart bevissthet, ofte utløst av sterke følelser/latter. Muskelsvekkelse i små muskelgrupper kan ikke alltid observeres, men må spesifikt etterspørres. Katapleksi hos barn og unge kan manifestere seg som generell hypotoni, talevansker, tungeprotrusjon og grimasering.
Kleine-Levin syndrom er en svært sjelden og sammensatt nevrologisk sykdom med debut i tenårene. Diagnosen settes ved tilbakevendende episoder (dager til uker) med ekstrem økt søvntrang (søvnlengde på 16-20 timer per døgn i starten av episoden), med minst ett av følgende tilleggssymptom: derealisasjon, apati. mangel på hemninger (eks hyperseksualitet eller hyperfagi form av atferdsendring (ukritisk, utagerende eller regressiv). Tilleggssymptomer kan være psykiske symptomer som angst, depresjon og hallusinose og særlig uttalte kognitive symptomer (forvirring, talevansker, hjernetåke) Pasienten henvises til barneavdelingen for utredning/oppfølging. Innleggelse på sykehus skal helst unngås under en episode fordi man da risikerer en forverring av særlig forvirring, men man skal være særlig obs på økt suicidalfare under episoder slik at innleggelse i en akuttfase allikevel kan være nødvendig.
Følgende symptomer skal vekke mistanke om narkolepsi og pasienten skal raskt henvises til lokal barne/nevrologisk avdeling:
- Overdreven og vedvarende søvnighet på dagtid tross tilstrekkelig nattesøvn og normal døgnrytme
- Katapleksi
- Søvnighet på dagtid tross tilstrekkelig nattesøvn og normal døgnrytme sammen med hypnagoge hallusinasjoner og/eller søvnparalyse og/eller livaktige mareritt
- Søvnighet på dagtid tross tilstrekkelig nattesøvn og normal døgnrytme sammen med fragmentert nattesøvn
- Søvnighet på dagtid tross tilstrekkelig nattesøvn og normal døgnrytme og rask vektøkning
Diagnostikk og behandling
Diagnostikk og behandling av CNS hypersomnier en spesialistoppgave (barnelege/nevrolog). Diagnosen stilles på bakgrunn av klinikk og funn ved søvnlaboratorieundersøkelser (PSG og MSLT), ønskelig er også måling av peptidet hypokretin i spinalvæske. Behandling er en kombinasjon av medikamentelle (sentralstimulerende, histaminerge, SSRI/SNRI og oksybat ofte i kombinasjoner) og ikke medikamentelle intervensjoner. Barn og unge med narkolepsi har behov for tilrettelegging i skole slik at PPT skal involveres. Pga lang diagnostisk forsinkelse med uforklarlige symptomer kan uheldig familiedynamikk og konflikter oppstå, og de kan ha psykiatrisk tilleggsvansker pga sykdomsbelastning, begge vil kunne medføre behov for psykiatrisk bistand,
Søvnrelaterte bevegelsesforstyrrelser
Søvnrelaterte bevegelsesforstyrrelser omfatter bl.a.: Rastløse bein (Restless Legs Syndrome - RLS), Periodiske benbevegelser under søvn (Periodic Limb Movement Disorder PLMD) og Rastløs søvnsykdom (Restless Sleep Disorder - RSD). Patofysiologien er ukjent, men lavt jerninnhold i viktige hjerneområder som regulerer motorikk (tross normalt hemoglobin og ferritinnivå) regnes å være en mekanisme. Ingen av disse søvnsykdommene er uvanlige, prevalens RLS er 2-6% og har økt forekomst blant barn og unge med ADHD.
RLS kjennetegnes av en imperativ trang til å bevege bein/armer, og i noen tilfelle hele kroppen, ofte ledsaget av en ubehagelig, smertefull følelse (be barnet beskrive med sine egne ord) som er verst om kvelden/i hvile og bedres ved bevegelse. RSD kjennetegnes av motorisk urolig søvn med store kroppsbevegelser under søvn. Periodiske benbevegelser under søvn (PLMs) er periodiske rytmiske bevegelser i bein eller armer under søvn, oftest sammen med RLS, men kan også forekomme isolert. Dersom isolerte PLMs gir dagtidssymptomer og funksjonsnedsettelse kalles det Periodisk benbevegelse under søvn sykdom (PLMD).
Pga jernstoffskiftets betydning er det vesentlig å måle Hb, ferritin og CRP som ledd i utredningen, og de fleste klinikere anbefaler også å måle jern, transferrinmetning og total jernbindingskapasitet (TIBC). En rekke medikamenter brukt i barne- og ungdomspsykiatri har disse bevegelsesforstyrrelser som bivirkning (SNRI, SSRI, TCA, antipsykotika, antihistaminer) så en grundig medikamentanamnese med tidslinje for når symptomene oppsto er viktig.
Behandling
Anbefalt førstevalg i behandling (utover søvnhygiene og tøying/strekking/massasje) ved disse tilstandene hos barn, er peroralt jerntilskudd (3mg/kg/dag) dersom ferritinnivå er < 50 ug/l, selv ved normalt hemoglobinnivå, dersom transferrinmetning er <45%. Denne anbefalingen baserer seg på publiserte kasuistikker, observasjonsstudier og klinisk erfaring, men ingen randomisert klinisk studie. Nyere studier har vist at også vitamin tilskudd kan være aktuelt ved søvnrelaterte bevegelsesforstyrrelser.
Peroralt jerntilskudd kan ha effekt på både ferritinnivå og symptomer, men behandlingen anbefales styrt av klinisk respons, dvs symptomlindring. Internasjonale kliniske miljøer anbefaler at behandling med intravenøst jern vurderes dersom peroralt jern ikke gir effekt, og barnet har vedvarende klinisk betydningsfulle symptomer etter 12 ukers behandling. Alternativ er behandling med gabapentin. Både i.v. jern og behandling med gabapentin skal vurderes, eventuelt initieres og følges opp, ved lokal barne/nevrologisk avdeling. Tidligere var anbefalt medikamentelt førstevalg dopaagonister (Parkinsonmedikamenter) men dette er nå fra rådet, og skal ikke brukes hos barn.
Parasomnier
Parasomnier er en samlebetegnelse for hendelser som oppstår under søvn. Søvnsykdommer innen denne gruppen trenger vanligvis ikke behandling med medikamenter, og har god prognose. Man skiller mellom REM parasomnier (forekommer i REM stadiene av søvn) og NREM parasomnier (i de andre søvnstadier).
NREM parasomnier
NREM parasomnier er bla.a nattskrekk, søvngjengeri, og confused arousal. Typisk for NREM parasomnier er at de gjerne opptrer første del av natten, 1-1½ time etter innsovning når barnet/ungdommen har fullført en søvnsyklus og skal skifte fra dyp til lett søvn. De forekommer 1 gang per natt, og ikke alle netter. Typisk er en gradvis oppvåkning hvor personen fremstår forvirret, og husker ingenting/bare brokker av hendelsen.
Tilstanden er arvelig, forekommer hos opptil 25% av barn (opptil 60% hvis begge foreldre har hatt parasomni som barn), enda hyppigere ved nevroutviklingsforstyrrelsene. Triggere er alt som gir dypere søvn (søvnmangel, feber mm) men også alt som kan gi aktivering (arousal) fra dyp søvn (støy, smerter, fragmentert søvn pga andre søvnsykdommer).
Behandling
Behandling av NREM parasomniene er psykoedukasjon, å sikre barnet under søvn slik at det ikke skader seg, hindre faktorer som bidrar til dyp søvn (f.o.f. søvnmangel), generell søvnhygiene og å identifisere/redusere faktorer som bidrar til oppvåkning (lyd, lys, smertetilstander, sosiale medier om natten o.a.). Det er blandet dokumentasjon for effekt av atferdsbehandlingen planlagte oppvåkninger: barnet vekkes 15 minutter før parasomnifenomenet vanligvis opptrer, og får så legge seg igjen.
Medikamentell behandling av NREM parasomnier kan i sjeldne tilfeller være aktuelt, i så fall off-label forskrivning og er en spesialistoppgave (pediater/nevrolog). Kompliserte, hyppige eller parasomnier med varighet utover barneskolealder/debut hos eldre barn og atferd som kan medføre farlige situasjoner kan være indikasjon for henvising til lokal barneavdeling/nevrologisk avdeling for utredning og oppfølging.
REM parasomnier (mareritt)
Mareritt opptrer i drømmesøvnfasen (en REM søvn parasomni). Andre REM søvn parasomnier er svært sjelden hos barn men kan sees ved søvnsykdommen narkolepsi. REM søvn parasomnier kan opptre gjennom hele natten, men gjerne mot slutten av natten som har mer REM søvn. Mareritt er drømmer med tilknyttet sterkt emosjonelt innhold (ikke bare redsel) der det emosjonelle kan bli sittende i en stund utover den påfølgende dagen. Til forskjell fra NREM parasomnier husker barnet/ungdommen gjerne innholdet i mareritt, og kan gi en beskrivelse av innholdet i drømmen.
Behandlingstrengende mareritt kan særlig forekomme ved traumer og psykoselidelser, og er en del av symptomkomplekset ved PTSD. Marerittene kan være svært funksjonsnedsettende og kroniske, og vil trenge spesifikk behandling.
Behandling
Ved behandlingstrengende mareritt - utover implementering av gode søvnvaner - har metodene IRT (Imagery Rehearsal Therapy) og ERRT (Exposure, Relaxation, Rescription Therapy) vist effekt hos barn, men det finnes kun få studier, og kun en randomisert kontrollert studie (RCT ved IRT). IRT består i å arbeide med marerittet på dagtid ved å øve inn alternative drømmehistorier, gjennom skrift, tegninger eller lek, og ved EERT eksponering, avspenning og omskriving av marerittene.
For medikamentell behandling av mareritt er det rapportert fra små kliniske studier hos barn og unge (ingen RCT) rask effekt av både alfa 2 agonister (klonidin, guanfacin) og alfa 1 antagonisten prazosin (har ikke markedsføringstillatelse i Norge), mens klonidin hadde en litt raskere effekt enn de andre preparatene.
Referanser
American Academy of Sleep Medicine International Classification of Sleep Disorders 3rd version Text Revision.
Ahlberg R, Garcia-Argibay M, Taylor M, et al. Prevalence of sleep disorder diagnoses and sleep medication prescriptions in individuals with ADHD across the lifespan: a Swedish nationwide register-based study BMJ Ment Health 2023;26:1–8.
Alfano, CA. 2018 (Re)Conceptualizing Sleep Among Children with Anxiety Disorders: Where to Next? Clinical Child and Family Psychology Review, August 2018 DOI: 10.1007/s10567-018-0267-4
Allen RP, Picchietti DL, Auerbach M, et al. On behalf of the International Restless Legs Syndrome Study Group (IRLSSG)2018 Evidence-based and consensus clinical practice guidelines for the iron treatment of restless legs syndrome/Willis-Ekbom disease in adults and children: an IRLSSG task force report. Sleep Medicine 41 (2018) 27e44
Baglioni C, NanovskS, R egen W. et al. SLEEP AND MENTAL DISORDERS: A META-ANALYSIS OF POLYSOMNOGRAPHIC RESEARCH. Psychol Bull. 2016 September ; 142(9): 969–990. doi:10.1037/bul0000053.
Blaty JL, DelRosso L.Tourette disorder and sleep Biomed J . 2022 Apr;45(2):240-249. doi: 10.1016/j.bj.2022.01.002. Epub 2022 Jan 12.
Buckley, AW, Hirtz,D, Oskoui, M. et al. Practice guideline: Treatment for insomnia anddisrupted sleep behavior in children andadolescents with autism spectrum disorder
Report of the Guideline Development, Dissemination, and Implementation Subcommittee of the American Academy of Neurology. Neurology® 2020;94:392-404. doi:10.1212/WNL.0000000000009033
Chellappa SI, Aeschbach D. Sleep and anxiety: From mechanisms to interventions Sleep Medicine Reviews 61 (2022) 101583
Clarke G, McGlinchey EL, HeinK et al. Cognitive-behavioral treatment of insomnia and depression in adolescents: A pilot randomized trial. Behaviour Research and Therapy 69 (2015) 111e118b
Clementi M, Alfano C. An integrated sleep and anxiety intervention for anxious children: A pilot randomized controlled trial. Clinical Child Psychology and Psychiatry Volume 25, Issue 4, October 2020, Pages 945-957 doi.org/10.1177/1359104520933936
Cortese,S, Faraone,SV, Konofal E and Lecendreux M. Sleep in Children With Attention-Deficit/Hyperactivity Disorder: Meta-Analysis of Subjective and Objective Studies J. Am. Acad. Child Adolesc. Psychiatry, 2009;48(9):894Y908
Cortese , S., Wang, F., Angriman, M., Masi, G., Bruni, O.(2020). Sleep Disorders in Children and Adolescents with Autism Spectrum Disorder: Diagnosis, Epidemiology, and Management. CNS Drugs; 34: 415-423
Cortese S, Veronesi GF, Gabellone A et al. (2024) The management of sleep disturbances in children with attention-deficit/hyperactivity disorder (ADHD): an update of the literature, Expert Review of Neurotherapeutics, 24:6, 585-596, DOI: 10.1080/14737175.2024.2353692
Cuomo, B.M., Vaz, S., Lee, E.A.L., Thompson, C., Rogerson, J.M. & Falkmer, T. (2017). Effectiveness of sleep-based interventions for children with autism spectrum disorder: A meta-synthesis. Pharmacotherapy, 37(5): 555–578. de Bruin, E.J., van Run, C., Staaks, J. & Meijer, A.M. (2017)
Effects of sleep manipulation on cognitive functioning of adolescents: A systematic review. Sleep Medicine Reviews, 32, 45–57
DelRosso LM, Picchietti DL, Ferri R. Comparison between oral ferrous sulfate and intravenous ferric carboxymaltose in children with restless sleep disorder. SLEEPJ, 2021, 1–6 doi: 10.1093/sleep/zsaa155
Dewald-Kaufmann J, de Bruin E, Gradisar M. Cognitive Behavioral Therapy for Insomnia (CBT-i ) in School -Aged Children and Adolescents. Sleep Med Clin 14 (2019) 155–165 https://doi.org/10.1016/j.jsmc.2019.02.002
Fahey L, Lopez LM. 2024 Shared Genetic Links Between Sleep, Neurodevelopmental and Neuropsychiatric Conditions: A Genome-Wide and Pathway-Based Polygenic Score Analysis. Genes, Brain and Behavior, 2024; 23:e70011 1 of 10. https://doi.org/10.1111/gbb.70011
Falck-Madsen J, Wichstrøm L, Pallesen S, Steinsbekk S. Prevalence and stability of insomnia from preschool to early adolescence: a prospective cohort study in Norway. BMJ Paediatrics Open 2020;4:e000660. doi:10.1136/bmjpo-2020-000660
Fargason RE, Preston T. Treatment of attention deficit hyperactivity disorder insomnia with blue wavelength light-blocking glasses. ChronoPhysiology and Therapy. Jan 2013. Farracoli Oda et al. 2013
Gill P, Fraser E, Tran TTD, Collier GDS, Jago A, ILosino J, Ganci M. Psychosocial treatments for nightmares in adults and children: a systematic review. BMC Psychiatry (2023) 23: 283
Gradisar M, Jackson K, Spurrier NJ et al., Behavioral Interventions for Infant Sleep Problems: A Randomized Controlled Trial. Pediatrics. 2016;137(6):e20151486
Grønli G & Ursin R. Basale søvnmekanismer. Tidsskr Nor Legeforen nr. 17, 2009; 129: 1758–61
Hansen BH, Skirbekk B, Oerbeck B. et al. Comparison of sleep problems in children with anxiety and attention deficit/hyperactivity disorders. Eur Child Adolesc Psychiatry (2011) 20:321–330. DOI 10.1007/s00787-011-0179-z
Haugland BSM, Hysing M, Baste V, Wergeland GJ, et al. (2021) Sleep Duration and Insomnia in Adolescents Seeking Treatment for Anxiety in Primary Health Care. Front. Psychol. 12:638879. doi: 10.3389/fpsyg.2021.638879
Himelfarb & Shatkin Pediatric Insomnia Child Adolesc Psychiatric Clin N Am 30 (2021) 117-129
Hornsey et al. (2025) Umbrella Review and Meta-Analysis: The Efficacy of Nonpharmacological Interventions for Sleep Disturbances in Children and Adolescents. J Am Acad Child Adolesc Psychiatry 2025;64(3):329-345.
Jessen NA, Munk ASF, Lundgaard I Nedergaard M. The Glymphatic System – A Beginner's Guide Neurochem Res. 2015 December ; 40(12): 2583–2599. doi:10.1007/s11064-015-1581-6
Kaskie, R. E., Graziano, B. and Ferrarelli, F. (2017). Schizophrenia and sleep disorders: links, risks, and management challenges. NAT SCI SLEEP, 9, 227-239
KhalidS, Mitchell S, Al-Mateen C. Comparison of alpha-2 agonist versus alpha-1 antagonist for post-traumatic stress disorder–associated nightmares in pediatric patients 2024);14(3):199-203. DOI: 10.9740/mhc.2024.06.199).
Kim H et al. Subjective and objective sleep alterations in medication-naive children and adolescents with autism spectrum disorder: a systematic review and meta-analysis. Epidemiol Psychiatr Sci 32, e48 (2023)
Kovachy B; O’Hara R; Hawkins N; Gershon A; Primeau MM; Madej J; Carrion V. Sleep disturbance in pediatric PTSD: current f ndings and future directions. J Clin Sleep Med 2013;9(5):501-510
Kragh M, Larsen ER, MartinKy, et al. (2018) Predictors of response to combined wake and light therapy in treatment-resistant inpatients with depression, Chronobiology International, 35:9, 1209-1220, DOI: 10.1080/07420528.2018.14689 https://doi.org/10.1080/07420528.2018.1468341
Krause, A.J., Simon, E.B. Mander, B.A., Greer, S.M., Saleti, J.M., Goldstein-Piekarski, A.M. & Walker, M. (2017). The sleep-deprived human brain. Nature Reviews, 18, 404.
Laskemoen, J.F., et al. (2019). Do sleep disturbances contribute to cognitive impairments in Laskemoen, J.F., schizophrenia spectrum and bipolar disorders? EUROPEAN ARCHIVES OF PSYCHIATRY AND CLINICAL NEUROSCIENCE.
Li YI, Starr LR1 and Wray-Lake L.Insomnia Mediates the Longitudinal Relationship between Anxiety and Depressive Symptoms in a Nationally Representative Sample of Adolescents. Depress Anxiety. 2018 June ; 35(6): 583–591. doi:10.1002/da.22764.
Logan RW & McClung CA Rhythms of life: circadian disruption and brain disorders across the lifespan. Nat Rev Neurosci. 2019 January ; 20(1): 49–65. doi:10.1038/s41583-018-0088-y.
Larsson, I., Aili, K., Svedberg, P., Nygren, J.M., Ivarsson, A., Johansson, P. (2023) Sleep interventions for children with attention deficit hyperactivity disorder (ADHD): A systematic literature review. Sleep Medicine 102:64-75.
Lønn, M., Svedberg, P., Nygren, J., Jarbin, H., Aili, K., Larsson, I. (2023) The efficacy of weighted blankets for sleep in children with attention-deficit/hyperactivity disorder – A randomized controlled crossover trial. Journal of Sleep research; e13990
Maski K Owens J. Pediatric Sleep Disorders. CONTINUUM (MINNEAP MINN) 2018;24(1, CHILD NEUROLOGY):210–227.
Madhulika A, Gupta A , Simpson FC. Obstructive Sleep Apnea and Psychiatric Disorders: A Systematic Review. Journal of Clinical Sleep Medicine, Vol. 11, No. 2, 2015
Nordstrand SEH, Hansen BHH, Rootwelt T et al. Psychiatric symptoms in patients with post-H1N1 narcolepsy type 1 in Norway. SLEEPJ, 2019, 1–9. doi: 10.1093/sleep/zsz008
Owens J & Mindell JA.Pediatric insomnia. Pediatr Clin North Am. 2011 Jun;58(3):555-69. doi: 10.1016/j.pcl.2011.03.011.
Palagini L, Aquino G, Alfi G et al. CBT-I for prevention and early intervention in mental disturbances: A systematic review and meta-analysis. Sleep Medicine 124 (2024) 650–658
Raven, F., Van der Zee, E., Meerlo P. & Havekes R. (2017). The role of sleep in regulating structural plasticity and synaptic strength: Implications for memory and cognitive function. Sleep Medicine Reviews 39 (2018) 3e11
Reddy A, Mansuri Z,Vadukapuram R et al. Efficacy of Cognitive Behavioral Therapy for Insomnia for the Treatment of Child and Adolescent Anxiety and Depression. A Systematic Review From Randomized Controlled Trials. The Journal of Nervous and Mental Disease • Volume 211, Number 3, March 2023
Sheaves B, Isham L, Bradley J et al. Adapted CBT to Stabilize Sleep on Psychiatric Wards: a Transdiagnostic Treatment Approach Behavioural and Cognitive Psychotherapy, 2018, 46, 661–675 First published online 4 April 2018 doi:10.1017/S1352465817000789
Waite, F., Sheaves, B., Isham, L., Reeve, S. and Freeman, D. (2020). Sleep and schizophrenia: From epiphenomenon to treatable causal target. SCHIZOPHRENIA RESEARCH, 221, 44-56.










