Generell veileder i pediatri
10. Nyre, urinveier og kjønnsorganer
10.6 Kronisk nyresykdom: oppfølging og behandling
Sist faglig oppdatert: 13.04.2024
Anna Bjerre, Ann Christin Gjerstad, Claus Klingenberg og Eivind Sirnes
Bakgrunn
- Kronisk nyresykdom inndeles i 5 stadier basert på målt eller beregnet (estimert) glomerulær filtrasjonsrate (GFR) samt annet utrykk for skade av nyrevev.
- For stadium 1 er selve nyrefunksjonen (GFR) normal, men det er påvist annen skade (f.eks. arr, proteinuri).
| Gradering av kronisk nyresykdom | |
| Stadium | GFR (ml/min/1,73m2) |
| 1. Nyreskade, men normal GFR | > 90 + skade |
| 2. Lett redusert GFR | 60–90 |
| 3. Moderat redusert GFR | 30–59 |
| 4. Alvorlig nedsatt GFR | 15–29 |
| 5. Terminal nyresvikt | < 15 |
eGFR (mL/min/1,73m2) hos barn/ungdom kan beregnes med Schwartz-Lyon-formelen
- Gutter < 13 år og jenter < 18 år: eGFR = 32,5 × høyde i cm / serum kreatinin i μmol/L.
- Gutter 13–18 år: eGFR = 36,5 × høyde i cm / serum kreatinin i μmol/L.
Det som omtales videre i dette kapitlet gjelder redusert GFR uavhengig av årsak. Årsaksspesifikke tiltak diskuteres ikke. Det henvises også til referanser for mer detaljer.
Prognose og oppfølging
- De fleste pasienter med lett redusert nyrefunksjon vil forbli friske livet ut. På langt sikt kan noen utvikle hypertensjon og mikroalbuminuri. Svært få vil progrediere til terminal nyresvikt. Pasientene kan kontrolleres hvert 5./10. år: BT, s-kreat, urinstiks, protein-kreatinin ratio.
- Pasienter med moderat eller alvorlig redusert nyrefunksjon kontrolleres regelmessig med individualiserte intervaller (fra ukentlig til en gang per år). Det er stor risiko for at nyresykdommen vil progrediere, oftest ved pubertet.
- Ved terminal nyresvikt er det behov for dialyse eller transplantasjon.
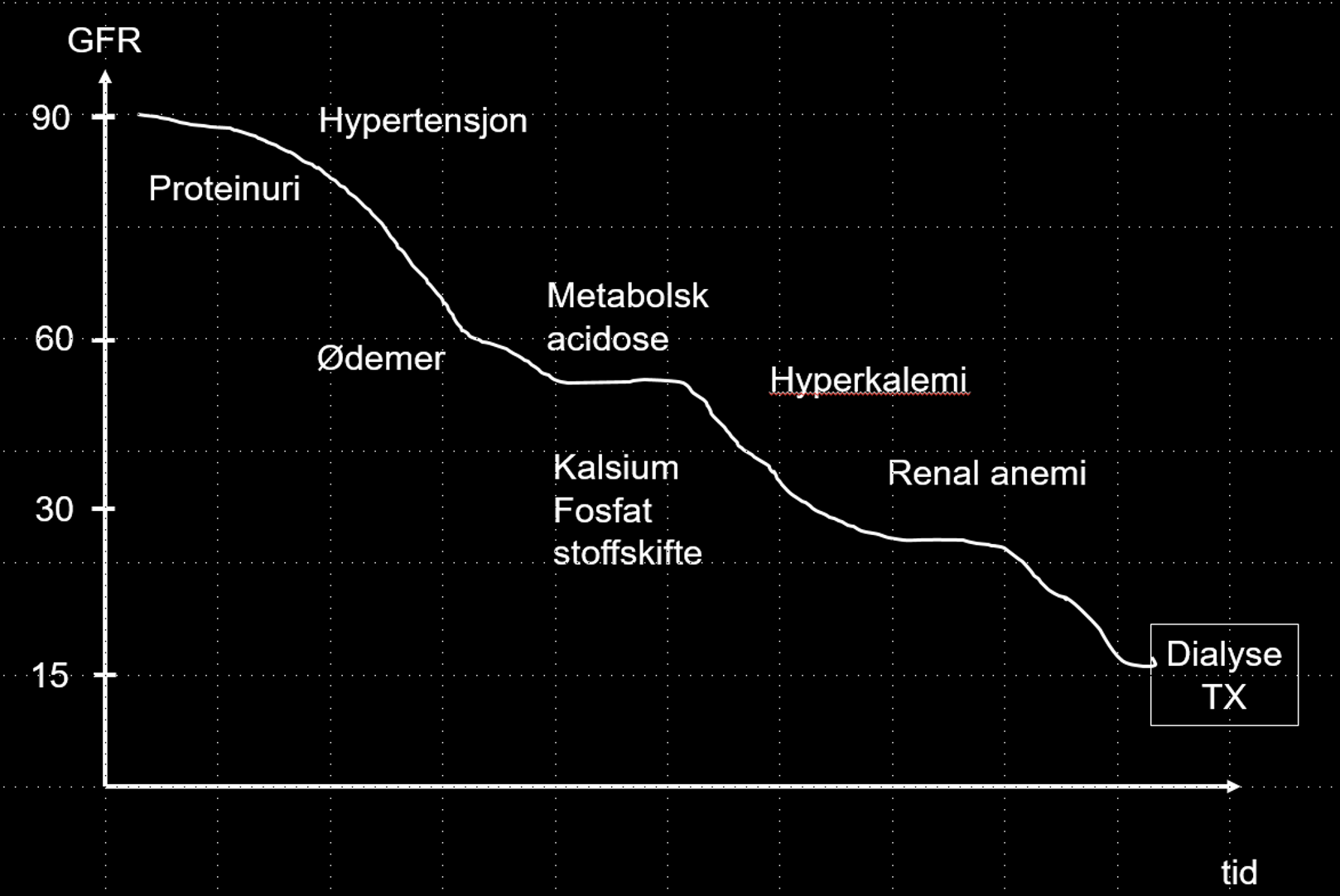
Figur 1: Oversikt over når ulike endringer skjer ved kronisk nyresykdom. Kan variere utfra grunnsykdom.
I forbindelse med kontroller vil følgende elementer være sentrale:
Hver kontroll:
- Vekt, høyde, pubertetstatus, BT, hydreringstatus og eGFR
- Blod: Na, K, Cl, syre-base, kreatinin, urea, Hb, Ca, ionisert Ca, fosfat, albumin, ALP
- Urin: Urinstiks og protein-kreatinin ratio (PKR)
Tilleggsprøver omtrent hver 3. måned:
PTH, 25-OH-vitamin D3, jern, ferritin, transferrinmetning, transferrin reseptor, reticulocytter, (Hb-retic, og andre prøver ved behov)
Andre aktuelle undersøkelser vurderes individuelt:
- Skjelettalder og lipidstatus
- Ev. måling av GFR
Natrium
Alt etter årsak til og grad av redusert GFR, kan problemet være Na-retensjon eller salttap. Bedømmes etter hydreringtilstand, blodtrykk, og s-Na.
Na-retensjon sees gjerne ved sterkt redusert GFR og glomerulær sykdom og behandles med saltredusert diett og furosemid.
Salttap sees gjerne ved urologisk årsak, tubulo-interstitielle sykdommer og moderat redusert GFR. Behandles med salttilskudd (1–3 mmol/kg/d). NaCl tabl: 1 g = 17 mmol. NaCl: 1 mmol/ml.
H2O
Alt etter årsak til og grad av kronisk nyresykdom, kan problemet være vannretensjon eller redusert urinkonsentreringssevne.
- Vannretensjon (hyponatremi) sees gjerne ved alvorlig redusert GFR og glomerulær sykdom og behandles med væskerestriksjon, ev. med furosemid.
- Redusert urinkonsentreringsevne sees ved urologisk årsak, tubulo-interstisielle sykdommer og moderat redusert GFR, sekundær nefrogen diabetes insipidus. Konsekvens er polyuri og risiko for kronisk eller akutt dehydrering (hypernatremi, høy s-alb). Barnet må få lov å dekke sitt væskebehov. Man kompenserer ev. manglende væskeinntak i akutte situasjoner. Ev. nattlig hydrering hos spedbarn (PEG).
Kalium
Målet er K < 5 mmol/l, man må ofte være fornøyd med 5,5 mmol/l.
Kaliumredusert diett. NB! Forsøk å være i forkant, koble inn klinisk ernæringsfysiolog tidlig.
Seponere eller redusere medikamenter som gir hyperkalemi (ACE-hemmere/angiotensin II-reseptorblokkere).
Ev. medikamentell behandling:
- Resonium kalsium p.o. 1–2 g/kg/d (i 2–4 doser).
- Furosemid 1–3 mg/kg/d.
- Lokelma (natriumzirkoniumsyklosilikat) er ikke godkjent for barn, men har vært brukt med god effekt i vanskelige/behandlingsresistente tilfeller.
Acidose
Målet er s-HCO3- > 21 mmol/l, eller BE ± 3 mmol/l.
Unngå for høyt proteininntak (henvis klinisk ernæringsfysiolog).
Na-hydrogenkarbonat: 1–3 mmol/kg/d i 2–4 doser. Finnes som: løsning 0,5 mmol/ml eller 1 mmol/ml, pulver (1 g = 12 mmol), Natron tbl. (1 tbl. = 500 mg = 6 mmol).
Renal osteodystrofi
Målet er normale verdier for s-Ca, s-fosfat, ALP, og PTH (PTH kan være 2–3 ganger øvre normal grense ved sterkt redusert GFR), normal vekst, og normal skjelettstruktur.
PTH senkes ved høyere s-Ca, lavere s-fosfat, og 1-alfa-dihydroxy vit D (1alfaD) tilskudd.
S-Ca økes ved kalsiumtilskudd og 1alfaD.
S-fosfat reduseres ved fosfatredusert diett og fosfatbinder. 1alfaD øker s-fosfat
- Kalsiumtilskudd: Kalsiumkarbonat (Titralac®, Calcigran®) 25–100 mg/kg/d i 2–4 doser. Maks. 2,5 g/d.
- 1-alfa-dihydroxy vitamin D: Etalpha®: 0,005–0,03 mikrogram/kg/d i en dose. Kan være nødvendig fra GFR < 40–50 ml/min/1,73m2. Vanlig vit D tilskudd anbefales i tillegg.
- Fosfatbinder: Kalsiumkarbonat (Titralac®, Calcigran®) 25–100 mg/kg/d i 2–4 doser, gis midt i eller rett etter måltid. Alternativt: Sevelamer (Renvela®) som er en potent fosfatbinder med doseringsanbefalinger fra 6 års alder.
Ved uttalt sekundær hyperparatyreoidisme og alvorlig nyresvikt kan cinacalcet være en aktuell behandlling. Det bør tas kontakt med lege med erfaring av behandlingsresistent sekundær hyperparatyroidisme ved behov.
Ernæring
Barn med kronisk nyresykdom har ofte redusert matlyst. De må imidlertid få normalt kaloriinntak, dvs. minst 100 % av anbefalt inntak (recommended daily allowance-RDA). Kontrollert proteininntak er anbefalt: Jo lavere GFR, desto lavere inntak, men ikke mindre enn 100 % av RDA. Alle barn med kronisk nyresykdom skal ha kontakt med klinisk ernæringfysiolog for å vurdere inntak, beregne alders- og kjønnsrelaterte anbefalinger, og velge protein med høy biologisk verdi. Ernæringsproblemene er ofte store hos spedbarn: Ha lav terskel for nattlig sondeernæring og PEG. NB! Det finnes egne ernæringsløsninger tilpasset nyresykdom (Kindergen® og Renilon®).
Hypertensjon
Alt etter årsak til og grad av kronisk nyresykdom, er hypertensjon betinget i Na-retensjon (glomerulonefritt, alvorlig redusert GFR) og/eller renin overproduksjon (alle nyresykdommer).
Na-retensjon behandles med Na-redusert diett og furosemid, ev. hydroklorotiazid ved mild kronisk nyresykdom. Renin-avhengig hypertensjon behandles medikamentelt: ACE-hemmere (mest brukt er enalapril) eller angiotensin II-reseptorblokkere er logiske valg, men kan gi reduksjon av GFR og hyperkalemi, og bør ikke kombineres.
Anemi
Ved anemi skal man først behandle ev. jernmangel.
Hb < 10 g/dl uten jernmangel er indikasjon for erytropoiese-stimulerende behandling (ESA), mest brukt er darbepoietin (Aranesp®) s.c., for dosering se KOBLE.
Ved Hb mellom 10 og 11 g/dl, kan behov for ESA vurderes etter klinikken.
Man skal være oppmerksom på at ferritinverdier normalt ligger høyere hos barn med kronisk nyresykdom pga. kronisk inflammasjon. Ved ferritin < 100 mikrogram/l foreligger det lave jernlagre. Ferritin bør trolig helst ligge i området 200–500 mikrogram/l. Hvis peroralt jern ikke tolereres er intravenøs tilførsel et alternativ.
Veksthormonbehandling
Vurderes hvis høyde < -2 SD eller lav veksthastighet, til tross for bra utført symptomatisk behandling. Startdose: 1,4 mg/m2/d.
Medikamenter
Unngå medikamenter med nyretoksisitet. Doser og/eller intervaller av mange medikamenter må justeres i forhold til glomerulær filtrasjon.
Progresjon av kronisk nyresykdom
Kronisk nyresykdom i seg selv er en progressiv sykdom. Viktige faktorer for progresjon, unntatt primær nyresykdom, er proteinuri, hypertensjon, hyperlipidemi og pubertet. Persisterende proteinuri er indikasjon for behandling med ACE-hemmere eller angiotensin II-reseptorblokkere hvis pasienten kan tåle det (risiko for reduksjon av GFR og hyperkalemi). Se kapittel 10.2 og referanser.
Nyretransplantasjon eller dialyse
Ingen absolutte tall for indikasjon, den vil variere etter individuell klinisk og biokjemisk toleranse. Ved GFR < 15 bør all transplantasjonsutredning være klar og kontakt være etablert med OUS-Rikshospitalet. Man bør informere pasienten og familien om organdonasjon i god tid før nyretransplantasjon.
Pasientforening
Landsforening for barn med kronisk kronisk nyresykdom og nyretransplanterte har barn og ungdomsgruppe som kan anbefales.
https://www.lnt.no/
Referanser
- Hartmann A, et al. Stadieinndeling og måling av nyrefunksjon ved kronisk nyresykdom Tidsskr Nor Lægeforen 2006; 126: 1198–1200.
- Rees L. Nutritional management in children with ckronic kidney disease. World Rev Nutr Diet Karger. 2015; 113: 254-8.
- Rees L. Growth hormone therapy in children with chronic kidney disease after more than two decades of practise. Pediatr Nephrol 2016; 31: 1421-35.
- Lalayiannis, et al. Chronic kidney disease mineral bone disorder in childhood and young adulthood: a growing understanding. Pediatr Nephrol 2024; 39: 723-39
- Shroff et al. Clinical recommendations for native vitamin D therapy in children with chronic kidney disease stages 2-5 and on dialysis. Nephrol Dial Transplant 2017; 32: 1098-1113.
- Schaefer B, et al. Progression in chronic kidney disease and prevention strategies. Eur J Pediatr 2012; 171: 1579-88.
- Rees L, Bochenhauer D, Webb NJA, Pumaro MG. (eds). Paediatric Nephrology 3 rd edn 2019. Oxford Specialist Handbooks in Paediatrics. Chapter 18 Chronic Kidney Disease p. 451-518.
- Daschner M. Drug dosage in children with reduced kidney function. Pediatr Nephrol 2005; 20: 1675-86.
- UpToDate - Chronic kidney disease in children: Overview and management. https://www.uptodate.com/contents/chronic-kidney-disease-in-children-overview-of-management
- De Souza VC, et al. Schwartz formula: is one k-coefficient adequate for all children? PLoS One. 2012; 7: e53439 (Schwartz-Lyon-formelen)
Tidligere versjoner
Versjon 2006: Damien Brackman
Revidert versjon 2009: Damien Brackman
Revidert versjon: 2017 Damien Brackman og Anna Bjerre










