Generell veileder i pediatri
5. Mage, tarm, lever og ernæring
5.7 Spise- og ernæringsvansker
Sist faglig oppdatert: 09.10.2025
Solveig Bondevik Berstad og Charlotte K. Knatten
Bakgrunn
Definisjon - pediatric feeding disorder (PFD)
Spisevansker identifiseres dersom et barn ikke spiser det som forventes ut fra et typisk utviklingsforløp med de milepælene som forutsettes for å spise selvstendig og normalt variert. Vanskene kan ha sammenheng med funksjonsnedsettelser relatert til medisinske-, ernæringsmessige-, og psykososiale faktorer, samt med barnets spiseferdigheter.
Forekomst
- Normale utfordringer med mat og måltider er vanlige, ca. 25 % av foreldre til friske norske 2-åringer rapporterte bekymring for barnas spising.
- Hos enkelte grupper, som barn med kroniske tilstander og utviklingsavvik, kan forekomst være så høy som opp mot 80 %.
Årsaker
- Barn utvikler evnen til å spise som forventet for alder både på et sensorisk-motorisk plan og på et psykososialt plan. Spiseutvikling begynner normalt med medfødte reflekser, men etter kort tid er det barnets erfarings- og mestringshistorie som styrer utviklingen.
- Matinntaket vil kunne reduseres under sykdom og i overganger fra et ferdighetsnivå til et annet.
- Vansker med svelging kan oppstå grunnet nedsatt nevromuskulær funksjon eller grunnet ubehagelige opplevelser ved svelging (f.eks. aspirasjon, øsofagitt, sondemating eller intubasjon), ofte en kombinasjon.
- Interaksjon mellom foreldre og barn er med på å utforme barnets spiseatferd. At barnet har spisevansker oppleves av de fleste foreldre som svært stressende, som igjen kan påvirke barnets- og familiens måltider. Måltidsveiledning inngår i utredning og behandling.
- Spisevanskene kan være relatert til en historie med sykdom eller somatiske symptomer, selv om disse anses som ferdigbehandlet.
- Ofte kan det være vanskelig å påvise noen underliggende sykdom eller bestemt bakenforliggende årsak til spisevanskene.
Det biopsykososiale perspektivet - faktorer som kan ha betydning for spisevanskene.
Like viktig som hvilke vansker barnet har, er hvordan barnet og familien håndterer situasjonen. I et biopsykososialt perspektiv må både sykdomsperspektivet, utviklingsperspektivet og familieperspektivet vektlegges. Sentralt i forståelsen står at vi alltid forholder oss til faktorer (predisponerende, utløsende og vedlikeholdende) som kan ha medvirket til utviklingen og forløpet av spisevanskene.
- Bio-medisinske faktorer: Bakenforliggende diagnose (nevrologisk/gastrointestinal sykdom, genetikk m.m.)
- Ernæringsfaktorer: Kosthold, vekst, ernæringsstatus
- Psykososiale forhold: Generell utvikling, atferd, sosiale faktorer, måltidspraksis, foreldrestil
- Spiseutvikling: Munnmotorikk/sensorikk, svelgfunksjon, selvregulering, spiseerfaring
Kategorisering av spisevansker
Vansker relatert til
- Mengde mat (de småspiste)
- Konsistens (de med forsinket spiseutvikling)
- Kostholdets sammensetning (de selektive)
- Foreldrenes måltidspraksis og oppdragerstil
Det er ikke uvanlig at barn med alvorlige spisevansker har utfordringer innen flere av disse kategoriene samtidig.
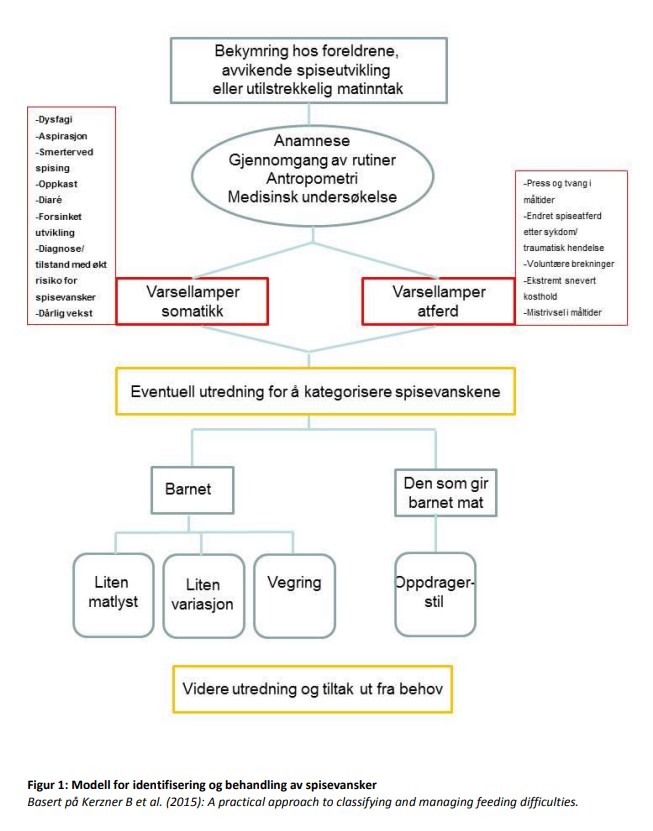
Diagnostikk og utredning
- Viktig med en systematisk tilnærming - se flytskjema under
- Problemet bør tas hånd om på laveste effektive omsorgsnivå
- Ved komplekse og sammensatte vansker er oftest spesialisthelsetjenesten nødvendig
Anamnese
- Generell medisinsk anamnese: Obs. obstipasjon, refluks, matvareallergier/intoleranser, hyppige infeksjoner, nesetetthet/snorking m.m.
- “Spisehistorikk”:
- Fra starten: Amming/flaske, overgangen fra flytende til fast føde. Når begynte utfordringene?
- Måltidet: Matingsvaner/måltidsrytme, måltidslengde, måltidsituasjon; Ved bordet? Alene? Med resten av familien? Stress eller hygge? Avledning? Vansker avhengig av hvem som mater?
- Konsistenser: Hvilke konsistenser mestrer barnet - og hvilke mestrer det ikke?
- Symptomer: Brekninger, oppkast eller hoste under måltid?
- Svelgvansker: Fastsittende mat? Drikker mellom hver bit?
- Mengde? Volum-toleranse? Spisevegring? Selektivitet? Favorittmat? Døgnforskjeller?
- Psykososial anamnese med vekt på familieforhold, barnehage/skole, trivsel
- Samme utfordringer i barnehagen som hjemme? Er barnehagen bekymret?
Full somatisk status inkludert vurdering av munnhule/tannstatus, abdomen, utvikling, høyde og vekt (bruk vekstkurver!).
Supplerende undersøkelser
- Barn med mindre eller forbigående spisevansker trenger som oftest kun et minimum av supplerende undersøkelser
- Undersøkelser som kan vurderes ved klinikk/mistanke om organisk bakenforliggende bidrag til spisevanskene
- Lab: Hematologi, jernstatus, B12, folat, fettløselige vitaminer, cøliakiantistoff, s-IgE?
- Gastroskopi: Ved mistanke om øsofagitt (inkludert eosinofil øsofagitt) eller malabsorpsjon
- Rtg ØVD: Ved mye oppkast for å avklare GI anatomi
- Videofluoroskopi: Hovedindikasjon ved mistanke om aspirasjon
- Behov for henvisning videre til andre instanser?
- ØNH - for vurdering av forhold i øvre luftveier
- Nevrologisk seksjon - for vurdering av bl.a. utvikling
- Klinisk ernæringsfysiolog - for vurdering av ernæringsstatus ved dårlig tilvekst eller svært selektivt kosthold
- Tannlege - ved mistanke om dårlig tannstatus
- PPT - ved bekymring for øvrig utvikling; språk, adferd, sosialt m.m.
- Spiseteam - ved alvorlige spisevansker og behov for tverrfaglig tilnærming
Behandling og oppfølging
Mange av barna med mindre eller forbigående spisevansker kan følges opp i helsestasjon og hos fastlege der man følger med på vekstkurver. Foreldre trenger ofte kun råd om gode måltidsvaner.
Ved alvorlige spisevansker bør utredningen og oppfølgingen være tverrfaglig.
Barn som åpenbart ikke vil være i stand til å dekke sitt energibehov per os bør få ernæringsstøtte (sondemat, gastrostomi, se kap 5.4). Langvarig nasogastrisk sonde bør unngås og erstattes av gastrostomi.
Tilnærming
- Senke stressnivået til foreldre; «overta ansvaret» for at barnet blir tilstrekkelig ernært
- Måltidsveiledning/generelle råd (se «Foreldreveiledning»)
- Kosttilskudd: Hvis barnet er svært selektivt - behov vurderes basert på kostanamnese
- Konsistenstilpasning: Mat med riktig konsistens (+ smak og temperatur) er avgjørende ved forsinket spiseutvikling (se lenke «Smelter på tunga»)
- Homogen, semiflytende konsistens vil initialt være det riktige for mange av disse barna.
- Barnet må spise seg mett på konsistensen det mester, og øve på neste konsistenstrinn.
- En del barn med spisevansker liker ofte salte eller smaksrike retter i små porsjoner (potetgull, taco, ostepop og liknende)
- Øke energiinntaket ved behov (se lenke «Kostråd til barn med nedsatt appetitt og dårlig tilvekst»):
- Beriking/gjøre maten næringstett
- Tilsette ekstra fett: fløte, olje, smør, margarin, rømme
- Dobbelt lag pålegg over smør på brødskive
- Ekstra saus og f.eks. ekstra ost til middager
- Energirik drikke til måltidene
- Mellommåltider
- Næringsdrikker
- Beriking/gjøre maten næringstett
Tverrfaglige team
Oppfølging av barn med store spisevansker vil ofte kreve tverrfaglighet. 3 hovedområder må dekkes i teamets kompetanse:
- Medisin/somatikk/ernæring: Ivaretar underliggende faktorer som kan være medvirkende ved spisevansker (f.eks. behandle obstipasjon, refluks m.m.)
- Motorikk: Fokus på oralmotorikk, fin- og grovmotoriske ferdigheter og forutsetninger, tilrettelegging
- Adferd: Samspillsmønstre, kommunikasjon, tilpasning. Tiltak for å fremme barnets utvikling og forhold til mat og måltider.
Følgende profesjoner er aktuelle: Barnelege, logoped, klinisk ernæringsfysiolog, psykolog, spesialpedagog, sykepleier, ergo-/fysioterapeut, sosionom/familieterapeut, vernepleier/miljøterapeut
Organisering og samhandling
Tverrfaglig oppfølging sikres best ved at man oppretter team som møtes med jevne mellomrom for å gjennomgå pasienter. Teamenes sammensetning vil være avhengig av størrelsen på Barneavdelingen og kompetansefeltet til de ulike profesjonene.
Barnenevrologisk avdeling på Rikshospitalet har særlig kompetanse på dette feltet og har også utgitt nyttige informasjonshefter.
Verktøy
- Foreldreveiledning (se under)
- «Smelter på tunga» brosjyre
- «Kostråd til barn med nedsatt appetitt og dårlig tilvekst» av Cathrine Borchsenius, KEF
- «Selektive spisevansker hos barn» av Helle Schiørbeck, psykologspesialist ved OUS
- Veileder fra nasjonal kompetansetjeneste for habilitering av barn med spise- og ernæringsvansker
Råd og veiledning til foreldre som har småbarn med spiseproblemer
Matvegring og «tøysing» i spisesituasjonen er utviklingsfaser de fleste barn på et eller annet tidspunkt gjennomgår.
Situasjonen skaper stor bekymring hos foreldrene som ofte føler seg rådløse og maktesløse.
Her er noen forslag om tiltak som kan hjelpe:
- Det er viktig å etablere måltidsrutiner og å unngå plukking/spising av mat mellom måltidene.
- Spising er en viktig sosial hendelse, og det er gunstig om man kan skape en avslappet atmosfære ved bordet. Spis sammen med barnet så ofte som det er mulig, eventuelt forsøk å la barnet spise sammen med andre barn. Barn tar gjerne etter andre barn og kan på denne måten bli stimulert til å spise.
- Måltidet bør være i en rolig del av boligen uten for mye distraksjon og forstyrrelser, f.eks. fra TV.
- La barnet sitte i en passende stol for alderen (høy barnestol for de minste), og pass på at de når fram til maten med hendene.
- Sitt rett overfor barnet, slik at det kan se dine positive reaksjoner under måltidet.
- Benytt «uknuselige» boller og tallerkener til de minste, skjeer og gafler med kort, passende håndtak. Benytt kopper som barnet kan få hendene rundt.
- Unngå å mase/skynde på barn som spiser langsomt. Sett en fast tidsramme for måltidet, f.eks. 20 minutter. Mindre barn har kort oppmerksomhetsperiode og vil miste interessen etter en slik tidsperiode. Avslutt måltidet etter en passende tid, selv om maten ikke er spist opp.
- Forsøk aldri å tvinge mat i barnet. Hvordan ville du føle det dersom noen forsøkte å tvinge mat i deg?
- Tillat barnet å forsøke å spise selv og bry deg ikke om matsøl. Selv om du mater barnet med skje, gi barnet en egen skje som det kan prøve seg med. La barnet føle på matens konsistens og tørk/vask bort søl etter at måltidet er slutt.
- Belønn god/positiv måltidsoppførsel med gode ord og smil. Dersom barnet har oppført seg dårlig ved måltidet, overse og ta bort maten uten kommentar.
- Forsøk å unngå å vise sinne eller bekymring under måltidet.
- Dersom barnet stopper å spise i løpet av måltidet, forsøk å oppmuntre barnet til å spise mer kun en gang. Hvis barnet avslår, vis at du er fornøyd og smil til barnet.
- Dersom barnet ikke vil ha mer mat, avslutt måltidet og vent i ca. 2 timer til nytt måltid eller «snack».
- Tilby barnet i utgangspunktet mat det liker og øk variasjonen gradvis. Når du introduserer «ny» mat, gjør dette sammen med en kjent «favoritt».
- Gi små porsjoner (du kan alltid fylle på mer).
- Gjør måltidsvalget enkelt. For mye å velge i forvirrer barnet.
- Tilby mat som er lett å håndtere for barnet, f.eks. mat i små biter, mat som er lett å få til å ligge i skjeen eller som kan tas med fingrene. Benytt saus el. lignende til «tørr» mat (kjøtt/fisk).
- Tilby de typer mat barnet ditt håndterer best og forsøk gradvis annen mat.
- Dersom barnet nekter å spise/avslår tilbudet om mat, vent med nytt tilbud til neste måltid/snack.
- Gi ikke drikke den siste halvtimen før måltidet, det kan ødelegge appetitten. Barn som drikker større mengder væske, f.eks. melk, føler seg sjelden sultne.
- Til slutt: Hold deg til dine beslutninger. Nye regler og strategier ved måltidet bør gis minst to uker til å virke. Unngå å gi opp etter to dager, selv om det ikke ser ut til å fungere. Vær konsekvent, og alle som gir barnet ditt mat, bør opptre på samme måte som deg i måltidsituasjonen. På den måten vil barnet kunne forstå hva som er forventet av det.
Tilpasset etter opplegg fra Ernæringsteamet, Queen Elisabeth Hospital, London.
Foreldreinformasjon
Referanser
- Goday PS, et al. Pediatric feeding disorder: consensus definition and conceptual framework. J Pediatr Gastroenterol Nutr 2019; 68:124-9.
- Den norske mor, far og barn-undersøkelsen (MoBa). Folkehelseinstituttet. Oslo: Folkehelseinstituttet; 1999–pågående. Tilgjengelig fra: https://www.fhi.no/studier/moba/.
- Borowitz KC, et al. Feeding problems in infants and children: assessment and etiology. Pediatr Clin North Am 2018; 65:59-72.
- Kerzner B, et al. A practical approach to classifying and managing feeding difficulties. Pediatrics 2015; 135:344-53.
Tidligere versjoner
Publisert 2006: Espen Kolsrud
2009: Rune Rose Tronstad










