Nyfødtveileder
5 Lunge og respirasjon
5.21 ECMO hos nyfødte
Sist faglig oppdatert: 19.06.2025
Guro Grindheim, Astri Lang, Hans Jørgen Guthe, Ingrid B. Nissen, Torvind Næsheim og Claus Klingenberg
Bakgrunn
- ECMO er en behandling som tilbys nyfødte med alvorlig respirasjons- og/eller sirkulasjonssvikt med høy risiko for død, og der etiologisk årsak er forventet reversibel.
- Bedre respiratorbehandling inkl. høyfrekvent oscillerende ventilasjon (HFO) samt introduksjon av inhalert nitrogenoksid (iNO)-behandling på 1990-tallet gjorde at behovet for/antall nyfødte som ble ECMO-behandlet gikk ned.
- Imidlertid er det fortsatt fra 2–8 nyfødte/år i Norge som behandles med ECMO pga. lungesykdom og samlet 5–15 nyfødte per år som ECMO behandles, inkludert ECMO behandling i tilslutning til hjertekirurgi.
- Internasjonalt etablerte indikasjoner og kontraindikasjoner for ECMO hos nyfødt er angitt under (ELSO.org).

Oksygeneringsindeks (OI) = (MAP x FiO2 x 100) / PaO2 (kPa) x 7,52
OI > 40 i mer enn 4 timer er en vanlig ECMO-indikasjon. Dog har denne OI-grensen usikker betydning hvis man bruker HFV. Kritisk situasjon med hypoksi, acidose og intraktabel hypotensjon er en akutt indikasjon. OI beregnes primært på post-duktale blodgasser.
Arteriell PO2 (PaO2) 40 mm Hg = 5,3 kPa
«Vanligste» ECMO-diagnoser og ECMO-overlevelse hos nyfødte er:
| Diagnoser | ECMO overlevelse |
| Mekoniumsaspirasjonssyndrom | Rundt 90 % |
| Medfødt diafragmahernie | Rundt 50 % |
| Persisterende pulmonal hypertensjon | Rundt 70 % |
| Alvorlig sepsis/pneumoni | 45–60 % |
| Kardielle diagnoser | 35–45 % |
ECMO kan utføres veno-venøst (VV) eller veno-arterielt (VA), se figur under.
I Norge er det tradisjon for å kjøre VA-ECMO til nyfødte.
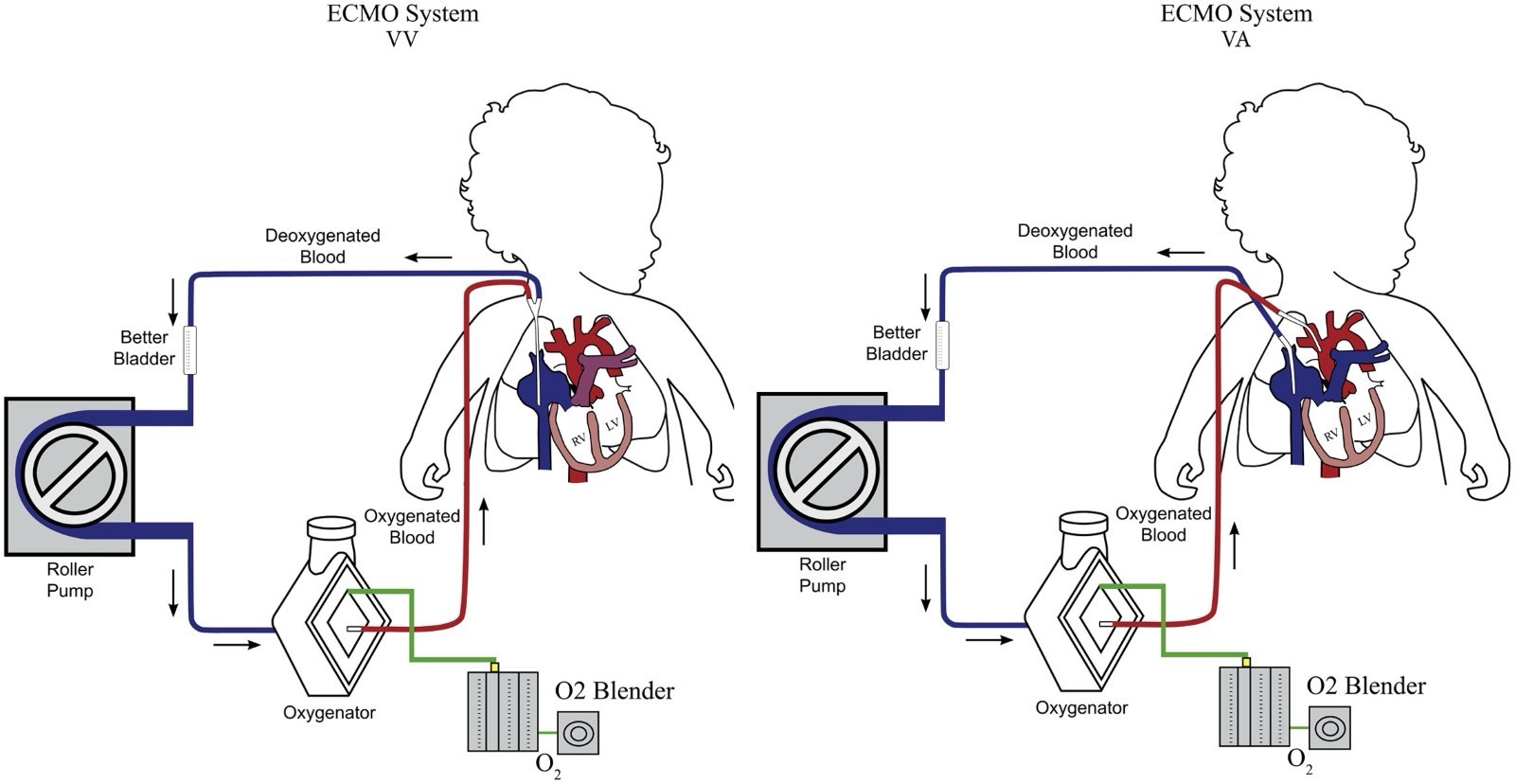
Praktisk gjennomføring
Beslutningsprosess
Beslutningsprosessen er utfordrende og bør involvere seniorer lokalt med både nyfødtlege og anestesilege/intensivlege. Hvis man etter optimalisert konvensjonell behandling er i en situasjon hvor man anser at ECMO er eneste livreddende mulighet og det ikke foreligger kontraindikasjoner (ECMO kriterier oppfylt eller negativ klinisk utvikling, nær kriteriene) skal man kontakte: Vakthavende barneintensivlege på OUS-RH, mobil 468 07 675.
Hvordan etablereres kontakt med ansvarlige fagpersoner lokalt ECMO team?
- HUS: telefon 55970390 - Akutt ECMO team
- SOH: telefon 41564371 - Bakvakt barneanestesi
- UNN: telefon (777) 98179 - Bakvakt thorax-anestesi
Oppstart ECMO behandling av nyfødte kan gjøres ved fire 4 norske sykehus:
OUS-Rikshospitalet (OUS-RH), Haukeland universitetssykehus (HUS), St. Olavs Hospital (SOH) og Universitetssykehuset Nord-Norge (UNN). Alle disse sykehusene har kanyler som kan benyttes på barn ned til 2 kg, og ECMO kretser som kan brukes til nyfødte.
Videre ECMO behandling av nyfødte, etter oppstart, er sentralisert til Barneintensiv OUS-RH. Nyfødte må transporteres til OUS-RH før ECMO startes (foretrekkes hvis mulig) eller barnet transporteres på ECMO av et spesialisert transport team fra Luftambulanseavdelingen i OUS/Lørenskog. Barneintensiv OUS-RH etablerer kontakt med vakthavende lege for spesialtransporter (konsultasjonsvakt) ved alle forespørsler om ECMO til nyfødte utenfor OUS.
All videre organisering av oppstart og videre ECMO behandling skjer deretter i samråd med ECMO-teamet på OUS-RH og ev. regionale ECMO-team sammen med ansvarlige nyfødtleger.
Komplikasjoner som kan oppstå under ECMO behandling er blødning, tromber og kramper. Også der det ikke er sett komplikasjoner under det akutte sykdomsforløpet foreligger økt risiko for senere nevrologisk sekvele. Det er derfor anbefalt at barn som har vært ECMO behandlet følges opp med risiko-kontroller, på samme måte som ekstremt premature og barn behandlet med terapeutisk hypotermi.
Referanser
- https://www.elso.org/
- Wild KT, et al. Extracorporeal Life Support Organization (ELSO): Guidelines for Neonatal Respiratory Failure. ASAIO J. 2020; 66(5):463-70.
- Guner YS, et al. The role of ECLS in the management of congenital diaphragmatic hernia. Semin Pediatr Surg. 2024; 33(4):151440.
- Callier K, et al. Pediatric ECLS Neurologic Management and Outcomes. Semin Pediatr Surg. 2023; 32(4):151331
- Hoskote A, et a. Neonatal ECMO survivors: The late emergence of hidden morbidities - An unmet need for long-term follow-up. Semin Fetal Neonatal Med. 2022; 27(6):101409.
- Scott BL, et al. Extracorporeal membrane oxygenation in critically ill neonatal and pediatric patients with acute respiratory failure: a guide for the clinician. Expert Rev Respir Med. 2021; 15(10):1281-91.
- Fletcher K, et al. An overview of medical ECMO for neonates. Semin Perinatol. 2018; 42(2):68-79.










